动态增强磁共振成像联合DWI 序列诊断乳腺良恶性病变的临床价值
许 婷
(宜兴市第六人民医院<宜兴市和桥医院>放射科 江苏 无锡 214200)
随着快节奏时代到来,乳腺良恶性病变患病人数日益增多,且呈年轻化态势。乳腺病变若及早发现并及时进行有效治疗可控制病情进一步发展,故早期准确诊断为改善乳腺病变患者预后的关键[1]。乳腺病变良恶性诊断的金标准为病理活检,但其属于有创检查,且患者易出现抵触心理,在临床中应用受限。乳腺病变早期诊断的重要环节之一为影像学检查,其中磁共振成像(magnetic resonance imaging,MRI)因其软组织分辨率高、检出率高、可重复而在临床广泛应用。动态增强磁共振成像(dynamic contrast-enhanced MRI,DCEMRI)、弥散加权成像(diffusion weighted imaging,DWI)均属于MRI,前者能将病灶形态、血流特征清晰显示,后者能将与组织含水量相关的形态及病理早期变化展现[2-3]。现阶段在乳腺病变良恶性鉴别中多序列MRI 的应用价值受到临床广泛关注。为此,本研究探究DCE-MRI 联合DWI 序列诊断乳腺良恶性病变的临床价值。现报道如下。
1 资料与方法
1.1 一般资料
回顾性收集宜兴市第六人民医院2022 年1 月—12 月诊治的82 例乳腺病变患者的临床资料,患者年龄21 ~63 岁,平均(44.21±6.08)岁;体质量指数21 ~25 kg/m2,平均(23.15±0.83)kg/m2。纳入标准:① 有肿块在乳腺可触及;②初次乳腺病变;③年龄超过18 岁;④均行MRI 平扫、DCE-MRI、DWI 检查及病理活检;⑤资料齐全;⑥患者均签署知情同意书。排除标准:① 对比剂过敏;②存在铁磁性血管夹或心脏起搏器;③ 术前未进行MRI 检查;④MRI 检查前已行放化疗;⑤女性处于妊娠、哺乳阶段;⑥存在除乳腺外肿瘤者。
1.2 方法
全部患者均行MRI 平扫、DCE-MRI、DWI 检查,所用仪器为3.0T MRI 仪及配套设备(由德国西门子股份公司生产)。患者将全身金属异物去除后,采取体位为俯卧位,足先进,线圈内双乳自然垂入,嘱患者自然呼吸,开始如下检查。①MRI 平扫:先行TSE 序列及T2WI脂肪抑制序列,参数设置为层间距1 mm,层厚5 mm,TE 102 ms,TR 4 055 ms;再行轴位T1WI 不压脂序列检查,参数设置为层间距1 mm,层厚5 mm,TE 10 ms,TR 495 ms。②DWI 检查:参数设置为b 值=1 000 s/ mm2,层间距1 mm, 层厚4mm,FOV 340 mm×340 mm,TE 52.6 ms,TR 2 000 ms。③DCE-MRI 检查:参数设置为FOV 340 mm×340 mm,层间距0 mm,层厚1 mm,TE 1.85 ms,TR 3.9 ms;增强扫描前先平扫1 次以明确最佳翻转角,再经肘静脉将0.2 mmol/kg 对比剂GD-DTPA 以2.0 mL/s注射速率注入,将25 mL 0.9%氯化钠注射液以一致速率追加,8 s 后无间隔连续扫描7 个时相。
1.3 图像处理与分析
阅片由2 名临床工作≥10 年的影像医师进行,若意见不一致则商讨得出最终结果。①DWI 图像:运用MRI 系统工作站处理图像,在肿块实质区域内手动选择感兴趣区(region of interest,ROI),计算表观弥散系数(apparent diffusion coefficient,ADC),测量3 次取平均值为最终结果。肿块样病变依据为肿块样外观,病变直径超过5 mm,有一定占位效应;非肿块样病变依据为非肿块样外观,有正常乳腺及脂肪组织在中间夹杂,未见明确占位效应。病变良恶性标准:肿块样病变中良性病变为ADC >1.05×10-3mm2/s,反之则为恶性;非肿块样病变中良性病变为ADC >1.35×10-3mm2/s,反之则为恶性。②DCE-MRI 图像:在肿块实质区域内选择ROI,运用mean curve 绘制时间-信号强度曲线(time signal intensity curve,TIC),TIC 分类及病变良恶性标准如下,Ⅰ型(流入型):随时间延长信号逐渐增强,增加>10%,提示良性病变;Ⅱ型(平台型):早期增强信号强度迅速达峰值后维持较高水平,变化在10%内,提示良恶性病变均有可能;Ⅲ型(流出型):早期信号强度迅速达峰值并快速降低,降低>10%,提示恶性病变。③DCE-MRI 联合DWI 诊断标准:肿块样病变中良性病变为Ⅰ、Ⅱ型TIC,且ADC >1.05×10-3mm2/s,其余为恶性;非肿块样病变中良性病变为Ⅰ型TIC,且ADC >1.35×10-3mm2/s,其余为恶性。
1.4 观察指标
①统计患者病理活检结果;②比较良恶性病变的影像学特征;③以病理活检结果作为金标准,比较DCE-MRI、DWI 单独及联合检测对乳腺良恶性病变的诊断价值。
1.5 统计学方法
采用SPSS 25.0 统计软件分析数据。符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验或Fisher 精确分析;检验水准α=0.05。以P<0.05为差异有统计学意义。
2 结果
2.1 病理活检结果
82 例乳腺病变患者中,共检出94 个病灶,其中良性病变患者29 例,病灶33 个,分别为纤维腺瘤12 个、浆细胞性乳腺炎8 个、导管内乳头状瘤5 个、乳腺增生3 个、囊肿3 个、管状腺瘤2 个;恶性病变患者53 例,病灶61 个,分别为浸润性导管癌27 个、导管原位癌23 个、导管内癌5 个、黏液腺癌4 个、小叶癌2 个。
2.2 乳腺良恶性病变的影像学特征比较
乳腺良恶性病灶的边缘、强化特征、ADC 及TIC 分类比较差异显著(P<0.05),见表1。
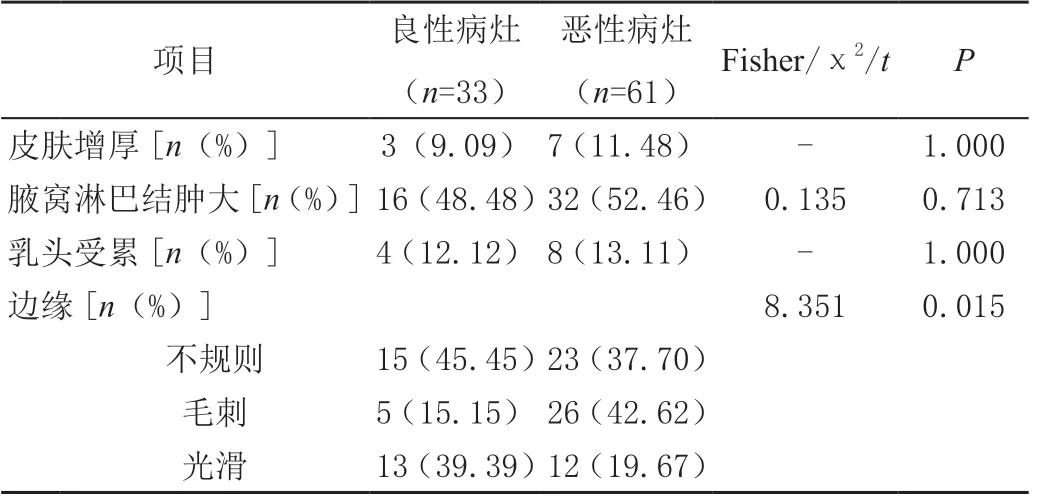
表1 乳腺良恶性病变的影像学特征对比
2.3 DCE-MRI、DWI 单独及联合检测对乳腺良恶性病变的诊断价值比较
DCE-MRI 诊断恶性病灶56 个,良性病灶38 个;DWI 诊断恶性病灶66 个,良性病灶28 个;联合检测诊断恶性病灶59 个,良性病灶35 个。联合检测对乳腺良恶性病变诊断的准确率、灵敏度、特异度均高于DCE-MRI、DWI 单独检测,其中准确率、灵敏度显著高于DCE-MRI 检测(P <0.05),准确度、特异度显著高于DWI 检测(P <0.05)。见表2 ~表5。
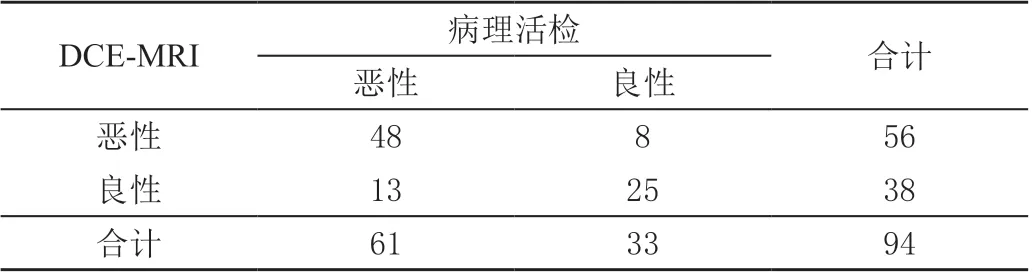
表2 DCE-MRI 对乳腺病变良恶性的诊断结果 单位:个
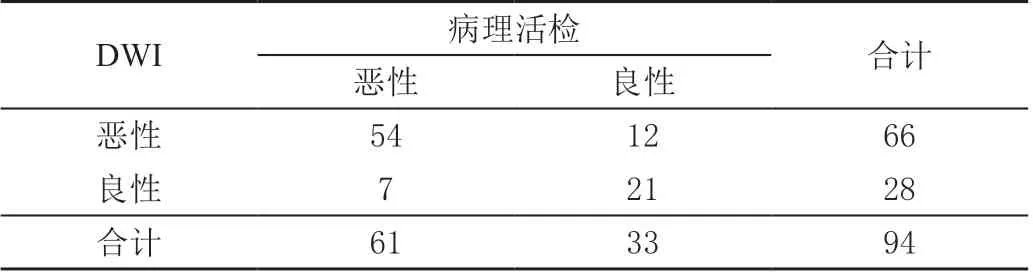
表3 DWI 对乳腺病变良恶性的诊断结果 单位:个
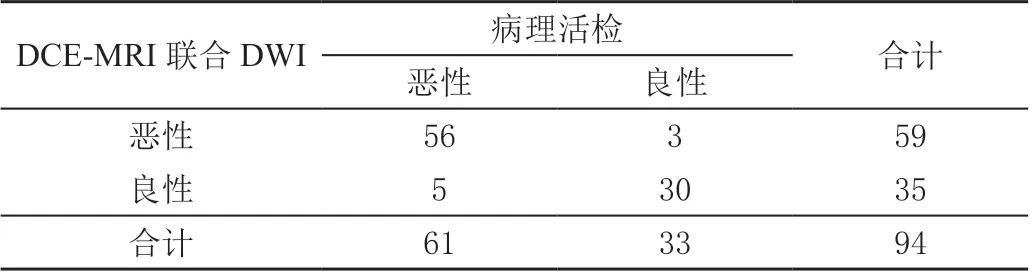
表4 DCE-MRI、DWI 联合对乳腺病变良恶性的诊断结果单位:个

表5 DCE-MRI、DWI 单独及联合检测对乳腺良恶性病变的诊断效能对比[%(n/m)]
3 讨论
随着近些年MRI 技术不断改进,其在乳腺病变良恶性中的诊断效能越发突出。乳腺MRI 检查具有多序列、多参数、多角度等优势,可将乳腺影像特征充分显示,提升早期乳腺癌检出率[4]。DCE-MRI 作为MRI 中一种重要检查序列,不仅可清晰显示乳腺病变形态特征,还可动态观察病变血流特征,利用TIC 分型来评判病灶性质[5]。DWI 亦是MRI 中一种重要检查序列,具有无创特点,为当前最理想的观测活体组织水分子微观运动的技术,通过ADC 值测量可量化分析人体组织水分子含量改变情况,从而评判病灶良恶性[6]。
本研究中,82 例乳腺病变患者经病理活检共检出94个病灶,其中良性病灶33 个,恶性病灶61 个;良性病灶以纤维腺瘤最常见,恶性病灶以浸润性导管癌最常见,与既往研究报道一致[7-8]。本研究进一步对乳腺良恶性病变的影像学特征进行分析,发现乳腺良恶性病灶的边缘、强化特征、ADC 及TIC 分类相比有差异,乳腺良性病变多表现为边缘不规则或光滑、病灶呈不均匀强化、TIC Ⅰ型,乳腺恶性病变影像学表现为边缘不规则或毛刺、病灶呈不均匀强化、TIC Ⅲ型,说明DWI 中的ADC值及DCE-MRI 中的强化特征、TIC 分类对乳腺病变性质鉴别存在一定参考意义。但乳腺良恶性病变的皮肤增厚、腋窝淋巴结肿大、形态等情况相比无差异。分析原因可能是大部分恶性病灶呈浸润生长,边缘毛刺,故MRI 常规平扫可鉴别;而因病变部位组织结构紊乱,在常规平扫中良恶性病灶表现往往有一定重叠,特征性不显著,鉴别困难,故MRI 常规平扫对乳腺病变性质鉴别的局限性较强。本研究中,联合检测对乳腺良恶性病变诊断的准确率、灵敏度、特异度均高于DCE-MRI、DWI 单独检测,与以往报道类似[9-10],说明DCE-MRI 联合DWI诊断乳腺良恶性病变的临床价值较高。究其原因,DCEMRI 检查主要通过TIC 分型以鉴别病变性质,而TIC Ⅱ型病灶情况复杂,良恶性均有可能,会对诊断结果产生一定干扰作用;DWI 检查主要通过组织水分子微观运动测量ADC 值以鉴别病变性质,而DWI 图像对病灶细微结构无法观察,在血流丰富、较小的恶性病灶中ADC 鉴别率较低,会对诊断结果产生一定影响;DCE-MRI 联合DWI 检查不仅能通过强化特征、信号强度等鉴别病变性质,还可结合水分子运动情况评估病变性质,优势互补,共同提升检测准确率[11-13]。
综上所述,DCE-MRI 联合DWI 序列诊断乳腺良恶性病变的临床价值较高,可提升诊断准确率。

