产妇产后初期膀胱膨出超声参数变化分析
朱金丽,仇利娟(通信作者)
(扬州市江都人民医院超声科 江苏 扬州 225200)
女性在怀孕到分娩的生理阶段,由于盆底肌肉长期承受着较为沉重的负荷,因此,在分娩之后,很可能会发生盆底支撑结构的损伤、退化等现象,从而引起膀胱膨出[1]。膀胱膨出是产后常见的并发症,其发病机制尚未完全阐明,遗传、胶原代谢和分娩方式等与其发病关系密切。13%~21%的女性在产后会发生膀胱膨出[2],并且在年轻、多胎的女性人群中,其发生率有增加的趋势,严重影响了女性的产后恢复,并对其生命健康构成了巨大的威胁。因此,对该病进行早诊早治意义重大。盆底超声在产妇产后膀胱膨出的评估中得到了广泛的应用,可以通过超声来观察膀胱膨出状况、肛提肌裂孔的变化,为疾病的诊治提供一个可靠的参考依据[3]。基于此,本文选取2022 年1 月—9 月扬州市江都人民医院收治的43 例产后膀胱膨出患者及43 例产后膀胱未膨出患者作为本次研究对象,探讨分析产妇产后初期膀胱膨出超声参数变化,为医生临床治疗提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2022 年1 月—9 月扬州市江都人民医院收治的43 例产后膀胱膨出患者为观察组,选取我院同期43 例产后膀胱未膨出患者为对照组。观察组年龄28 ~33 岁,平均(30.27±0.84)岁;体质量指数17 ~24 kg/m2,平均(20.31±1.08)kg/m2;孕周:37 ~42 周,平均(39.14±0.66)周;新生儿体重2 500 ~3 400 g,平均(2 974.62±99.36)g。对照组年龄28 ~33 岁,平均(30.25±0.86)岁;体质量指数17 ~25 kg/m2,平均(20.33±1.14)kg/m2;孕周:37 ~42 周,平均(39.14±0.71)周;新生儿体重2 500 ~3 400 g,平均(2 966.62±99.86)g,两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:①均为初产妇;②影像学资料完整;③ 纳入对象知晓本研究内容,自愿签署知情同意书。排除标准:①合并其他盆腔疾病,如盆腔炎、盆腔包块等;②近期内存在激素类药物应用史;③既往有盆腔手术史;④合并泌尿生殖的急性炎症感染者。
1.2 方法
仪器采用彩色多普勒超声诊断仪(型号:Mindray Resona 8,制造商:深圳迈瑞生物医疗电子股份有限公司),D8-2u、DE10-3u 三维容积探头,探头频率设置为(4 ~8) MHz。嘱所有受检者先适当排尿,剩余尿量40 ~50 mL,并在10 ~20 min 后协助受检者取截石位,在超声探头外采用一次性避孕套进行包裹,探头纵切置于会阴部,并与会阴贴紧,使盆底正中矢状切面(耻骨联合、尿道、肛管、阴道等)清楚显现在显示器上。分别在静息状态及做Valsalva 动作时,将耻骨联合后下缘作为原点建立坐标轴,对尿道、膀胱颈位置进行测定。
1.3 观察指标
观察并对比两组产妇在静息状态下、缩肛状态下及Valsalva 状态下不同状态下盆底超声参数,指标包括肛提肌裂孔横径、肛提肌裂孔前后径、肛提肌裂孔面积、膀胱尿道后角。
1.4 统计学方法
采用SPSS 22.0 统计软件处理数据,符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组产妇静息状态下盆底超声参数对比
观察组在静息状态下肛提肌裂孔横径、肛提肌裂孔前后径、肛提肌裂孔面积、膀胱尿道后角参数均大于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组产妇静息状态下盆底超声参数对比(±s)

表1 两组产妇静息状态下盆底超声参数对比(±s)
组别例数肛提肌裂孔横径/cm 肛提肌裂孔前后径/cm观察组434.77±0.615.62±0.59对照组434.02±0.424.44±0.52 t 6.6419.839 P<0.001<0.001组别例数肛提肌裂孔面积/cm2膀胱尿道后角/°观察组4324.85±3.57122.56±12.08对照组4318.66±5.28108.56±12.55 t 6.3695.270 P<0.001<0.001
2.2 两组产妇缩肛状态下盆底超声参数对比
观察组在缩肛状态下肛提肌裂孔横径、肛提肌裂孔前后径、肛提肌裂孔面积、膀胱尿道后角参数均大于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组产妇缩肛状态下盆底超声参数对比(±s)
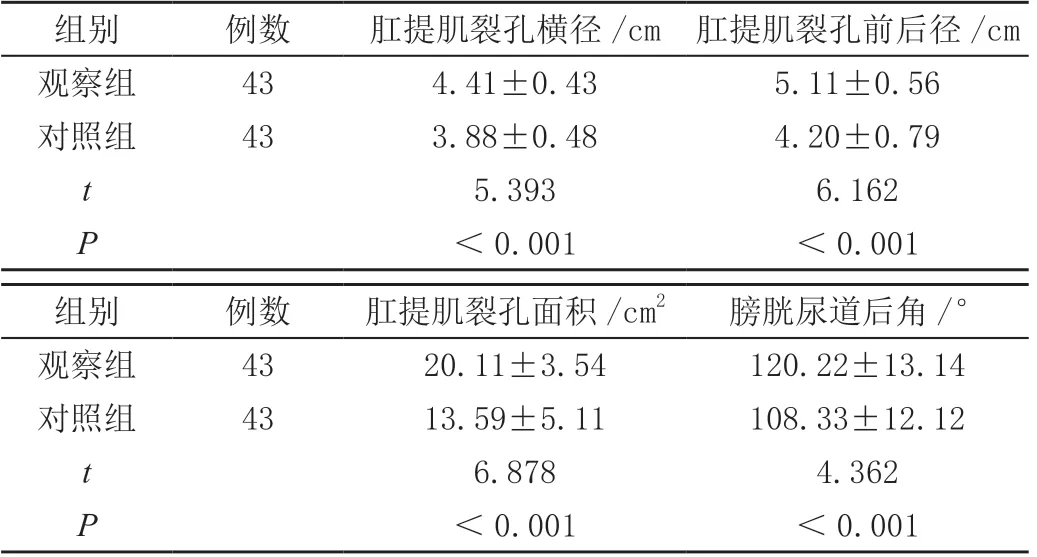
表2 两组产妇缩肛状态下盆底超声参数对比(±s)
组别例数肛提肌裂孔横径/cm 肛提肌裂孔前后径/cm观察组434.41±0.435.11±0.56对照组433.88±0.484.20±0.79 t 5.3936.162 P<0.001<0.001组别例数肛提肌裂孔面积/cm2膀胱尿道后角/°观察组4320.11±3.54120.22±13.14对照组4313.59±5.11108.33±12.12 t 6.8784.362 P<0.001<0.001
2.3 两组产妇Valsalva 状态下盆底超声参数对比
观察组在Valsalva 状态下肛提肌裂孔横径、肛提肌裂孔前后径、肛提肌裂孔面积、膀胱尿道后角参数均大于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组产妇Valsalva 状态下盆底超声参数对比(±s)

表3 两组产妇Valsalva 状态下盆底超声参数对比(±s)
组别例数肛提肌裂孔横径/cm 肛提肌裂孔前后径/cm观察组435.11±1.485.88±0.76对照组434.46±0.434.99±0.81 t 2.7665.254 P<0.01<0.001组别例数肛提肌裂孔面积/cm2膀胱尿道后角/°观察组4325.88±6.54144.23±18.25对照组4320.44±5.56130.22±14.23 t 4.1563.970 P<0.001<0.001
3 讨论
先天性发育不良、创伤、组织退化等引起的盆底组织损伤均易引起产妇产后初期膀胱膨出,如果情况比较严重,还会出现尿道凸出的情况,这对产妇的产后恢复有很大的影响[4-5]。膀胱膨出通常不会引起太大的反应,但也会引起腰酸下坠,阴道有异物滑出,排尿后肿物变小等症状。此外,多数孕妇还会有尿液不净、排尿困难等情况[6-7]。另外,有些产妇在腹压增大时,还会有紧张性尿失禁的表现,甚至还会有尿液溢出,绝经后症状会进一步加重。将一根金属导管插进尿道,可以明确凸出的就是膀胱[8-9]。病情较轻的产妇可不做任何处理,病情较重的产妇可以进行阴道前壁修补,并对长期、慢性、加重腹压的疾病进行矫正,比如慢性咳嗽、喘息等[9-10]。因此,早期明确膀胱膨出情况,可以明显提高临床疗效,改善预后。长期以来,对产妇产后膀胱膨出检查主要采用视诊和触诊两种方法,然而,触诊时需要将导丝插入妇女阴道,这必然会对妇女阴道产生一定的损伤,严重影响了该技术的临床应用,亟待探索一种新的有效手段[11]。超声检查具有操作简单、准确性高、无创等特点,在泌尿和妇产科方面有较大的应用价值,可为临床治疗提供可靠依据[12]。近年来,随着超声技术的快速发展,盆底超声已被广泛应用于产后早期膀胱肿大的评估中。将该技术应用于评估产后膀胱膨出的状况,既能清楚地显示各个器官的位置、构造等,又能动态地了解各个器官的损害程度,并能评价各个器官的功能,从而为该疾病治疗奠定基础[13]。在产妇产后出现膀胱膨出时,以耻骨联合后下缘水平为参照,在静息状态及Valsalva 状态下测量膀胱颈,可以评估膀胱膨出的病情程度。
本文采用盆底超声技术,通过对子宫内膜下腔内B超的动态监测,明确子宫内膜下腔出血与子宫内膜增生之间的关系,为子宫内膜下腔出血的早期治疗提供新的思路与方法。本文研究结果显示:观察组在静息、缩肛、Valsalva 状态下盆底超声参数均大于对照组(P<0.05)。与以往研究结果一致[14]。
盆底超声检查具有安全、快捷、检查时间短等优点,产妇更好接受,且可使产妇更好地了解盆底解剖结构和功能的变化[15]。在做盆底超声检查时,要注意以下几点:①在超声探头与会阴部间涂上耦合剂,防止空气残留,保持肛提肌裂孔的完整性,同时要保持图像的清晰。② 让产妇配合Valsalva 动作,也就是让孕妇屏住呼吸,加大腹部压力,会让子宫、肩胛骨等组织水平下降,然后检查内脏的最低位置,看是否低于耻骨联合的后部,以此更好地判断产妇病情。同时,也要将其与前壁肿瘤、子宫脱垂、张力性尿路综合征等疾病区分开来[16]。当产妇有阴道前壁肿瘤时,可以看到阴道前壁隆起,与阴道脱垂时的膀胱隆起相似。查体时,可感觉到固体或囊状物,边界清晰,有一定的拉力,不会随着腹压的升高而增大,不会轻易还纳于阴道中[17]。膀胱肿大表现为结节柔软,边界模糊,随着腹内压力的升高,其体积逐渐增大,用手一推,它就会回到原来的位置。当将金属导尿管插到膀胱中时,导尿管不能进入肿块。如果是子宫脱垂,则会出现外阴、阴道坠胀、阴道内有异物突出的情况,如果是劳动、长时间的站立,则会加重,若躺在床上,这种症状就会减轻。在剥离体的底部中心有一个宫颈开口,通过这个开口可以将一根探针插入宫腔。子宫的位置是正常的,当膀胱在凸起之上时,可触及宫颈。张力性尿失禁之膀胱尿道摄影表现为尿道后角消失、尿道前角增加及膀胱肿大皆属正常范畴[18-19]。
综上所述,盆底超声可以综合地反映出膀胱膨出的具体状况,为产妇疾病的治疗提供了一种可靠的参考,值得临床推广。

