妊娠方式对双胎妊娠母胎围产结局影响的研究
倪萍,黄乐,黄利辉,李寒梅,杨微涛,唐慧
随着国家二孩和三孩生育政策的放开,选择体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)进行助孕的育龄期女性显著增多,高龄高危孕产妇随之增加。双胎妊娠属于高危妊娠,可导致多种妊娠并发症,如妊娠期高血压疾病、妊娠期糖尿病、胎儿生长受限、妊娠期肝内胆汁淤积症和早产等。而IVF-ET 技术助孕的双胎妊娠孕产妇及新生儿的不良围产结局是否增加,相关研究观点并不一致。本研究回顾性分析湖南师范大学附属长沙市妇幼保健院(我院)分娩的双胎孕产妇资料,比较不同妊娠方式对妊娠结局的影响,探讨IVF-ET 是否增加母胎不良妊娠结局风险。
1 资料与方法
1.1 研究资料收集2019 年1 月—2023 年1 月在我院分娩的815 例双胎妊娠孕产妇的临床资料,包括自然妊娠组398 例,IVF-ET 组417 例。纳入标准:年龄≥20 岁;双胎妊娠;无严重基础疾病;孕周≥28 周;临床资料完整。排除标准:妊娠前合并严重内外科疾病者;供精或供卵受孕者;多胎妊娠减胎或引产者;妊娠期产检资料欠缺者。
1.2 研究方法通过住院部电子病历系统收集2 组孕产妇围产期病历资料。①基本资料:年龄、孕前体质量指数(body mass index,BMI)、分娩孕周、是否为初产妇、瘢痕子宫、多囊卵巢综合征(polycysticovarysyndrome,PCOS)、B 族链球菌(group B Streptococcus,GBS)定植和绒毛膜性(双绒毛膜双羊膜囊和单绒毛膜双羊膜囊)。②妊娠并发症和围产结局:妊娠期高血压疾病、妊娠期糖尿病、妊娠期肝内胆汁淤积症、贫血、前置胎盘、胎儿生长受限、绒毛膜羊膜炎、胎膜早破、分娩方式和产后出血量。③新生儿结局:是否早产、胎儿窘迫、新生儿窒息、新生儿感染、转新生儿科及新生儿出生体质量。高龄产妇指年龄≥35 岁的产妇;贫血指产前血红蛋白≤110 g/L;产后出血指阴道分娩后24 h 内出血≥500 mL,剖宫产术后24 h内出血≥1 000 mL;早产指在孕28~36+6周分娩。
1.3 统计学方法采用SPSS 23.0 软件对数据进行统计分析。正态分布的定量资料用均数±标准差()表示,组间比较采用t 检验;非正态分布的定量资料用中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-Whitney U 检验;定性资料用例数(百分比)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2 组孕产妇基本资料比较2 组孕产妇年龄、分娩孕周、初产妇比例、瘢痕子宫比例、PCOS 比例及绒毛膜性比较,差异有统计学意义(均P<0.05);2组孕产妇孕前BMI、高龄产妇比例和GBS 定植比例比较,差异无统计学意义(均P>0.05)。见表1。
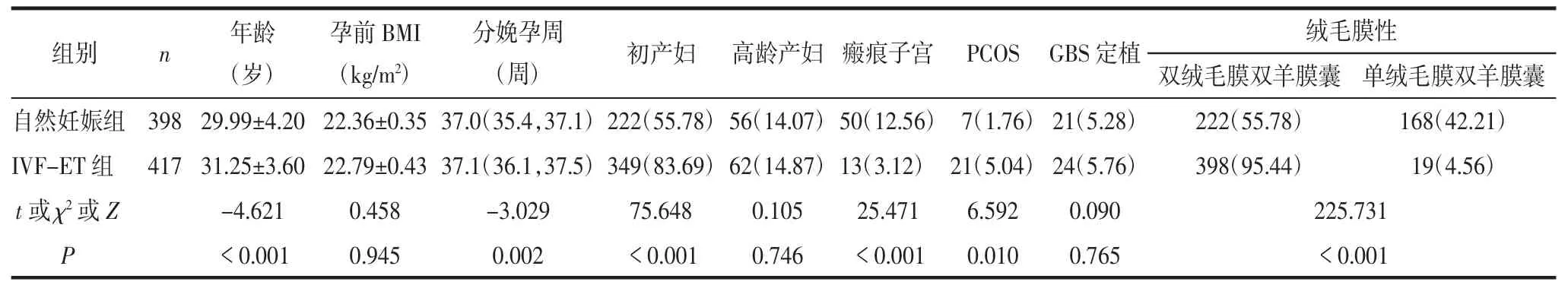
表1 2 组孕产妇基本资料比较
2.2 2 组孕产妇妊娠并发症和围产结局比较2 组孕产妇妊娠期糖尿病发生率、剖宫产率、产后出血量和产后出血率比较,差异有统计学意义(均P<0.05);2 组孕产妇妊娠期高血压疾病、妊娠期肝内胆汁淤积症、贫血、前置胎盘、胎儿生长受限、绒毛膜羊膜炎和胎膜早破发生率比较,差异无统计学意义(均P>0.05)。见表2。
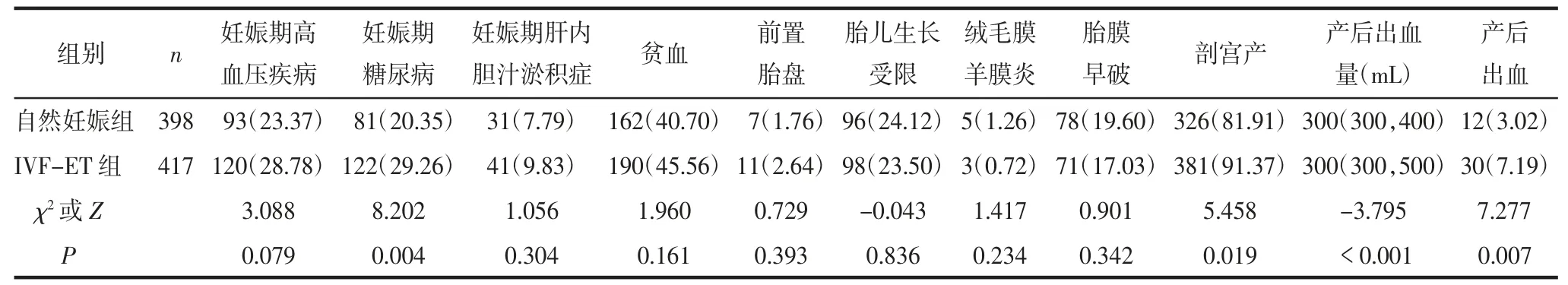
表2 2 组孕产妇妊娠并发症和围产结局比较
2.3 2 组新生儿结局比较2 组新生儿早产率、较大新生儿出生体质量及转新生儿科率比较,差异有统计学意义(均P<0.05);2 组胎儿窘迫、新生儿窒息和新生儿感染发生率及较小新生儿出生体质量比较,差异无统计学意义(均P>0.05)。见表3。
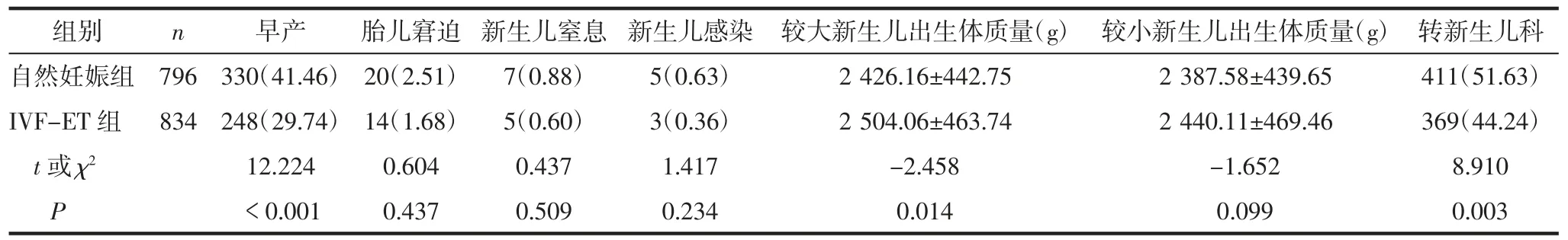
表3 2 组新生儿结局比较
3 讨论
近年由于二孩和三孩生育政策的放开及IVFET 技术的发展,双胎妊娠率逐年增加。自然状态下双胎妊娠率较低,约为1%[1],这大多与遗传因素有关,而经IVF-ET 获得双胎的概率则显著升高。研究显示,近三十年来双胎的出生率增长了76%[2]。辅助生殖技术助孕可能增加卵巢过度刺激综合征、异位妊娠和多胎妊娠等发生风险,双胎妊娠可能增加胎儿生长受限和早产等发生风险,二者均可导致母胎不良围产结局[3]。辅助生殖技术是否增加双胎妊娠不良母胎围产结局的发生风险?有研究显示IVF-ET可增加双胎妊娠女性高血压疾病、妊娠期肝内胆汁淤积症、胎儿生长受限和早产的发生率[4];还有研究认为通过IVF-ET 技术和自然妊娠获得双胎妊娠的母胎围产期并发症发生率相似[5-6]。本研究通过回顾性分析近四年在我院住院分娩的双胎孕产妇的临床资料,比较自然妊娠者和通过IVF-ET 助孕者的妊娠并发症发生情况及母胎围产结局,为指导产科临床工作提供相关参考。
3.1 基本资料方面Chen 等[6]研究发现IVF-ET 组双胎妊娠孕产妇年龄[(30.66±3.80)岁vs.(28.44±4.27)岁,P<0.001]和初产妇比例(85.1% vs.62.4%,P<0.001)均高于自然妊娠组。本研究也发现,IVFET 组双胎妊娠孕产妇年龄、初产妇比例、PCOS 比例和双绒毛膜双羊膜囊比例高于自然妊娠组,瘢痕子宫比例低于自然妊娠组。考虑较多初产妇因患有PCOS 等疾病,长时间未避孕未孕而选择辅助生殖技术助孕,这类人群需要完善检查并需要更长的治疗时间,因而妊娠时年龄较自然妊娠者大,初产妇比例高,既往有剖宫产手术史的瘢痕子宫孕妇比例低。为提高妊娠率,辅助生殖技术助孕者大部分都选择移植2 枚胚胎,因而本研究中IVF-ET 组95.44%为双绒毛膜双羊膜囊双胎。
3.2 孕产妇妊娠并发症和围产结局方面糖代谢在调节卵巢排卵过程中发挥重要作用[7],糖代谢异常可使卵巢排卵异常继而导致不孕。Prats 等[8]研究发现,通过辅助生殖技术获得双胎的孕产妇患妊娠期糖尿病的风险高于自然妊娠者(RR=4.12,95%CI:1.35~12.56)。本研究也发现,IVF-ET 组孕产妇妊娠期糖尿病发生率高于自然妊娠组(29.26%vs.20.35%,P=0.004)。目前大多数研究显示,IVF-ET 助孕双胎孕产妇并发妊娠期高血压疾病的风险高于自然妊娠双胎孕产妇[4,8-9]。本研究中IVF-ET 组妊娠期高血压疾病发生率虽略高于自然妊娠组(28.78%vs.23.37%),但差异无统计学意义,可能与小剂量阿司匹林目前已广泛应用于辅助生殖技术以改善子宫内膜容受性有关[10],但本研究样本量有限,仍需扩大研究人群进一步验证。本研究还发现,IVF-ET 组剖宫产率(91.37%vs.81.91%,P=0.019)及产后出血率(7.19%vs.3.02%,P=0.007)高于自然妊娠组,与程曦等[11]研究结果一致。考虑由于胎儿较珍贵,IVF-ET 组孕妇夫妻及家庭成员存在担心阴道分娩过程中对新生儿造成不良影响的心理而选择剖宫产,从而增加了剖宫产率。挪威一项病例对照研究结果显示,辅助生殖技术与严重产后出血的风险增加相关(OR=2.92,95%CI:2.18~3.92)[12]。此外,双胎妊娠子宫过度膨胀和剖宫产导致的子宫肌纤维断裂也增加产后出血风险,因而IVF-ET组产后出血率增加。因此,IVF-ET 可能增加双胎妊娠孕产妇围产期并发症的发生风险,对于拟通过辅助生殖技术助孕的女性,孕前需做好体质量管理,将BMI 控制在正常范围;妊娠早期就诊营养门诊,获得合理营养及妊娠期增重范围方面的指导,降低妊娠期糖尿病的发生风险;无论采用何种分娩方式均需积极预防产后出血,如尽早使用强效宫缩剂如麦角新碱和卡前列氨丁三醇等,剖宫产术中酌情进行子宫捆绑缝合、子宫下段缩窄缝合、填塞宫腔球囊或纱条等,产后密切监护产妇的生命体征及阴道出血情况。
3.3 新生儿结局方面本研究中IVF-ET 组早产率及出生后转新生儿科率低于自然妊娠组,较大新生儿出生体质量高于自然妊娠组,考虑与IVF-ET 组双绒毛膜双羊膜囊双胎占比较高,而单绒毛膜双羊膜囊双胎的自发性早产率高于双绒毛膜双羊膜囊双胎有关[13]。且《双胎妊娠临床处理指南》[14]指出:无并发症及合并症的情况下,单绒毛膜双羊膜囊双胎可在严密监测下至孕37 周终止妊娠,双绒毛膜双羊膜囊双胎可期待至孕38 周时再考虑终止妊娠;如出现单绒毛膜双胎特殊并发症如双胎输血综合征和选择性胎儿生长受限等,则需根据孕妇及胎儿的个体情况具体评估,提前终止妊娠。Jiang 等[15]通过多因素Logistic 回归分析也证明,IVF/卵细胞质内单精子注射(intracytoplasmic sperm injection,ICSI)-ET 不是双胎妊娠的新生儿结局的独立危险因素。提示与自然妊娠相比,IVF-ET 可能不会增加双胎不良围产结局的发生风险。
综上所述,通过IVF-ET 受孕的双胎妊娠孕产妇围产期并发症的发生风险可能高于自然妊娠者。在临床工作中需落实三级预防,从备孕期开始管理体质量、血压和血糖等各项指标;合并妊娠期糖尿病、前置胎盘、贫血等并发症的IVF-ET 孕妇产后出血风险高,妊娠期需积极处理并发症,控制血糖、纠正贫血、预防深静脉血栓,改善围产期母胎结局。在选择移植胚胎数目方面,目前越来越多的研究倾向于单胚胎移植。对于瘢痕子宫、合并心脏病等内外科疾病的女性,经过评估可以耐受妊娠的情况下建议移植1 枚胚胎。本研究为单中心回顾性研究,样本量有限,未来可通过多中心、大样本量前瞻性研究进行验证,指导临床工作,降低IVF-ET 双胎妊娠女性围产期并发症发生率,为将来辅助生殖技术相关指南的制定提供临床数据。

