ESD治疗后食管环周早癌患者血清CRP、PCT、TRF水平变化及其与疗效和预后的相关性
刘琳 刘艺彩 徐帅
(邯郸市中心医院 1消化内科,河北 邯郸 056000;2病案科;3邯郸市第一医院骨一科)
早期食管癌很容易被忽视,等到真正发现的时候就已经到了晚期〔1〕。早期食管环周癌是指发生在黏膜位置,可能还会有淋巴结的转移〔2〕。目前医疗技术水平越来越高,食管环周早癌也越来越容易被检查出来、死亡率也在逐渐降低,患者5年生存率已大大提升〔3〕。近年来,内镜技术被广泛使用在消化道肿瘤的切除,这便是源于其对患者产生的创伤小,并且术后回复的效果比较好。内镜下黏膜切除术(EMR)〔4〕及内镜黏膜下剥离术(ESD)〔5〕均是治疗食管环周早癌的常用内镜术式,其中ESD技术可以对大块肿瘤进行切除,进一步对食管环周早癌肿瘤组织全部分离开来,因此能提高食管环周早癌的根治概率。C反应蛋白(CRP)〔6〕、降钙素原(PCT)〔7〕、转铁蛋白(TRF)〔8〕是比较经典的细胞因子,能够反映机体的炎症水平及恶性病变。本研究分析了ESD治疗食管环周早癌血清CRP、PCT、TRF水平变化及其与疗效和预后的相关性。
1 资料与方法
1.1一般资料 纳入邯郸市中心医院2018年7月至2020年8月收治的食管环周早癌患者87例,根据手术方式分为ESD组45例和EMR组42例。纳入标准〔9〕:①病例均于术前经食管黏膜碘染色及活检确诊为食管早癌;②经术前CT检查排除淋巴结转移及远处转移;③病变未达肌层;④身体状况可以做手术;⑤临床资料完整。排除标准:①术前经过别的手段治疗;②患有心血管疾病;③远处转移;④患有传染病;⑤对麻醉药过敏;⑥还患有其他原发性癌症;⑦术中术后使用激素等预防狭窄措施;⑧失访者。本研究经医院伦理委员会批准,患者或家属签署手术知情同意书。
1.2治疗方法 ESD组采用全身麻醉。首先确定病灶位置和范围,在病灶边缘5~8 mm处电凝标记。并在病灶周围黏膜注射甘油果糖,使病灶呈抬举征。沿病灶标记处外缘将病灶周围部分黏膜切开,深入切开处黏膜下层并切开周围全部黏膜。在剥离期间,将黏膜下层结缔组织推开,随后利用拉镜沿病变基底切线方向进行剥离。手术完成后,进行预防性止血处理,术后禁食一段时间,并为患者滴注营养液,做好抗感染。EMR组麻醉方式与ESD组一致,先用橡皮圈固定病变目标黏膜,形成假蒂;然后将钛夹固定于假蒂两端正常黏膜处;再使用内镜对病变组织进行缓慢切除处理;最后,切除病变黏膜,并利用钛夹闭合创面。术后处理方案与ESD组一致。
1.3检测CRP、PCT、TRF、中性淋巴细胞比值(NLR)水平 取患者5 ml空腹静脉血,静置30 min,3 000 r/min离心15 min,取上清液,然后将采集好的血清用碳酸盐缓冲液(CBS)稀释,加入酶标板中,然后过夜12 h后再进行封闭,然后洗涤液洗涤5次,加入酶标二抗后恒温箱温育,然后再次洗涤后进行显色,采用酶标仪测定吸收值。按照酶联免疫吸附试验(ELISA)试剂盒说明书测定其中CRP、PCT、TRF水平。计算NLR。
1.4统计学方法 采用SPSS21.0软件进行χ2、t检验、Logistic回归分析。
2 结 果
2.1两组一般情况 两组年龄、性别、癌组织所在部位及浸润级别均无显著差异(P>0.05)。见表1。

表1 两组一般情况比较
2.2两组手术及术后情况 与EMR组比较,ESD组手术时长、最大病灶直径和术后禁食天数明显更长(P<0.001),两组抗生素使用天数和住院天数均无统计学差异(P>0.05)。见表2。

表2 两组手术及术后情况比较
2.3两组手术前后CRP、PCT、TRF水平变化 两组术后1 d CRP、PCT、TRF水平较术前均明显升高,NLR水平较术前明显下降(P<0.05),两组术后1 d CRP、PCT、TRF、NLR比较均无统计学差异(P>0.05)。见表3。

表3 两组手术前后CRP、PCT、TRF及NLR水平变化
2.4病灶切除效果 两组整块切除、完全切除、未完全切除、分次切除比例差异均有统计学意义(P<0.05,P<0.01)。见表4。
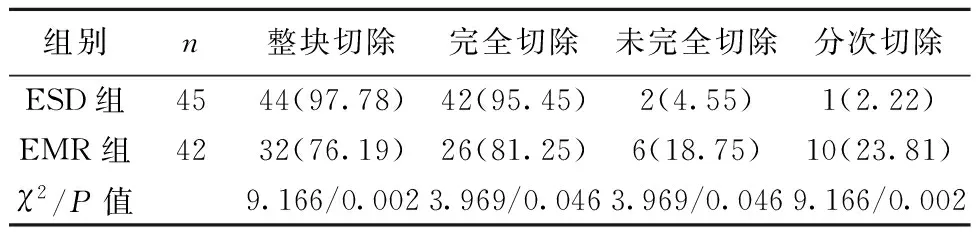
表4 两组病灶切除效果〔n(%)〕
2.5并发症与复发情况 两组总并发症、复发比较差异有统计学意义(P<0.05)。见表5。
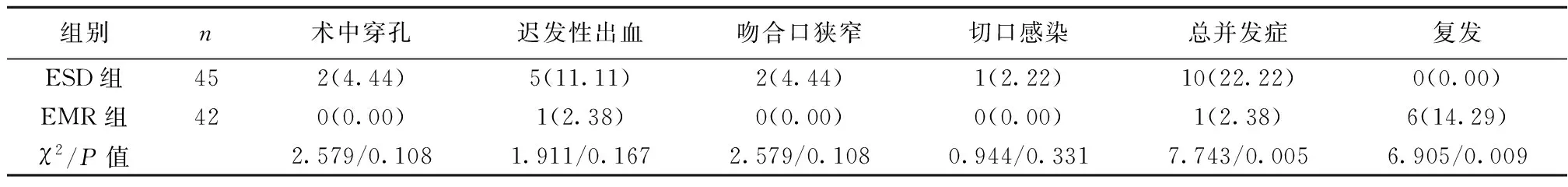
表5 两组并发症及复发情况〔n(%)〕
2.6不同预后患者血清CRP、PCT、TFR、NLR比较 所有患者中50例预后效果比较好,37例预后效果不理想,与预后不佳组比较,预后良好组血清CRP、PCT、NLR水平明显降低,TRF水平明显升高(P<0.01,P<0.001)。见表6。

表6 不同预后患者血清CRP、PCT、TRF、NLR比较
2.7各指标与食管环周早癌患者预后的Logistic回归模型分析结果 Logistic回归分析结果,患者血清中CRP、PCT、NLR升高,TRF降低是影响食管环周早癌患者预后的影响因素(P<0.05)。见表7。
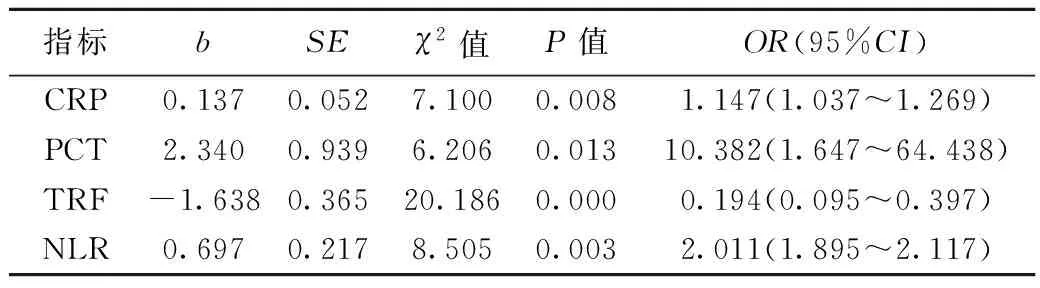
表7 食管环周早癌患者预后影响因素的二元Logistic回归分析
3 讨 论
外科手术对于食管癌患者来说一直是一种常见且运用广泛的治疗方式,然而内镜技术的诞生,使得食管癌的治疗不需要单纯依靠外科手术,患者也有了更多的选择〔10〕。国内外报道指出〔11,12〕,对于局限于黏膜内且无淋巴结转移的患者,内镜手术和传统外科手术在对患者的治疗效果相当。一开始所用的内镜技术便是EMR,它的疗效和安全性已被广大医患人员肯定。然而其缺点便是对直径大于2 cm肿瘤组织的切除比较困难,另外还很难一次性切除,还需要经过多次才能将其切除,因此有很大可能会复发〔13〕。再加上食管腔的解剖特征,术后狭窄发生率较高,而难治性狭窄的发生更是严重影响患者的生活质量和预后效果。ESD同样具有内镜技术治疗的独特优势,另外还能完整切除直径大于2 cm的食管环周早癌组织,使得其复发的概率大大降低〔14〕。本研究显示,ESD术也有一定的缺点,其一是耗时比较长,比较考验医疗人员的操作水平;其二是术后需要禁食的时长也比较久。
本研究结果表明,ESD组患者肿瘤直径显著大于EMR组,与吴江等〔15〕研究一致,进一步印证了ESD更适合切除较大块的早期食管肿瘤。肿瘤一次性整块切除对患者十分有益,因为复发的概率会随着切除次数的增多而增多。ESD组整块切除的病例多于EMR组,与白顺滟等〔16〕研究一致。ESD通过注射剂使肿瘤附近黏膜膨胀,因此使肿瘤整块切除的成功率也得到提升。
CRP是一种用于血液检测的急性期反应蛋白。其增加代表有炎症。PCT与全身炎症反应有关。CRP、PCT与很多疾病都有关联〔17,18〕。TRF有运载消化管吸收的铁和由红细胞降解释放的铁的功能,TRF在有恶性病变时会随着白蛋白、前白蛋白的下降而下降〔19〕。本研究结果表明,手术后都会导致机体产生炎症反应,致使CRP及PCT的升高。而由于导致恶性病变的肿瘤被切除,又会引起TRF的升高。除此之外,有研究〔20〕表明 T 淋巴细胞在瘢痕组织中浸润与瘢痕组织中的胶原纤维含量呈现平行的变化关系,而不适当的 T 淋巴细胞增多在瘢痕及纤维化疾病中有重要作用,而在本文中,术后NLR水平较术前下降也进一步佐证了这一点。
无论是EMR还是ESD或多或少都会有一些并发症,本研究结果提示,ESD的确有比较好的切除效果,但是随之而来的并发症发病率也比较高。再看不同类别的并发症之间比较是无差异的,其原因可能是样本量较少。复发情况能够对手术效果进行评价,复发率的降低可以进一步提高患者的生存率,提升患者的身心健康。本研究结果与王晓燕等〔21〕研究结果类似,说明ESD能显著降低食管环周早癌患者的复发率。
另外本研究进一步采用Logistic回归模型分析结果显示,血清中CRP、PCT和NLR升高,TRF降低是影响食管环周早癌患者预后的影响因素。提示其对评估和预测患者预后有一定的临床意义。并且,肿瘤的发生发展与机体免疫状态相关,机体抗肿瘤免疫的主要效应细胞是淋巴细胞,炎症反应可导致淋巴细胞数量减少和功能缺陷,从而较高水平的 NLR往往与肿瘤患者较差的预后相关。
综上,ESD治疗食管环周早癌效果良好,尤其适用于直径较大的食管环周早癌的治疗,但ESD对术者水平要求较高,如不能熟练掌握操作技术可能造成较多并发症。血清CRP、PCT、TRF水平在ESD术后都会上升,且能较好地评价预后效果。

