原发性骨质疏松症患者不同部位骨密度与肌少症的相关性分析
傅琪 刘芬芬 刘萍 滕若凌 张翠萍 杨玉娇 丁怡
常州市第一人民医院(苏州大学附属第三医院)老年医学科,江苏 常州 213000
骨质疏松症(osteoporosis,OP)是常见的骨骼疾病,是一种以骨量减少、骨组织微结构破坏进而导致骨的易脆性增加、骨折发生风险明显增大为特征的全身性骨病[1]。参考2018年中国骨质疏松症流行病学数据研究,骨质疏松症已经成为我国50岁以上人群的重要健康问题,患病率达19.2%,并呈逐年上升趋势,尤其在绝经期女性或中老年人中多见[2]。肌少症(Sarcopenia)是指与增龄有关的进行性全身骨骼肌质量减少、骨骼肌力量下降和(或)躯体功能减退的老年综合征,其发生会对老年人健康产生不利影响,如跌倒、衰弱和死亡等,大大降低了老年人的日常生活能力和生活质量[3]。有研究表明,肌少症与骨质疏松症在病理生理机制和临床表现上存在一定的关联性[2]。目前的临床研究大多发现肌少症是引发骨质疏松症的重要危险因素[4-5],但鲜有骨质疏松症对肌少症影响的研究。本研究以≥50岁的原发性骨质疏松症患者为研究对象,对其进行肌少症评估,以探究原发性骨质疏松症患者中肌少症的患病率;另外,根据2019年亚洲肌少症工作组(Asian Working Group for Sarcopenia,AWGS)关于肌少症的诊断标准对研究对象进行分组[6],以探究原发性骨质疏松症患者不同部位的骨密度值对肌少症发生发展的影响。
1 对象和方法
1.1 研究对象
选取2020年11月至2023年3月于常州市第一人民医院老年医学科就诊的患者。纳入标准:自愿参与本项研究的≥50岁的原发性骨质疏松症患者。排除标准:①既往有骨水泥手术史;②长期卧床、不能独立行走或安装假肢;③安装过心脏起搏器等金属物质而不能进行生物电阻抗分析;④重度营养不良,BMI≤16 kg/m2;⑤恶性肿瘤;⑥有精神或认知方面疾病,不能配合查体、病史采集等。按照纳入与排除标准,共筛选出162例符合条件的患者。所有受试者均签署知情同意书。
1.2 资料收集
1.2.1患者一般信息及临床指标采集:一般信息包括患者的性别、年龄、身高、体重、BMI等。临床指标包括患者的腰椎、股骨颈和全髋的骨密度(bone mineral density,BMD)和T值、握力、6 m步速、5次起坐时间、简易机体功能评估得分(short physical performance battery,SPPB)、四肢骨骼肌质量(appendicular skeletal muscle mass,ASM)、去脂体重(lean body mass,LBM)、四肢骨骼肌质量指数(appendicular skeletal muscle mass index,ASMI)、甲状旁腺激素(PTH)、骨钙素(OC)、总Ⅰ型胶原氨基端肽(PINP)、Ⅰ型胶原羧端肽(CTX)、25羟维生素D3[25(OH)D3]、血钙(Ca)。
1.2.2骨质疏松指标测定:采用双能X线吸收测定仪(DXA)(Hologic公司;型号:Discovery Wi;产地:美国)计算人体腰椎和髋部的BMD值和T值。嘱受试者平躺于DXA台面上,仪器按程序扫描全身,高低能X线穿透身体后,扫描系统将所接受的不同能量的信号送至计算机进行数据处理,得出骨密度。
1.2.3肌少症指标测定:从肌力、肌功能、肌量三方面进行评估。肌力测试包括握力,肌功能测试包括5次起坐时间、6 m步速和SPPB得分,肌量可选择双能X线吸收法(DXA)或生物电阻抗分析方法(BIA)进行计算,本研究采用BIA方法。①握力:使用型号为CSTF-WL的握力测试仪,用于测量双臂肌肉力量。测量时要求受试者用主力手用力握住握力器,重复两次,取最大值。当男性≥28 kg,女性≥18 kg,视为正常。②5次起坐时间:使用型号为CSTF-QZ的5次起坐测试仪,用于测量双下肢力量及功能。测量时要求受试者用最快的速度完成5次起立(腿完全伸直)、坐下(恢复起始端坐姿势),重复两次,取最小值。当时间<12 s,视为正常。③6 m步速:使用型号为CSTF-PB的6 m步速测试仪,用于测量行走速度及耐力。测量时嘱受试者用正常步行速度走完6 m。当速度≥1.0 m/s,视为正常。④SPPB得分:包括站立平衡(3种不同足部姿势:并排站立、半串联站立和串联站立)、4 m步速、5次起坐时间3个项目,并对每个项目进行评分,当总分≥10分,视为正常。⑤ASMI:使用型号为BCA-2A的人体成分分析仪,采用直接分段多频生物电阻抗分析方法(DSM-BIA)计算出ASM,根据公式:ASMI=ASM(kg)/身高2(m2),得到ASMI结果。当男性>7.0 kg/m2,女性>5.7 kg/m2,视为正常。
1.2.4骨质疏松症的诊断标准[7]:根据《原发性骨质疏松症诊疗指南(2022)》,对于≥50岁的男性或绝经后女性,当腰椎或髋部的任意一个部位的T值≤-2.5或发生过脆性骨折,即可定义为骨质疏松症。
1.2.5肌少症的诊断标准[6]:根据2019年AWGS肌少症诊断标准,将受试者分为4组:①无肌少症组(44例,27.16%):无肌力或肌功能下降;②有肌少症风险组(50例,30.86%):肌力或肌功能下降,肌量正常;③一般肌少症组(33例,20.37%):肌力或肌功能下降,肌量偏低;④重度肌少症组(35例,21.61%):肌力、肌功能及肌量均下降。目前暂无相关指南或文献对当肌力/肌功能正常,仅肌量下降这一情况做出明确分组,本研究将这一研究人群归为有肌少症风险。
1.3 统计学分析
所有资料采用R软件(版本3.4.3,http://www.R-project.org)进行分析。分析4组变量时,连续变量正态(或近似正态)分布数据以均数±标准差表示,组间比较采用ANOVA方差分析,连续变量非正态分布数据以M(Q1,Q3)表示,组间比较采用非参数检验。计数资料以率或构成比表示,组间比较采用卡方检验。两连续变量进行相关性分析时,正态分布变量采用Pearson相关性分析,有一个或以上变量为非正态分布时,采用Spearman相关性分析,用r值和P值表示。采用二元及多元Logistic回归预测肌少症的保护及危险因素,用OR值、95%CI和P值表示。双侧P<0.05认为差异具有统计学意义。
2 结果
2.1 研究对象临床指标分析
研究发现,不同分组的肌少症受试者在性别、年龄、身高、体重、BMI、握力、6 m步速、5次起坐时间、SPPB得分、ASM、LBM、ASMI、股骨颈和全髋的BMD和T值方面有明显差异(P<0.01),在腰椎的BMD和T值、PTH、OC、PINP、CTX、25(OH)D3、Ca方面,差异无统计学意义(P>0.05)。其中,重症肌少症组的年龄、5次起坐时间明显高于其他3组,身高、体重、握力、6 m步速、SPPB得分、ASM、LBM、ASMI、股骨颈和全髋的BMD和T值明显低于其他3组。男性肌少症的总体患病率高于女性(56.00% vs.39.42%),但是在重度肌少症组中,女性患病率要高于男性(23.36% vs.12.00%)。重度肌少症组的BMI平均水平明显低于无肌少症组和有肌少症风险组,但略高于一般肌少症组。见表1。
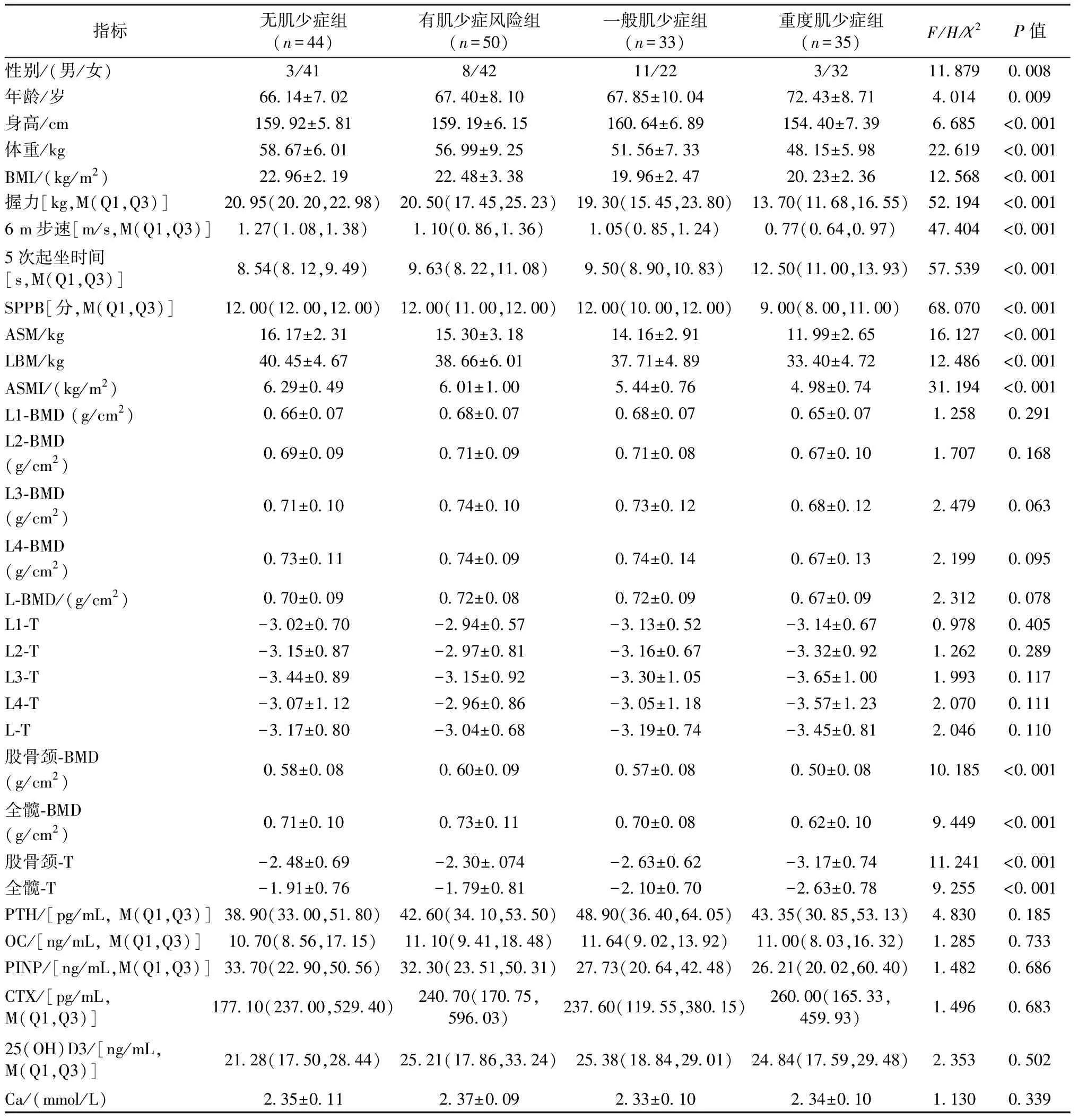
表1 不同分组肌少症的一般情况及临床指标分析
2.2 髋部BMD和T值与肌少症评估指标的相关性分析
将股骨颈和全髋的BMD和T值分别与握力、6 m步速、5次起坐时间、SPPB和ASMI进行Pearson/Spearman相关性分析。结果发现,股骨颈和全髋的BMD和T值与握力、5次起坐时间、SPPB得分、ASMI之间存在相关性(P<0.05),而与6 m步速未见明显相关(P>0.05)。其中,股骨颈和全髋的BMD和T值与握力(r=0.351,P<0.001;r=0.319,P<0.001;r=0.360,P<0.001;r=0.284,P<0.001)、SPPB得分(r=0.246,P=0.002;r=0.248,P=0.002;r=0.251,P=0.001;r=0.248,P=0.002)、ASMI(r=0.349,P<0.001;r=0.392,P<0.001;r=0.320,P<0.001;r=0.337,P<0.001)呈正相关,与5次起坐时间呈负相关(r=-0.241,P=0.002;r=-0.176,P=0.026;r=-0.262,P=0.001;r=-0.187,P=0.017)。见表2。
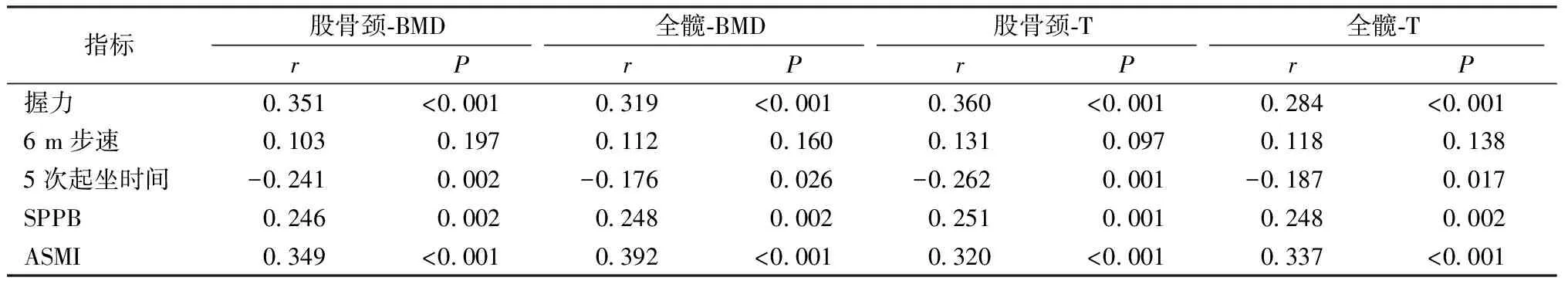
表2 髋部BMD和T值与肌少症评估指标的相关性分析
2.3 肌少症的二元Logistic回归分析
考虑到股骨颈的BMD和T值、全髋的BMD和T值之间存在共线性,本研究选择纳入股骨颈和全髋的T值作为自变量来构建单因素及多因素Logistic回归方程,并且将无肌少症和有肌少症风险组归为无肌少症组,一般肌少症组和重度肌少症组归为有肌少症组。结果发现,股骨颈和全髋的T值每增加一个单位,肌少症发生风险将分别减少63.7%和58.5%,具有明显统计学意义(OR=0.363,95%CI:0.224~0.590,P<0.001;OR=0.415,95%CI:0.266~0.649,P<0.001),在校正性别、年龄、身高、体重、BMI后,肌少症发生风险则分别减少59.5%和57.3%(OR=0.405,95%CI:0.231~0.709,P=0.002;OR=0.427,95%CI:0.248~0.734,P=0.002)。见表3。
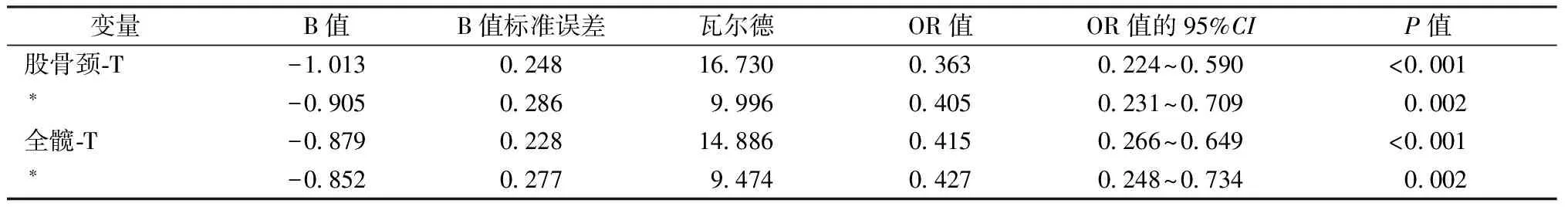
表3 肌少症的二元Logistic回归分析
2.4 肌少症的多元Logistic回归分析
分别将股骨颈和全髋的T值作为自变量,不同分组肌少症作为因变量,纳入多元Logistic回归分析,结果发现,与无肌少症相比,股骨颈和全髋的T值增加对于降低重度肌少症的发生风险具有明显意义,两者的T值每增加一个单位,重度肌少症发生风险将分别减少77.1%和71.4%(OR=0.229,95%CI:0.110~0.476,P<0.001;OR=0.286,95%CI:0.148~0.554,P<0.001),在校正性别、年龄、身高、体重、BMI后,重度肌少症发生风险则分别减少61.1%和64.1%(OR=0.389,95%CI:0.163~0.929,P=0.033;OR=0.359,95%CI:0.158~0.813,P=0.014)。见表4。
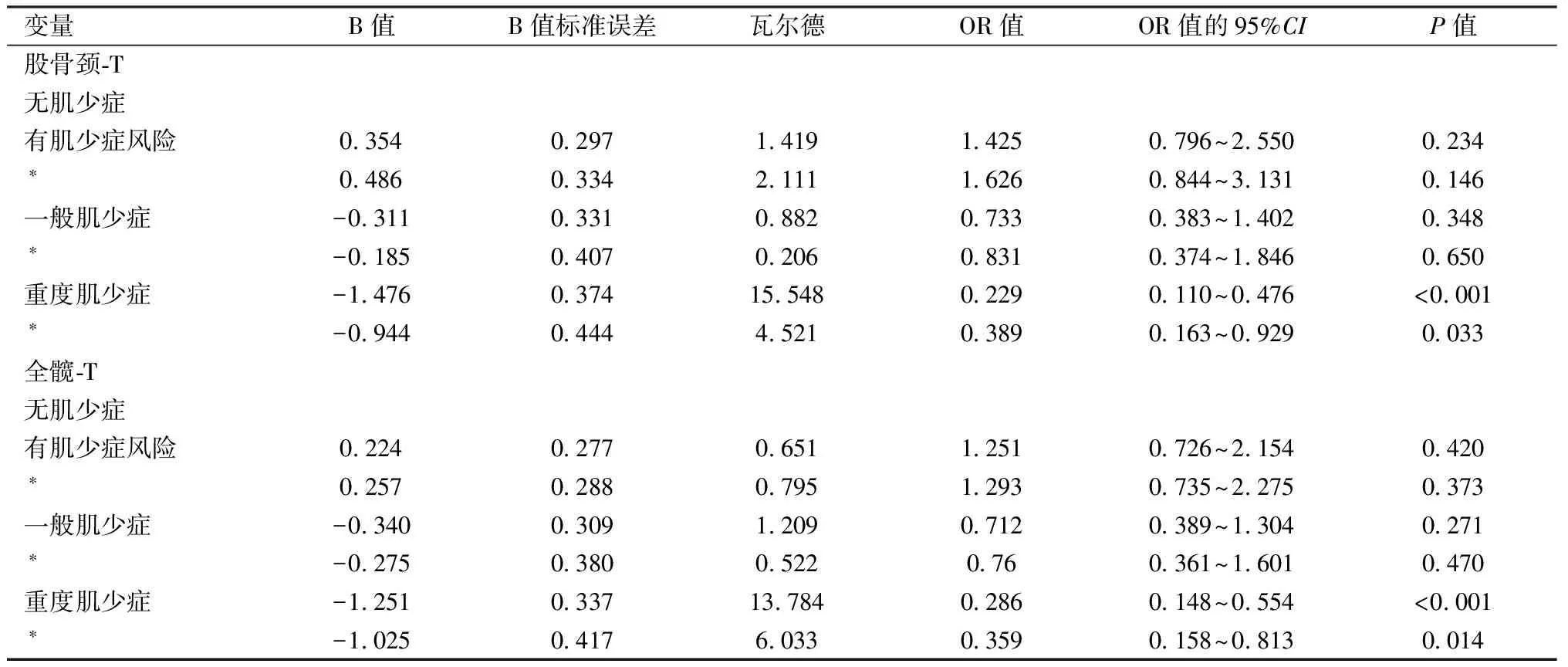
表4 肌少症的多元Logistic回归分析
3 讨论
骨质疏松症是骨重塑过程中骨吸收超过骨形成而导致的一种代谢性疾病,骨小梁和骨皮质的异常重塑容易导致骨折发生[8]。目前,骨质疏松症合并肌少症的相关临床研究发现,在类风湿性关节炎、2型糖尿病和肝硬化的患者中,合并肌少症后更易发生骨质疏松[9-11]。本研究侧重于观察原发性骨质疏松症患者和肌少症关系后发现,髋部骨密度值下降与肌少症尤其是重度肌少症发生密切相关。
一项针对全球肌少症患病率的荟萃分析指出,肌少症和重度肌少症的总体患病率分别为10%~27%和2%~9%,且均随年龄增长而趋于高值,但是基于不同的肌少症诊断标准,男女患病率表现出截然相反的结果[12]。本研究的研究对象是≥50岁的原发性骨质疏松症患者,以2019年AWGS肌少症诊断标准为依据。结果显示,肌少症(包括一般和重度)和重度肌少症的患病率分别为42%和21.61%,男性的肌少症患病率(56.00%)高于女性(39.42%),但在重症肌少症组,女性患病率(23.36%)则明显高于男性(12.00%),这提示绝经后女性雌激素水平下降可能会增加重度肌少症的发生风险。除了性别,高龄、低身高、低体重、低BMI也与肌少症发生有关。
本研究进一步分析了腰椎和髋部的BMD和T值与不同分组肌少症的关系,结果发现,在排除了重度营养不良、恶性肿瘤等已知会继发肌少症的疾病后,股骨颈、全髋的BMD和T值在不同分组肌少症上表现出明显差异 (P<0.01),且随着肌少症严重程度的加深,两者呈持续下降趋势。Pearson/Spearman相关性分析及Logistic回归分析发现,髋部的BMD和T值与肌少症各指标之间(除6 m步速外)存在密切关联,髋部T值下降是肌少症,尤其是重度肌少症发生的独立危险因素(P<0.05)。这与一项基于579例年龄≥60 岁的2型糖尿病患者的横断面研究中的结果一致,表明原发性骨质疏松症患者肌少症的发生发展可能与髋部的成骨和破骨失衡有关[10]。另有研究表明,当肌少症合并骨质疏松症时,患者跌倒和骨折尤其是髋部骨折的风险更高,这从侧面佐证了本研究结果[13]。目前所发现的有关骨质疏松症和肌少症的共同潜在机制包括雌激素分泌减少、慢性低度炎症和Wnt/β-联蛋白通路的失调,而Wnt通路对于胚胎发育和成人组织稳态再生起着非常关键的作用[14]。有多项研究表明,雌激素减少和促炎介质(如IL-6、TNF-α等)增多均能增加破骨细胞数量、促进骨吸收,同时也会促进骨骼肌萎缩、抑制骨骼肌形成[15-17];阻断Wnt通路能减少成骨细胞生成、抑制骨形成,同时也会阻碍老化骨骼肌修复,而其过度激活Wnt通路则会导致骨相关性肿瘤(如骨肉瘤)的形成、骨骼肌细胞生成障碍和加速肌肉衰老[18-20]。后续可以将雌激素、促炎及抗炎因子等纳入临床研究指标,来加强原发性骨质疏松症与肌少症之间的联系。
有研究表明,腰椎的BMD和T值在无肌少症和肌少症患者之间也存在差异,这与本研究结论相反[21-23],考虑到肌少症诊断标准一直在变化,这可能与本研究采用的是目前最新的肌少症诊断标准,并纳入了5次起坐时间、SPPB得分等指标进行肌少症分组有关。此外,在以往的临床观察中发现,长期慢性劳损可能会导致腰椎骨质增生,从而影响BMD和T值的测量结果,而本研究的研究对象集中在50岁以上的中老年人群,该人群可能部分存在腰椎骨质增生,这会削弱腰椎骨密度与肌少症之间的联系。
对于髋部的BMD和T值与6 m步速之间无相关性,这与既往多项研究结果一致[23-25]。考虑到6 m步速和5次起坐时间均是评估受试者躯体功能的指标,但后者还侧面反映了下肢肌力,这表明骨质疏松症合并肌少症可能主要是肌力、肌量的降低,对步态的协调能力和平衡能力影响较小。
本研究采用病例对照研究方法,按照目前最新的肌少症诊断标准,创新性地将肌少症人群进行细分,并且未纳入非骨质疏松症患者作为研究对象,提高了骨质疏松症和肌少症之间因果关系的准确性,但仍不能肯定两者的先后关系。本研究局限性在于选取的样本中,研究人群来自单中心,且女性占比过大,造成一定的选择偏倚,未来将纳入更多男性患者,扩大研究范围,并纳入性激素、炎症细胞因子等临床指标,以进一步分析髋部骨质疏松与肌少症的联系。
综上所述,在原发性骨质疏松症患者中,髋部骨密度值降低与肌少症的发生密切相关,T值下降程度越大,重度肌少症发生的可能性也越大。在未来的临床工作中,治疗骨质疏松患者时,对于髋部T值明显降低的患者,可针对性地提出饮食、运动等合理化建议,来预防肌少症的发生。

