中国慢性创伤后疼痛诊疗指南(2023版)
国家卫生健康委能力建设和继续教育中心疼痛病诊疗专项能力提升项目专家组
1 前言
慢性创伤后疼痛(chronic posttraumatic pain,CPTP)是组织损伤(包括烧伤在内的任何创伤)后发展或加重的慢性疼痛。疼痛既可局限于损伤区域,亦可投射到位于该区域的神经支配区。深部躯体或内脏组织损伤后相应皮肤区域可出现牵涉痛。尽管CPTP往往发展成为神经病理性疼痛,但最新国际疾病分类-11(international classification of diseases 11,ICD11)仍将其归类为慢性术后或创伤后疼痛。任何创伤后都可能出现慢性疼痛,严重影响患者的生活质量。随着社会现代化的快速发展,交通事故、烧伤等意外创伤事件呈现快速增长,多发创伤后的慢性疼痛发生率为46%~85%。尽管如此,目前临床上对CPTP认识不足,临床诊疗亟待规范。在此背景下,国家卫健委能力建设和继续教育中心疼痛病诊疗专项能力提升项目专家组系统检索了万方、PubMed、Cochrane Library 等国内外知名数据库,主要选择系统评价、Meta分析、随机对照试验、专家共识、临床指南等高质量循证医学证据文献,采用推荐分级的评估、制定与评价(grading of recommendations assessment,development and evaluation,GRADE)分级系统证据级别及推荐强度和共识会议法,经过多次反复认真讨论,并进行在线投票,制订了本指南,为规范CPTP 的诊疗提供参考和指导。本指南基于ICD11 将CPTP分为6 类:慢性烧伤后疼痛(chronic pain after burns injury,CPABI)、慢性周围神经损伤后疼痛、慢性脊髓损伤后疼痛、慢性脑损伤后疼痛、慢性挥鞭伤后疼痛和慢性肌肉骨骼损伤后疼痛(chronic pain after musculoskeletal injury,CPAMSI)。
2 病理机制
CPTP 是由神经病理性疼痛和伤害感受性疼痛介导,分别源自于神经系统和外周组织损伤。神经病理性疼痛发病机制为神经可塑性,主要包含4 种病理改变:①背根神经节神经元多种离子通道异常表达,如钠通道和钙通道上调,而钾通道下调,引起兴奋性异常升高和异位放电,导致痛觉超敏、痛觉过敏和自发性疼痛;②痛觉通路的可塑性改变,即兴奋性突触数量增多,而抑制性突触数量减少,神经环路重塑;③痛觉调制系统功能失调,下行抑制系统功能减弱,而下行易化系统活动增强;④认知和情感相关脑区(如海马和前额叶等)功能和结构改变,导致认知和情感障碍,并通过干扰痛觉调制系统,增强痛觉感受。神经病理性疼痛在各类创伤后疼痛中起重要作用。伤害感受性疼痛为持续刺激伤害性感受器引起的疼痛,主要参与CPAMSI。
Liu研究表明,神经炎症,即神经胶质细胞活化和致炎细胞因子(如肿瘤坏死因子-α、白介素-1β 等)过表达,介导慢性疼痛。致炎细胞因子通过调控多种离子通道的表达,引起神经元兴奋性异常升高,通过差异性调控不同脑区的突触可塑性,如分别上调和下调脊髓背角和海马的兴奋性突触,引起慢性疼痛和认知/情感障碍。外周和中枢神经损伤引起的血-神经屏障和血-脑屏障的破坏,导致外周免疫细胞浸润到外周神经和脑实质是引起神经炎症的重要原因。
3 疾病分类
3.1 CPABI
3.1.1 定义及分类 烧伤后疼痛是指因烧伤造成皮肤、黏膜甚至深部组织结构破坏与完整性受损,导致皮肤神经末梢受损、暴露或受刺激,以及在烧伤病程中多种诊疗操作给患者带来的各种不愉快感觉与情感体验。烧伤后疼痛具有强度剧烈、种类多、周期长等特点。CPABI通常是由热、冷、电、化学物质、摩擦或辐射引起,在伤口愈合后至少持续3个月,并排除感染、恶性肿瘤等原因引起的疼痛以及既往已经存在并延续至今的疼痛。冯艺等认为CPABI 具有神经病理性疼痛特征,常伴有感觉功能障碍或感觉缺失。Klifto 等将烧伤相关神经疼痛分为直接神经损伤、神经压迫、电损伤及全身损伤继发的神经功能障碍4类。
3.1.2 流行病学 CPABI 是一个严重的公共健康问题,发生率为18%~52%。CPABI 相关影响因素包括人口社会学因素(如年龄、性别、受教育程度等)、烧伤相关因素(如烧伤面积、烧伤深度、烧伤后时间、烧伤原因、吸入性损伤、日常治疗和手术等)和心理因素(如焦虑、抑郁、创伤后应激障碍等)。
3.1.3 临床表现 烧伤创面、供皮区、植皮区等区域的疼痛、灼热、紧缩感等,往往伴瘙痒、焦虑、抑郁等。
3.1.4 诊断 有烧伤病史,局部有创面瘢痕、畸形等,烧伤创面、供皮区、植皮区等区域持续疼痛超过3个月,即可诊断CPABI。
3.2 慢性周围神经损伤后疼痛
3.2.1 定义及分类 周围神经损伤多由牵拉损伤、卡压伤、切割伤等创伤引起,神经受损后的功能恢复不完全或恢复不良会导致周围神经受损后的慢性疼痛。慢性周围神经损伤后疼痛是由周围躯体感觉神经系统受到损伤后引起的持续性复发性疼痛。根据累及部位不同,慢性周围神经损伤后疼痛分为幻肢痛、残肢痛、卡压综合征、臂丛神经损伤及其他神经干损伤等。
3.2.2 流行病学 慢性周围神经损伤后疼痛的发病率为8%~26%。
3.2.3 临床表现 临床上多表现为神经支配区域的痛觉超敏、痛觉过敏、持续性疼痛或感觉异常。疼痛性质主要表现为烧灼样、电击样、针刺样、射击样。常伴随睡眠障碍、焦虑及抑郁。
3.2.4 诊断 ①有明确的周围神经创伤病史;②疼痛发作与创伤发生有明确的时间关联;③疼痛发生及感觉异常部位与受累神经支配区域相对应;④疼痛持续时间超过3个月以上。
3.3 慢性脊髓损伤后疼痛
3.3.1 定义及分类 脊髓损伤是由于外伤、疾病或先天性因素造成脊髓结构和功能损害,引起损伤平面以下运动、感觉及自主神经功能障碍,导致患者部分或全部活动能力丧失。慢性脊髓损伤后疼痛是脊髓损伤后最常见的并发症,严重影响患者身心健康,给患者日常生活带来极大负担。
根据脊髓损伤疼痛分级系统,慢性脊髓损伤后疼痛可分为4 类:①伤害感受性疼痛,包括肌肉骨骼疼痛、内脏痛及其他伤害感受性疼痛;②神经病理性疼痛,包括脊髓损伤平面疼痛、脊髓损伤平面以下疼痛及其他神经病理性疼痛;③其他类疼痛,也称为功能性疼痛,如肠激惹综合征、肌纤维痛、间质性膀胱炎疼痛等;④未知类型疼痛,指不能归类于上述任何类的疼痛类型。
3.3.2 流行病学 Siddall 等研究发现,65%~85%的脊髓损伤患者存在慢性疼痛,其中约1/3为重度疼痛。Hunt等研究发现慢性脊髓损伤后疼痛中,神经病理性疼痛发病率58%,肌肉骨骼疼痛发病率56%,内脏痛发病率为20%,伤害感受性疼痛发病率45%。
3.3.3 临床表现 慢性脊髓损伤后疼痛复杂,持久且难以控制,大多表现为受伤节段神经支配区及以下部位痛觉过敏、痛觉超敏、持续性疼痛或感觉异常,疼痛多为烧灼样疼痛、刺痛、挤压痛、电击样痛和射击痛,烧灼痛是最常见的疼痛描述,下肢是最常见的疼痛部位。未婚和损伤程度重为独立保护因素,家庭人均月收入低、没有家人支持及没有用药为其独立危险因素。
3.3.4 诊断 ①有明确的脊髓损伤病史;②迟发性:多于脊髓损伤后几个月或几年后发生,也有少数损伤后立即发生;③疼痛部位不确定:呈弥漫性,在感觉平面以下的麻痹部位范围内经常变化;④疼痛的性质、程度、发作频率,变化多端,且多为自发痛;⑤对常规止痛措施无反应或收效甚微,且易耐受、成瘾、复发等。
3.4 慢性脑损伤后疼痛
3.4.1 定义及分类 创伤性颅脑损伤(traumatic brain injury,TBI)是由于外部机械力导致身心和认知功能暂时或永久性损害,引起患者脑组织的结构破坏或者功能紊乱的神经系统疾病。交通事故、跌落损伤和暴力损伤是我国TBI 最常见的3 大原因。TBI 分为轻度、中度和重度,可能会产生视觉困难、认知缺陷、疼痛、睡眠障碍、创伤后癫痫等。TBI 后出现的慢性疼痛称为慢性脑损伤后疼痛。慢性脑损伤后疼痛包括头痛、肌肉骨骼疼痛、中枢性疼痛等,其中头痛最常见。
3.4.2 流行病学 慢性脑损伤后疼痛发病率超过50%,最常见的是头痛。
3.4.3 临床表现 慢性脑损伤后疼痛通常为中度疼痛,多为双侧,且局限于额部,最常见的头痛呈搏动性和压迫性。慢性脑损伤后疼痛常伴有脑震荡后综合征特征。除头部疼痛外,其他常见的疼痛部位有背部疼痛、手臂、腿部、关节等,主要表现为肌肉骨骼疼痛。
3.4.4 诊断 根据脑部创伤病史,结合上述临床表现及相关辅助检查结果,即可诊断。
3.5 慢性挥鞭伤后疼痛
3.5.1 定义及分类 挥鞭伤是指因身体剧烈加速或减速导致颈椎过度伸屈造成的颈椎、颈髓和颈部软组织损伤,在机动车追尾撞击、运动事故或躯体虐待中较为常见。慢性挥鞭伤后疼痛是指挥鞭伤急性期过后与挥鞭伤相关的慢性头、颈、肩等部位的疼痛。慢性挥鞭伤后疼痛参照挥鞭伤的致病机制分为4 类:①颈椎关节突关节损伤型;②颈部韧带损伤型;③颈部肌肉损伤型;⑤颞下颌关节紊乱型。
3.5.2 流行病学 挥鞭伤后患者急性疼痛发生率为100%,慢性疼痛发生率为20%~60%。慢性挥鞭伤后疼痛最常见的原因是颈椎关节突损伤,常见损伤关节是颈2~3 和颈5~6 关节,颈椎关节突损伤发病率为54%~60%。发生颞下颌关节紊乱的概率为44%,出现肩胛区或腰背部疼痛的概率为20%~35%。
3.5.3 临床表现 患者多在挥鞭伤后6 h内出现症状,少数人伤后初期症状轻微,几日后逐渐加重。常见症状主要有颈部疼痛、头痛、颈肩痛、腰背痛、上肢放射痛、前胸痛等,可伴有颞下颌关节功能障碍、头晕、斜颈、吞咽困难、视力障碍、认知及心理异常等。
3.5.4 诊断 根据挥鞭伤病史,结合上述临床表现及相关辅助检查结果,即可诊断。
3.6 CPAMSI
3.6.1 定义及分类 CPAMSI 是指肌肉、骨骼或关节损伤后发生的慢性疼痛。CPAMSI一般分为3 类。①骨骼疼痛:常由骨折引起,骨折后若急性疼痛严重或未得到及时控制则易转化为慢性疼痛。②肌肉、肌腱及韧带疼痛:肌肉损伤导致肌肉组织炎症、水肿、血流减少、肌肉痉挛和激痛点形成;肌腱和韧带疼痛常因扭伤、过度牵拉等引起。③关节疼痛:关节创伤会导致关节僵硬、肿胀和疼痛,如创伤性关节炎等。
3.6.2 流行病学 18.7%门诊疼痛患者是由于骨骼肌损伤所致,踝关节及膝关节骨折后慢性疼痛的发生率为61.7%,其中约30% 患者为慢性神经病理性疼痛。年龄超过40 岁、损伤时疼痛强度高、创伤后应激综合征、存在医学合并症、对运动恐惧等是发生CPAMSI的高风险因素。
3.6.3 临床表现 常见症状为局部疼痛、僵硬、疲劳、睡眠障碍、肌肉“抽搐”感等。疼痛可能与姿势或动作相关,也可能有神经病理性疼痛成分,如烧灼样、电击样、针刺样痛。症状严重程度或疼痛强度与肌肉骨骼损伤的严重程度不一定相关。
值得注意的是,慢性骨折后疼痛患者不仅肌肉骨骼功能恢复不良,还会出现抑郁、焦虑、认知障碍和复杂区域疼痛综合征。
3.6.4 诊断 目前没有CPAMSI 诊断标准,创伤性与非创伤性肌肉骨骼疼痛有3 个重要区别:①有明确的创伤因果事件发生;②疼痛与创伤后组织损伤范围和位置相关;③创伤后应激症状在CPTP 的发展和维持中起着重要作用。
4 治疗
4.1 治疗原则 积极治疗原发损伤、缓解疼痛、改善功能,降低致残率,提高生活质量。
4.2 治疗方法 常用方法包括药物治疗(见表1)、物理治疗(见表2)、其他治疗(见表3)、微创介入治疗(见表4)、外科手术(见表5)等。

表1 慢性创伤后疼痛药物治疗
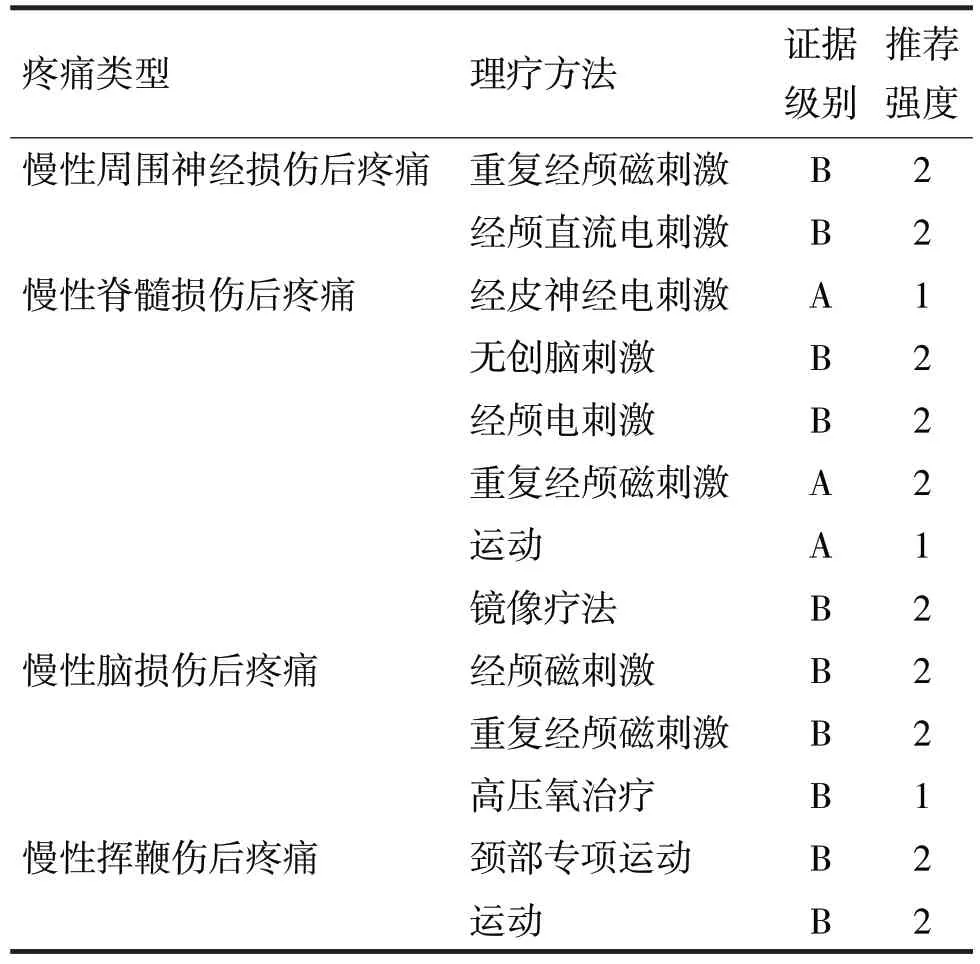
表2 慢性创伤后疼痛物理治疗
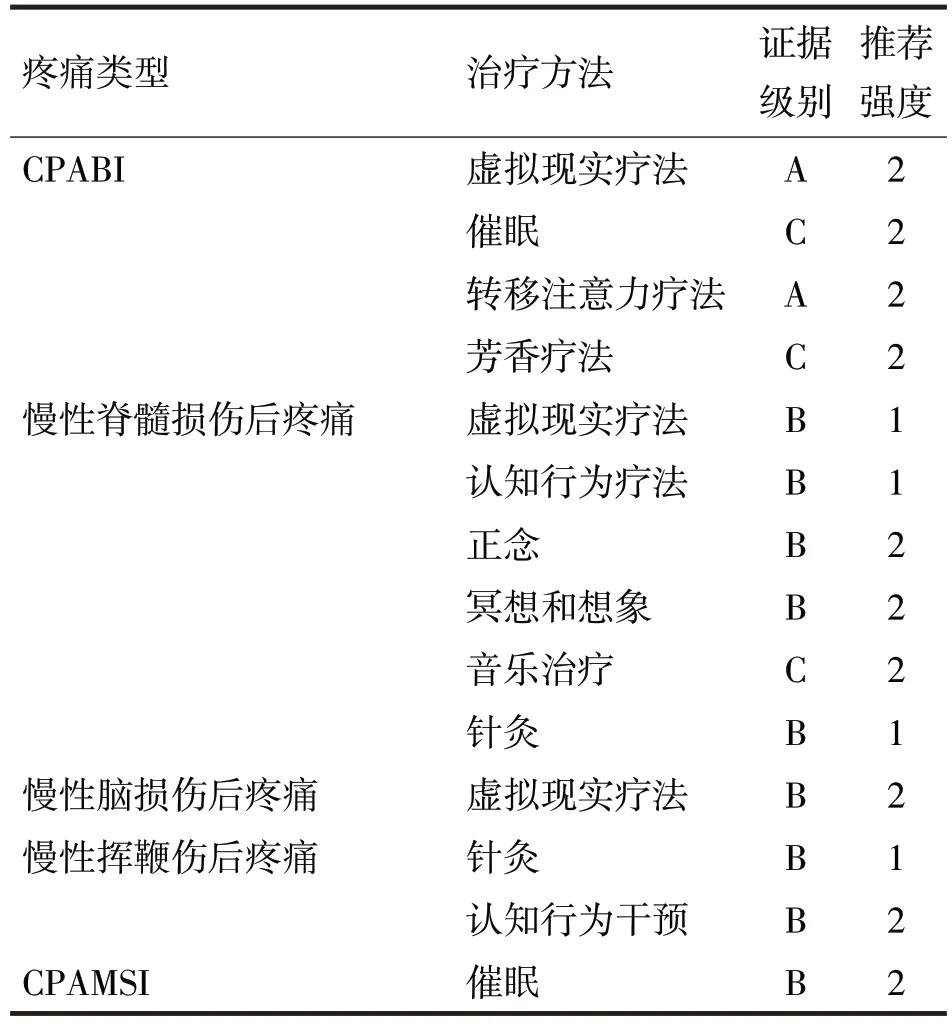
表3 慢性创伤后疼痛其他治疗

表4 慢性创伤后疼痛微创介入治疗

表5 慢性创伤后疼痛手术治疗
5 预防与健康宣教
预防CPTP 的常用方法有药物治疗、认知行为疗法、接受与承诺疗法、运动康复疗法等。CPTP 健康教育应告知患者加强身体锻炼,选择相应的功能康复,避免再次损伤。比如脑损伤后所致的慢性头痛应尽量避免疲劳、寒冷、情绪激动等可导致疼痛程度加重的刺激因素。总之,预防和健康宣教有利于CPTP患者的康复。

