肩袖损伤关节镜修复术后慢性疼痛的危险因素
谢羽婕,季玉秀,吴胜健,王 双,义雪莲,蒋佩伶,张 驰
1.西南医科大学附属医院康复医学科(泸州 64600);2.西南医科大学康复医学系(泸州 64600)
肩袖损伤是导致肩关节疼痛和残疾最常见的原因之一,其发病率在20%~ 34%,因年龄差异而有所不同[1]。肩袖损伤关节镜修复术(arthroscopic rotator cuff repair,ARCR)术后恢复快、手术创伤小、手术时间短、并发症少[2]。虽然ARCR 术式研究日益成熟[3],但术后仍遗留术区疼痛、关节肿胀、术后感染、功能障碍等问题[4]。目前,在手术修复方式的选择[5]、肱二头肌长头腱(long head of biceps tendon,LHBT)病变的处理[6]、术中疼痛区域阻滞方式的问题上仍存在争议[7]。在患者术后满意度调查中,疼痛是影响患者满意度的最主要原因[8]。若忽视术后疼痛管理,极易导致急性术后疼痛(acute post-surgical pain,APSP)转变为慢性术后疼痛(chronic post-surgical pain,CPSP)[9]。国际疼痛医学会(International Association for the Study of Pain,IASP)将术后3 月在损伤出现的或强度增强的疼痛定义为CPSP,其疼痛可投射至神经支配区域[10]。不同手术类型CPSP的发生率波动在5%~85%之间[10]。Aran发现术后1年中重度疼痛的发生率仍高达11.8%,且患者运动功能的恢复程度与CPSP 程度呈明显负相关[11]。CPSP 的形成受多种因素影响,如患者个人情况、心理状态、术式选择等[12–14]。目前国内外研究多聚焦于ARCR 术后APSP 的原因、机制、可能因素等方面,对ARCR术后CPSP的影响因素鲜有研究。
本研究通过对2021年1月至2022年9月于西南医科大学附属医院行ARCR 的患者采用病例对照研究,探究ARCR术后CPSP的危险因素,为临床实践提供新的循证依据。
1 研究对象与方法
1.1 研究对象
纳入标准:①患者主要确诊为肩袖损伤;②2021年1 月至2022 年9 月于西南医科大学附属医院行ARCR 治疗的患者;③完整的临床数据。肩袖损伤的诊断标准参照2019 年美国骨科医师协会发布的临床实践指南[15]。
排除标准:①通过简易精神状态检查量表(Minimental State Examination,MMSE)确诊为认知功能障碍;②同期行肩袖修补术和/或LHBT损伤术以外手术的患者;③既往肩关节手术史;④患者术后长时间昏迷、认知障碍(谵妄)或使用药物镇静,影响术后疼痛评估;⑤患者术后切口感染;⑥患者术后发生严重并发症且进行有创治疗;⑦病例资料不完整且影响临床统计者。
1.2 治疗方法
手术方法:患者健侧卧位,患肢外展45°,前屈30°,5公斤重物牵引固定。静吸复合全麻下,建立前方及后方入路行肩关节腔探查。见滑膜增生者,予以刨刀(型号:7205306,4.5mm,美国施乐辉)及等离子刀(型号:AC1345-01,美国施乐辉)清理关节腔内滑膜。根据LHBT损伤情况予以清理、离断术、固定术、离断固定术或不做处理。建立前外侧、后外侧入路,刨刀清理损伤组织。根据肩袖肌腱损伤情况,撕裂大小等选择等离子刀清理、单排固定缝合(single-row repair,SR)、双排固定缝合(double-row repair,DR),以不同型号锚钉(美国施乐辉)固定肌腱。术闭,生理盐水充分灌注冲洗关节腔,予以伤口清洁液体(规格:40 mL,纽储非)清洗手术切口,预防切口感染。关节腔内置入负压引流管一根,碘伏消毒皮肤切口,缝合各入路,予以自粘型软聚硅酮有边型吸水纤维辅料(规格:20 cm*10 cm,墨尼克)覆盖切口,减少渗血,无菌敷料包扎,弹力绷带加压固定,肩关节支具外展位固定。
术后常规处理:予以镇痛〔(凯纷)氟比洛芬酯注射液(5 mL∶50 mg)]、抗感染〔(新福欣)注射用头孢呋辛钠(1.5g)]处理。根据患者自身因素(年龄、康复期望)以及肩袖撕裂情况制定个体化康复方案。术后第1 d 患者佩戴肩关节30°外展支具,在医师及康复治疗师指导下开展肩关节功能训练。
研究方案经西南医科大学附属医院医学伦理委员会批准(KY2023088)
1.3 评测指标
纳入因素主要分为四类:①一般信息:年龄、性别、是否为绝经女性、BMI、焦虑、睡眠障碍等;②术前损伤信息:术前疼痛持续时间、是否合并对侧肩膀受累、受累肌腱等;③手术信息:肩袖撕裂程度、手术时间、肩袖修补手术方式、LHBT处理方式、是否清理滑膜、术中出血量、术中是否行关节腔内注射、关节腔内注射药物种类等;④术后信息:术后支具佩戴时间、术后肩关节是否肿胀、肿胀持续时间等因素。
病例分组及疼痛评估:术后3 月采用疼痛视觉模拟评分(visual analogue scale,VAS)评估患者疼痛程度,取当天疼痛最严重时数值。根据VAS 评分将患者分为疼痛组与无痛组。其中,轻度疼痛(0~3 分),疼痛可以忍受,不需要服用止痛药或延长止痛药使用时间;中重度疼痛(4~10 分),影响睡眠及日常活动,需止痛药控制症状。
撕裂大小评估参照Post 分类标准:小撕裂0~1 cm、中撕裂1~3 cm、大撕裂3~5 cm。
1.4 统计学方法
采用IBM SPSS Statistics 26.0 统计学软件进行分析。计量资料进行正态性检验,符合正态分布时以均数±标准差()表示,组间比较采用独立样本t 检验;不符合正态分布时以中位数(四分位数间距)表示,组间比较采用Wilcoxon 秩和检验。计数资料用百分率表示,组间比较采用卡方检验。
对疼痛与无痛患者的纳入因素先进行单因素分析,初步筛选术后疼痛影响因素。采用logistic 回归进行多因素分析,筛选危险因素。检验水准取双侧α=0.05。
2 结果
2.1 筛选流程及流行病学特征
初筛标准病例共153 例,排除7 例不符合病例,最终纳入146 例。入选病例中,83 例发生了术后慢性疼痛(疼痛组),63 例未发生慢性术后疼痛(无痛组)。病例纳入和分组流程见图1。其中,男性48 例,女性98 例;肥胖(体重指数>28)患者116例;最小年龄28岁,最大年龄79岁。两组研究对象流行病学特征比较见表1。

图1 病例筛选流程图Figure1 flow chart
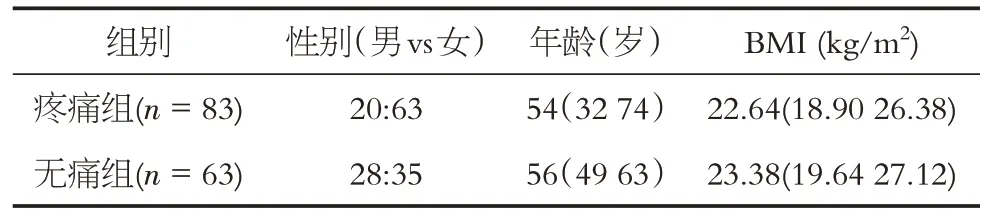
表1 两组患者流行病学特征比较表Table1 The comparison table of epidemiological characteristics
2.2 单因素分析
术后3月,单因素分析显示女性、绝经、全层撕裂、肩袖撕裂手术方式、术后疼痛程度、焦虑、睡眠障碍是CPSP的影响因素(P<0.05)。
2.2.1 一般信息单因素分析 一般信息单因素分析显示女性、绝经、焦虑、睡眠障碍是CPSP的影响因素(P<0.05),见表2。
2.2.2 术前损伤信息单因素分析 术前损伤信息单因素无CPSP的影响因素(P>0.05),见表3。
2.2.3 术中信息单因素分析 单因素分析显示全层撕裂、肩袖撕裂手术方式、是CPSP 的影响因素(P <0.05),见表4。
2.2.4 术后信息单因素分析 单因素分析显示术后疼痛程度是CPSP的影响因素(P<0.05),见表5。

表2 两组患者ARCR术后发生CPSP的一般信息单因素分析Table 2 Univariate analysis of general information factors of CPSP in patients after ARCR
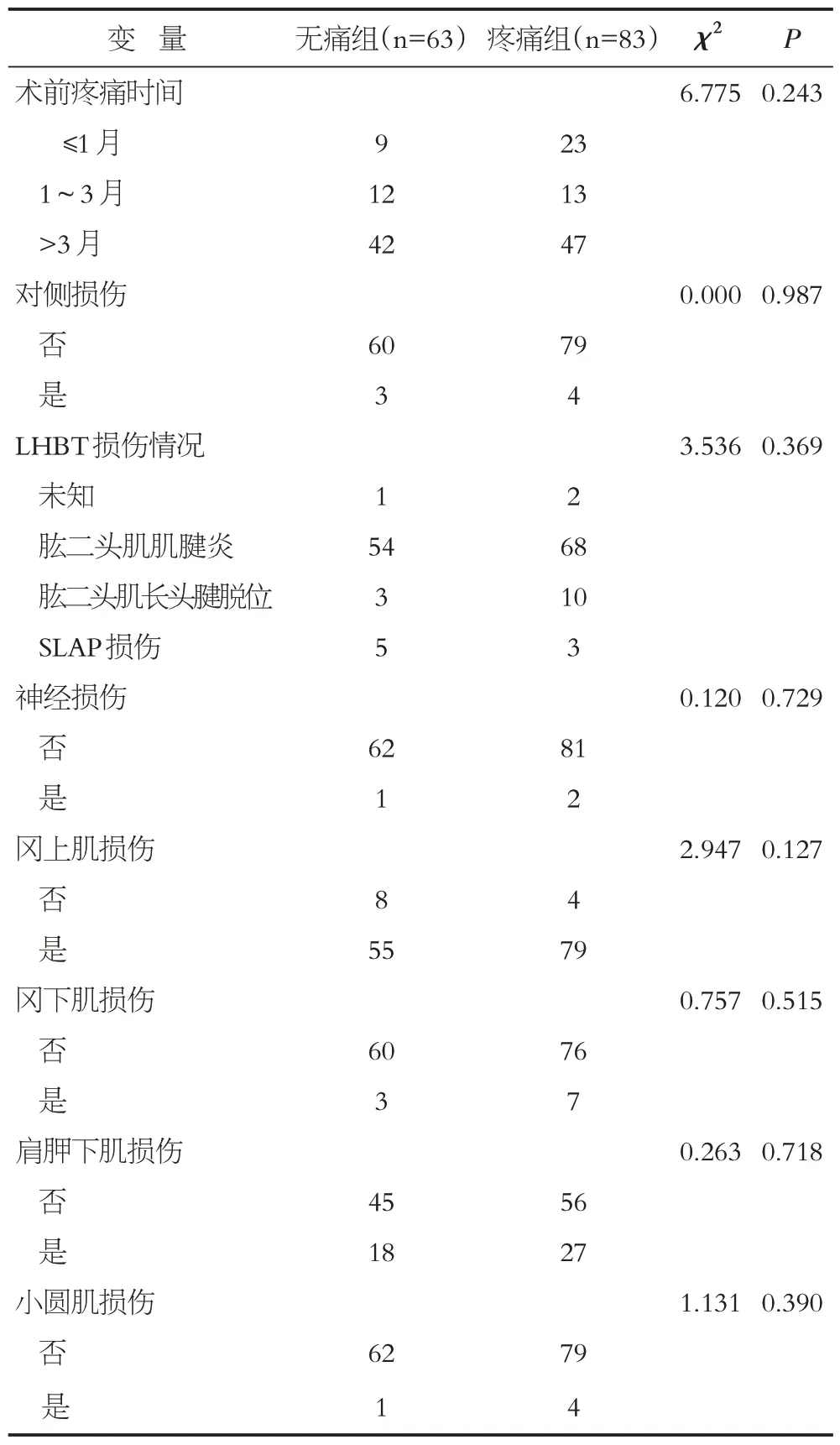
表3 两组患者ARCR术后发生CPSP的术前损伤信息单因素分析Table 3 Univariate analysis of preoperative information factors of CPSP in patients after ARCR

表4 两组患者ARCR术后发生CPSP的术中信息单因素分析Table 4 Univariate analysis of surgical information factors of CPSP in patients after ARCR
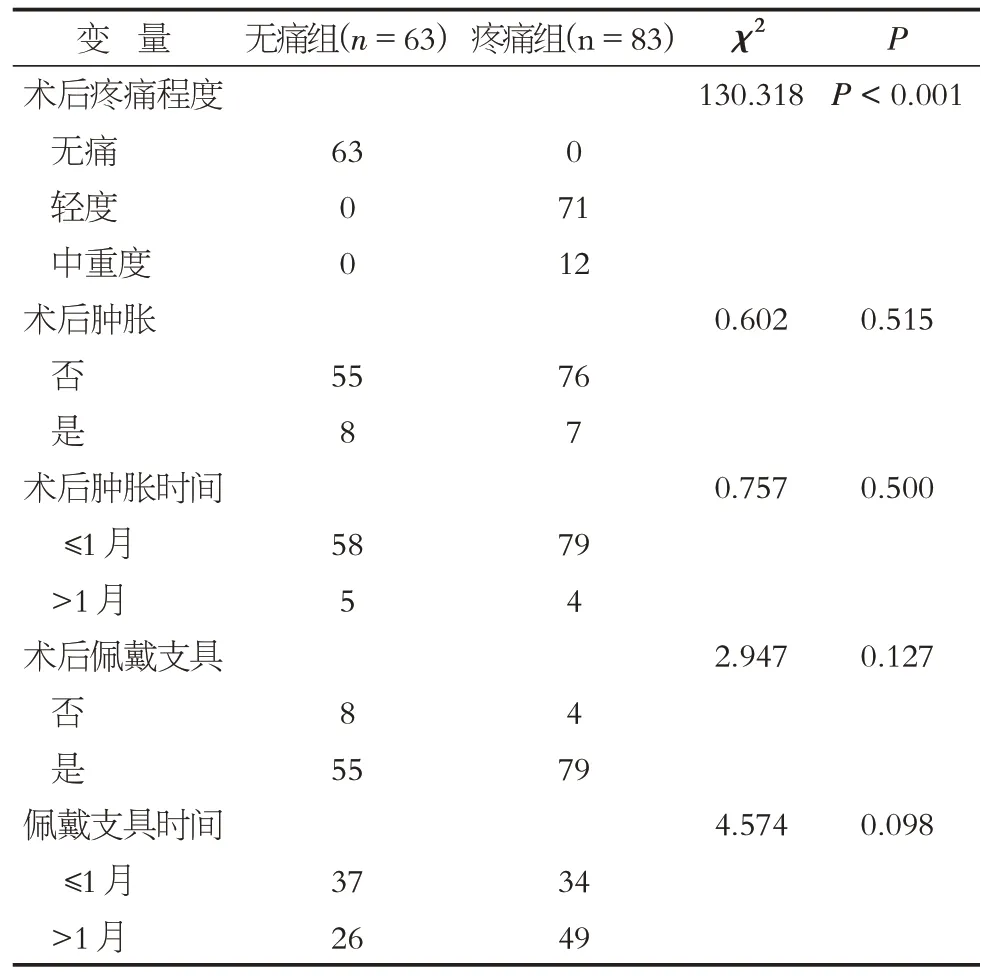
表5 两组患者ARCR术后发生CPSP的术后信息单因素分析Table 5 Univariate analysis of postoperative information factors of CPSP in patients after ARCR
2.3 多因素分析
术后3 月,多因素分析显示女性、全层撕裂、肩袖撕裂手术方式、睡眠障碍、肩袖小撕裂是CPSP 的危险因素(P<0.05),见表6。

表6 两组患者ARCR术后发生CPSP 多因素logistic分析Table 6 Multivariate logistic analysis of CPSP after ARCR
3 讨论
疼痛是最直接影响患者满意度的因素[8],可能造成患者强烈的生理刺激,引起患者的恐惧及焦虑心理,延迟术后康复治疗的进展。术后疼痛产生的原因复杂,正确认识并处理术后疼痛对促进患者术后康复具有重要意义[16–18]。
3.1 性别及绝经女性
女性是术后CPSP 的重要危险因素(P <0.05),但性别对术后疼痛的影响一直存在争议。2015年的一项荟萃分析发现女性与男性术后疼痛的发生率并无显著区别[19],Rizvi 则发现女性术后疼痛的发生率更早更高[13]。女性对疼痛存在高敏感性,低耐受性,导致女性术后的疼痛阈值更低[20-21]。女性绝经后由于雌激素下降,可出现骨量减少、骨骼微结构损伤、增加骨脆性[22]。研究发现,绝经后女性人群中,肩袖损伤合并骨质疏松症很常见[22]。Longo发现绝经后女性撕裂肌腱中,雌激素受体的表达水平较男性更高[23]。体外试验发现雌激素可增加冈上肌肌腱的细胞增殖[24]。本研究发现绝经后女性是CPSP的影响因素(P<0.05)。绝经后女性术区骨痛感,腱骨愈合时间,术后再撕裂风险均较高。雌激素与受体水平的调节也许是外科术后治疗的新靶点。
3.2 全层撕裂及撕裂程度
本研究发现,全层撕裂患者发生CPSP是未全层撕裂的2.37 倍。RCR 术后撕裂肌腱的回缩距离及RCR是否达解剖修复是预测术后肩关节运动功能及疼痛情况的因素[25]。全层撕裂的患者,RCR 术后肌腱的张力大,术后疼痛症状严重[26]。Castropil通过研究关节镜后肩袖小撕裂患者的切片发现,存在更多的炎性细胞和新生血管[27]。对于撕裂程度较小的患者,单位面积内新生血管和神经多,因此患者对术后疼痛的敏感性更高[27]。ARCR术后的腱骨愈合多为瘢痕愈合,腱骨止点生物力学强度明显降低[28]。如何应用生长因子、干细胞或组织工程学材料以降低术后的炎症反应,促进腱骨愈合也许会成为关节镜手术的革新点。
3.3 心理因素
本研究中疼痛组存在8 例焦虑患者,无痛组不存在焦虑患者,单因素分析与logistic 分析存在矛盾。我们通过逐步检验法,发现焦虑因素始终存在有统计学意义(P<0.05),焦虑与CPSP 的发生呈一定正相关关系,这一矛盾结果可能与样本量分配有较大关系。因此,焦虑可能是CPSP 的影响因素,这一观点与Giusti、Hinrichs-Rocker 等的观点一致,即抑郁、心理脆弱、压力、焦虑等不良情绪都是术后疼痛的预测因素,其中焦虑是预测术后疼痛的最强因素[29]。根据痛苦-回避模型,不良情绪会导致恶性循环的产生,使患者将痛苦的情绪、身体缺陷与手术联系起来[30]。术前及早识别患者的不良情绪并对术后疼痛患者进行宣教具有重要意义。
3.4 睡眠障碍
存在睡眠障碍的患者发生CPSP 的概率是非睡眠障碍患者的2.83倍。睡眠障碍导致疼痛的机制与多类神经递质、受体、激素、脑源性神经营养因子(brainderived neurotrophic factor,BDNF)信号有关[31-34]。睡眠不足会导致谷氨酸浓度增高[31],激活谷氨酸-N-甲基-D天冬氨酸受体,导致细胞膜去极化,激活Ca电压门控通道,从而导致大量钙离子内流,产生神经病理性疼痛[35]。多巴胺参与了镇痛的调节,睡眠障碍会降低多巴胺的释放。多巴胺主要作用在基底神经节、脑岛、前扣带皮质、丘脑和导水管周围灰质等区域[36]。此外,5-羟色胺[37–39]、去甲肾上腺素[40]、BDNF表达增加[34],可改变机体对疼痛的敏感性[41]。因此,对患者的睡眠干预可能会降低术后疼痛的发生率。
3.5 手术方式
法国一项纵向队列研究发现,不同手术类型可影响术后患者CPSP 的发病率[42]。手术方式的选择对患者术后疗效存在重要影响[20]。肩袖损伤锚钉固定方式是CPSP的危险因素(P<0.05),但DR与SR在CPSP的发生上差异并无统计学意义。RCR 以实现高固定强度、减少术后再撕裂的发生为主要目的[2]。多项研究表明SR可以提供更大的腱骨接触面积,促进肩袖足印区的愈合,从而减少术后再撕裂率的发生[43]。但KAKOI[44]通过比较两种固定方式RCR,发现患者在术后的关节活动度、肩关节功能评分、再撕裂率上并无显著差异。对于肩袖损伤的患者,术式的选择需综合考虑患者的年龄、疼痛程度及耐受度、功能要求等因素。
3.6 术后疼痛程度
术后疼痛程度是CPSP的重要危险因素,且术后疼痛评分越高,术后CPSP 发生的概率越高。PASCALE[7]认为长期严重的疼痛可能会改变躯体感觉系统,损害疼痛调节中枢,增加CPSP的风险。手术中周围神经损伤、中枢敏化引起的疼痛调节受损是CPSP的重要预测因素[13]。一旦术后疼痛时间超过3个月,长期慢性疼痛对大脑的刺激会产生中枢敏化的现象,极易促使术后的急性疼痛转变为慢性神经病理性疼痛。当患者描述存在术后疼痛伴有感觉异常,比如感觉迟钝、感觉麻木、感觉障碍或痛觉过敏时,应警惕术后神经病理性疼痛的发生[13]。
3.7 术后支具佩戴及时间
术后早期制动与康复训练一直存在争议。本研究发现术后佩戴支具及时间不是CPSP的危险因素,因此ARCR 术后可进行早期康复训练。术后6 周是肌腱生长及腱骨愈合的峰值时期[31]。为防止术后肌腱的再撕裂,临床医师一般根据手术情况及肩袖撕裂的大小及程度,要求患者术后佩戴支具1~3 个月不等[14]。DENARD[45]发现术后早期悬吊固定并不会造成严重的关节僵硬,强调避免术后再撕裂比避免术后关节僵硬更有意义。CHANG[46]发现早期训练可以有效改善ARCR 术后的关节僵硬,但也可能导致肩袖大撕裂的患者出现肌腱延迟愈合。术后早期佩戴支具可防止肌腱过度牵拉,避免术后再撕裂的发生,但同时应提倡个性化的术后早期康复训练。
3.8 本研究的优点与不足
优点:本研究聚焦于ARCR 术后CPSP 的影响因素,全面纳入术前、术中、术后因素对CPSP产生的原因进行了详细的分析,拟合度高,可为临床提供一定参考依据。
不足:本研究仅对手术患者术后3 个月的情况进行随访,未来可进一步延长随访时间,增加随访时间点,研究不同时间点术后疼痛影响因素的差异。
4 结论
本研究通过回顾性病例-对照研究结果分析,发现女性、全层撕裂、肩袖撕裂手术方式、睡眠障碍、肩袖撕裂程度是ARCR 术后CPSP 发生的危险因素。术后疼痛的危险因素早识别早预防早管理是加快术后快速康复的关键点。

