IOTA超声简易标准诊断附件肿瘤良恶性的价值
田彩 李海燕 刘洁 赵丽 张建梅 温树彬
卵巢恶性肿瘤是女性附件肿物中预后最差的一种,其在女性所有肿瘤中发病率位列第八,是女性生殖系统肿瘤中预后最差,死亡率最高的一种[1]。2018年全球有29.54万女性诊断为卵巢癌,有18.48万女性死于卵巢癌[2]。研究显示,Ⅰ期卵巢癌经治疗后5年生存率可达90%,而晚期卵巢癌5年生存率仅为27%左右[3, 4]。卵巢恶性肿瘤在腹盆腔的位置深,患者早期多无明显症状,且缺乏有效的筛查方法,多数患者确诊时已为晚期[5]。自20世纪80年代以来,经阴道超声已成为术前评估附件肿物性质的主要检查手段[6]。因此早期通过超声检查明确诊断十分重要。当前限制卵巢肿瘤早期诊断的因素是经阴道超声检查缺乏标准化的术语和程序,对超声诊断所需要素和描述术语缺乏标准化的共识,因此目前预测附件肿瘤性质的主流方法依旧是超声医师的经验性评估[7]。2008年国际卵巢肿瘤分析(IOTA)提出超声简易标准[8],根据超声图像特征来判断卵巢肿瘤的良恶性。IOTA是关于超声判断卵巢肿瘤性质的最大的多中心、大样本研究,包含17个国家的47个研究中心参与,入组病例超过10 000例[9]。此次研究根据IOTA简易标准利用超声声像图评估患者附件肿物的良恶性并依据术后病理结果进行验证,探讨IOTA 简易标准在预测附件肿物性质中的临床应用价值。
1 资料与方法
1.1 一般资料 对2019年7月至2020年6月在河北医科大学第二医院妇产超声科就诊的202例超声提示存在附件肿物的女性进行回顾性分析。本研究经河北医科大学第二医院伦理委员会批准,且征得所有患者书面知情同意。根据纳入及排除标准,最终有198例患者被纳入本研究,年龄9~79岁,绝经前124例,绝经后74例。均于术前行超声检查,并收集所有患者完整的临床资料。
1.2 纳入与排除标准
1.2.1 纳入标准:①超声检查发现附件肿物;②于河北医科大学第二医院妇科行手术治疗;③末次超声检查时间与手术时间间隔<120 d;④病理结果为附件肿瘤。
1.2.2 排除标准:①生理性囊肿;②妊娠合并附件肿物;③既往附件恶性肿瘤病史;④临床资料不完整;⑤病理结果不明确。
1.3 方法 超声检查使用5~9 MHz经阴道/直肠超声探头,如果肿块太大而不能用经阴道/直肠超声观察,则使用1~5 MHz曲面探头经腹超声检查。图像均于超声工作系统中存储和采集。超声检查由具有≥7年妇科超声检查经验的超声医师进行,根据IOTA 简易标准对每个肿块的超声特征进行评估,在研究评估期间,超声医师未告知组织病理学结果。
1.4 简易标准判断包括
1.4.1 恶性肿瘤(malignant,M)超声特征包括:①不规则实体肿块(M1);②腹水(M2);③附壁内乳头状突起≥4个(M3);④不规则的多房囊实性肿块,最大径≥100 mm(M4);⑤有丰富的血流信号(M5)。
1.4.2 良性肿瘤(benign,B)超声特征包括:①单房囊肿(B1);②肿块含实性成分,实性成分最大径<7 mm(B2);③声影(B3);④平滑的多房囊肿,最大径<100 mm(B4);⑤未发现血流信号(B5)[8]。
1.4.3 判定标准:肿块有1个或多个恶性特征且无良性特征者评估为恶性;反之,肿块如果有至少1个良性特征且无恶性特征者评估为良性;良恶性肿瘤特征都存在或都不存在(无法分类的情况),肿块评估为结果未分类[10]。根据简易标准将每个患者分为良性、恶性或未分类,最后与患者组织病理学结果对比分析。
1.5 统计学分析 应用SPSS 20.0统计软件,分类变量比较采用卡方检验,连续变量比较采用独立样本t检验或秩和检验。评估组间一致性采用Kappa系数,κ≥为0.75表示一致性高,0.40≤κ<0.75表示一致性中等,κ<0.40表示一致性低。绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(the area under the curve,AUC),测试超声分类系统的诊断性能。P<0.05为差异有统计学意义。
2 结果
2.1 IOTA与病理诊断比较 在这项研究中,198例女性符合条件,良性患者132例(66.7%),恶性患者60例(30.3%),交界性患者6例(3.0%)。其中179例可根据IOTA 简易标准评估良恶性,良性113例(57.1%),恶性68例(34.3%),不能依据IOTA简易标准分类17例(8.6%),适用率91.4%。见表1。
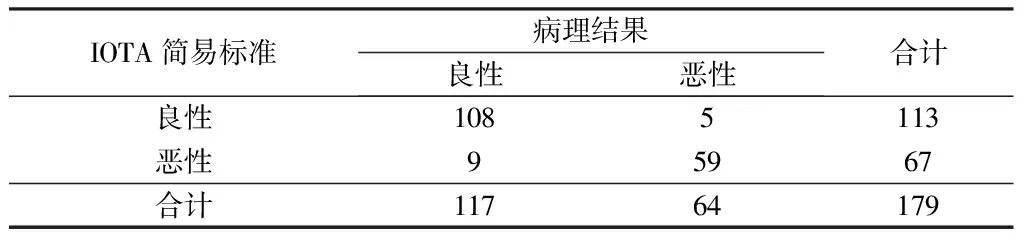
表1 IOTA 简易与病理诊断对照表 例
2.2 组织病理学结果 最常见的良性肿瘤是成熟畸胎瘤,而最常见的恶性肿瘤是浆液性腺癌。见表2。

表2 组织病理学结果 例(%)
2.3 IOTA诊断价值研究 IOTA诊断的敏感度为92.19%,特异度为92.31%,阳性预测值86.76%,阴性预测值95.58%,阳性似然比11.99%,阴性似然比0.08%,诊断准确率92.27%。与病理诊断一致性良好,Kappa值为0.833。(1)在未绝经女性中,敏感度为83.33%,特异度为93.75%,阳性预测值71.43%,阴性预测值96.77%,阳性似然比13.33%,阴性似然比0.18%,诊断准确率92.11%。与病理诊断一致性中等,Kappa值为0.722。(2)在绝经后女性中,敏感度为95.65%,特异度为85.71%,阳性预测值93.62%,阴性预测值90%,阳性似然比6.69%,阴性似然比0.05%,诊断准确率92.54%。与病理诊断一致性良好,Kappa值为0.824。见图1。
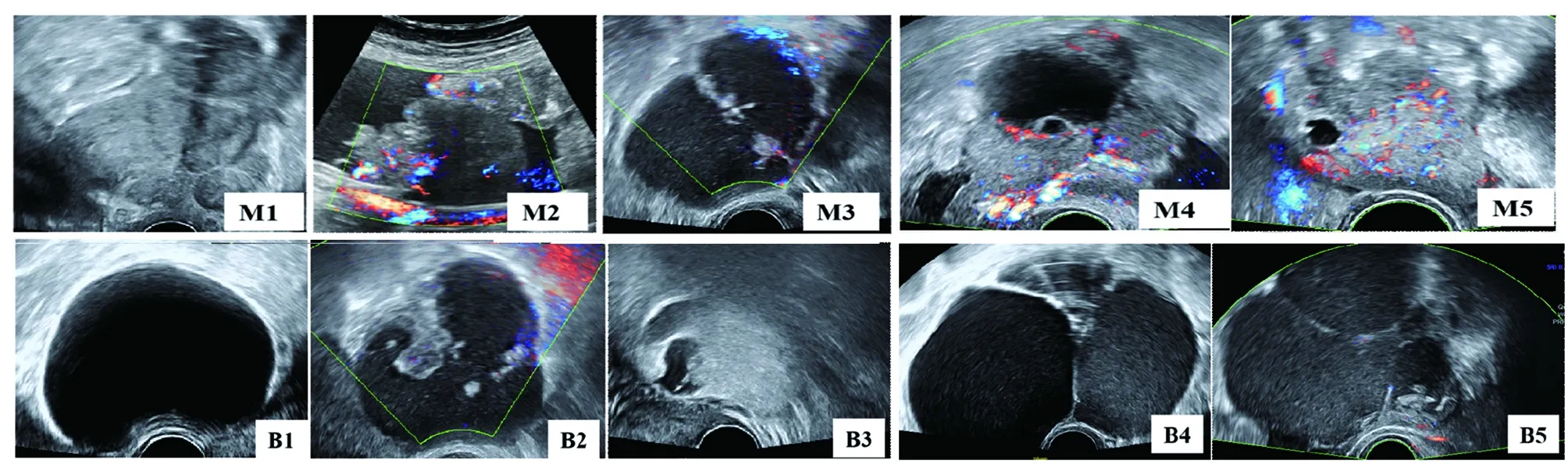
图1 卵巢肿瘤术前超声声像图
2.4 简易标准鉴别卵巢肿瘤良恶性的诊断效能 全部198例患者中,方法一为将简易标准评估为不确定性病例归为非良性病例进行分析,AUC为0.87(0.82~0.93);方法二为将简易标准评估为不确定病例归为良性进行分析,AUC为0.91(0.86~0.96)。见图2。

图2 采用IOTA模型判断卵巢肿瘤良恶性的ROC曲线图
3 讨论
卵巢恶性肿瘤是女性生殖系统三大恶性肿瘤之一[11],早期缺乏典型的临床表现,具有发病隐匿、侵袭性强、预后差等特点,因此发病率虽然低于宫颈癌和子宫体癌,但死亡率却居于女性生殖系统恶性肿瘤首位[12]。因此早期准确判断附件肿物的良恶性对制定临床治疗策略至关重要。这表明临床医师迫切需要适宜的检查手段在病变早期准确评估附件肿物的性质。这有助于临床医生为患者选择更合适的治疗方式,如是否选择手术治疗及选择手术的范围等,从而提高患者的生存率及生活质量。同时准确的性质评估也可以减少不必要的治疗,节约医疗资源。
超声是一种动态、实时、无创的检查技术,因其灵敏度高、可接受性好、成本低等优点成为术前评估附件肿物性质的首选影像检查方法[13, 14],临床中大多数附件病变首先由盆腔超声发现并描述其特征,附件病变的影像分类不够理想可能会导致潜在的不良后果,如生理性囊肿的手术治疗、良性病变的卵巢切除、甚至恶性卵巢的治疗延误等[15]。因此超声能否早期诊断和正确区分盆腔肿块的性质对于卵巢癌患者的预后有重要的意义。但超声鉴别良恶性肿物的准确性受检查者经验的影响较大,低年资医师由于经验较少导致判断准确率较低[16, 17]。研究证明通过对卵巢肿瘤的超声特征进行分析能够提高术前判断盆腔良恶性病变的准确率[18]。
IOTA是目前关于卵巢肿瘤的超声研究中规模最大的项目,开发并验证了基于超声的规则和模型,旨在通过使用标准化的超声术语来描述肿物特点,以帮助具有不同年资和专业水平的临床医生确定附件肿物性质的特征。IOTA代表性的诊断模型包括Logistic回归模型1、Logistic回归模型2和简易标准。简易标准是IOTA小组2008年在美国发布的一套评估附件病变的10条标准化的术语,其中包括五条B标准(提示良性)和五条M标准(提示恶性)。如果一条或多条M标准适用,但无B标准适用,则肿物被归类为恶性。如果一条或多条B标准适用,但无M标准适用,则肿物被归类为良性肿块。如果B标准和M标准都适用,或者两个标准都不适用,则不能对肿物进行分类,则肿物归为未分类。简易标准的主要优点是它的简单性。超声变量很容易获得,而且其规则在临床实践中比许多数学模型更容易使用。超声医生可以通过使用简单的勾选框系统,快速产生诊断结果,而不需要依靠计算机软件,最大限度方便临床应用。IOTA简易标准提高卵巢肿瘤良恶性的预测能力,减少初级医生因经验的不足引起的诊断误差,最大限度地减少假阴性率,并提高真阳性率[19]。
与既往相关文献相比,我们本次研究的主要优势为:(1)对IOTA 简易标准的前瞻性收集,在研究评估期间,超声医师不知道患者的组织病理学结果。(2)样本量大,本次研究共有198名患者符合条件,其中包括132例良性患者(66.7%),60例恶性患者(30.3%),6例交界性患者(3.0%)。(3)组织病理学结果丰富,本次研究覆盖了26种组织病理学结果。
本研究结果显示,91.4%的患者可根据IOTA 简易标准评估卵巢肿物的性质,表明其适用范围较广。IOTA简易标准的灵敏度为92.19%,特异度为92.31%,灵敏度又称为真阳性率,是衡量待评价诊断方法发现患者的能力,特异度又称为真阴性率,是衡量待评价诊断方法正确判断为无病者的能力,说明简易标准诊断率高且误诊率低。本研究中阳性预测值为86.76%,阴性预测值为95.58%,阳性预测值是指检测出的所有阳性结果中真正患本病的比例,阴性预测值与其相反,即检测出的全部阴性例数中真正没有患本病的例数所占的比例,阳性预测值与阴性预测值是临床医生最关心的诊断指标。但试验诊断方法在患者和非患者中的阳性检出能力一定的情况下,阳性预测值的大小与研究疾病的患病率有着密切的关联,阴性预测值同样如此,而似然比这一指标不受患病率的影响,比阳性预测值及阴性预测值更加稳定,当阳性似然比>10且阴性似然比<0.1时,可认为待测试验是理想的检测方式。
此次研究结果阳性似然比为11.99%,阴性似然比为0.08%,表示IOTA 简易标准临床误诊率及漏诊率均低。ROC曲线下面积AUC是诊断性试验中评价诊断效果的良好指标,目前认为AUC在0.5~1,值越高表示对高风险和低风险患者的区分效果越好。本研究将简易标准评估为不确定性病例归为非良性病例进行分析中AUC为0.87(0.82~0.93),将简易标准评估为不确定病例归为良性进行分析中AUC为0.91(0.86~0.96),诊断效能均较高。
在这项的研究中,对绝经前和绝经后的女性进行了亚组分析,结果显示,绝经后女性的敏感度(95.65%)高于绝经前女性(83.33%),而绝经后女性的特异度(85.71%)低于绝经前女性(93.75%)。与绝经前女性相比,绝经后女性的特异度较低的原因可能是未分类病例的数量比例较高(10.45%)。
本研究中共有14例判断错误,包括绝经前9例,绝经后5例。其中5例根据IOTA简易标准判断为良性的卵巢肿瘤,病理结果为恶性。9例根据IOTA简易标准判断为恶性的卵巢肿瘤,病理结果为良性。5例按照IOTA简易标准判断为良性的卵巢肿瘤的病理结果分别为:交界性浆-黏液性肿瘤2例,交界性浆液性囊腺瘤2例,卵巢高级别浆液性癌ⅢB期1例。9例使用简易标准判断为恶性的卵巢肿瘤的病理结果分别为:卵泡膜-纤维瘤组肿瘤4例,卵巢子宫内膜异位囊肿2例,卵巢间叶源性肿瘤1例,卵巢脓肿1例,输卵管卵巢脓肿1例。
研究证明,IOTA 简易标准在容易用模式识别进行分类的肿瘤中效果很好,但在难以使用模式识别进行分类的肿瘤中效果不佳,如简易标准术前判断子宫内膜异位症、皮样囊肿、单纯性囊肿和晚期侵袭性恶性肿瘤性质很有效,但对于输卵管积水、腹膜囊肿、脓肿、纤维瘤、罕见良性肿瘤、Ⅰ期交界性肿瘤和Ⅰ期原发侵袭性恶性肿瘤则不太有效。简易标准难以分类的原因是一些肿物未表现出清楚地良性或恶性的特征。
因此,尽管IOTA 简易标准的诊断准确率很高,但部分附件肿物不能依据简易标准进行分类,因此不确定的群体是IOTA 简易标准最明显的缺点[20]。本研究中未分类患者共17例,不确定结果的比率为8.6%,组织病理学结果为恶性的共2例,病理结果分别为:卵巢透明细胞癌1例,卵巢高级别浆液性癌1例。组织病理学结果为良性的共15例,病理结果分别为:卵巢卵泡膜纤维瘤6例,输卵管或卵巢脓肿2例,卵巢纤维瘤1例,卵巢囊性成熟性畸胎瘤1例,卵巢扭转1例,卵巢浆液性囊腺瘤1例,黄体破裂1例,黄体囊肿伴出血1例,输卵管系膜囊肿蒂扭转1例。当产生不确定结果时,结合患者年龄、病史及肿瘤标志物等,能够帮助超声医生做出更准确的诊断[21]。
综上,卵巢恶性肿瘤早期无明显临床症状,诊断时常为晚期,预后较差。如果能够早期发现,有可能显著提高患者的存活率及生存质量。超声以实时、便捷、高效、经济、无辐射暴露等优点在妇科系统疾病临床诊疗过程中被广泛应用,但对比其他影像方法,超声诊断更具主观性,因此更依赖医师的年资及经验。简易标准可以最大化减少这个问题的影响,因为它们能够标准化描述附件肿物的特点,并且研究结果表明简易标准在预测附件肿物性质方面具有高度的敏感性和特异性,而且具有可重复性,易于年轻医师训练及使用。简易标准评估附件肿物性质有较高的敏感性和特异性,对附件肿物性质的鉴别诊断有较高的临床应用价值,可以在临床工作中帮助超声医师做出判断。但是,简易标准不能评估所有卵巢肿物的性质,因此不确定的附件肿物需要高年资、经验丰富的超声医师帮助诊断。

