肝素结合蛋白、降钙素原对儿童严重脓毒症的早期诊断价值
徐兰兰,冯晓斌
(江南大学附属儿童医院检验科,江苏 无锡 214000)
感染性疾病是儿科临床的常见病、多发病,当机体对感染的反应超出了自身抗感染的动态平衡时,就有可能发生脓毒症。全球每年有300 万5 岁以下儿童死于感染相关疾病,其中脓毒症是最为重要的原因[1]。严重脓毒症患儿的病死率很高,但多数患儿初次就诊时并未表现出脓毒症的相关症状,随着病情进展,其病情可在入院24 h 内迅速恶化,对患儿的生命安全构成严重威胁[2]。临床医生若能对儿童严重脓毒症做到早期识别,并及时进行救治,会大大改善患儿的预后,降低脓毒症的致死率。有研究发现,C 反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)、纤维蛋白原(fibrinogen,FIB)等指标能辅助早期判断重症感染患者的病情[3-6]。但重症感染患儿因其有异质性,因此使用上述指标识别重症的效能不高。肝素结合蛋白(Heparin-Binding Protein,HBP)是近年来新发现的一种感染早期诊断指标,其储备在正常人体的中性粒细胞中,当中性粒细胞对体内的异物产生反应时HBP 即可被释放,这种机理可使HBP成为感染性疾病诊断的早期生物标志物[7]。目前临床上对脓毒症生物标志物的研究主要集中在成人,在儿童中的研究有限。本研究通过回顾性观察不同感染患儿HBP、PCT、CRP、FIB 水平的差异,旨在探讨HBP、PCT 对儿童严重脓毒症的早期诊断价值,现报道如下。
1 资料与方法
1.1 基线资料
本研究收集2022 年1 月至2023 年6 月江苏省无锡市儿童医院病房因感染收治入院的患儿作为研究对象,按照纳入及排除标准进行筛选,最终共纳入患儿176 例,其中男性100 例,女性76 例,年龄0 ~9 岁。本研究通过了江苏省无锡市儿童医院伦理委员会的批准。纳入标准:(1)年龄0 ~18 岁;(2)患儿家长同意参与本次研究。排除标准:(1)临床数据不全;(2)住院时间<24 h ;(3)出院时诊断未明确。根据患儿病情的严重程度分为严重脓毒症组(32 例)、脓毒症组(69 例)和非脓毒症组(75 例)。非脓毒症组:有感染症状,但不满足《儿童脓毒性休克(感染性休克)诊治专家共识(2015 版)》[8]中关于儿童脓毒症的诊断标准;脓毒症组:满足2015 版专家共识中关于儿童脓毒症的诊断标准,但不满足严重脓毒症或脓毒症休克的诊断标准;(3)严重脓毒症组:满足2015 版专家共识中关于严重脓毒症或脓毒症休克的诊断标准。三组患儿的性别构成及年龄分布相比差异无统计学意义(P>0.05)。详见表1。

表1 三组患儿性别构成及年龄分布的对比
1.2 方法
收集所有患儿入院后24 h 内的静脉血,分别按照标准操作流程(SOP)进行HBP、PCT、CRP、FIB检测,检测所用仪器型号分别为JS3000(杭州中翰盛泰)、NRM411-S7(南京诺尔曼)、BC-7500CRP(深圳迈瑞)、ACL TOP(美国IL),所用配套试剂均为仪器原装配套试剂。
1.3 观察指标
比较三组患儿入院时的HBP、PCT、CRP、FIB水平。分析HBP、PCT、CRP、FIB 单独及联合检测对儿童严重脓毒症的诊断价值。
1.4 统计学方法
应用SPSS 23.0 软件对数据进行统计分析。计量资料先进行正态性检验,符合正态分布的采用方差分析,以均数± 标准差(±s)表示,非正态分布的以四分位数M(P25~P75)表示,多组间比较用Kruskal-Wallis H 检验,两组间比较用Mann-Whitney U 检验;采用Logistic 回归模型建立联合诊断模型,通过受试者工作特征(ROC)曲线评价各指标对儿童严重脓毒症的预测价值,计算约登指数(Youden index),确定最佳截 断值(Cut-off value),P<0.05 表示差异有统计学意义。
2 结果
2.1 三组患儿入院时HBP、PCT、CRP、FIB 水平的比较
三组患儿入院时的HBP、PCT、CRP、FIB 水平比较差异有统计学意义(P<0.05),其中严重脓毒症组和脓毒症组的HBP、CRP、FIB 水平均显著高于非脓毒症组(P<0.05),严重脓毒症组的HBP、PCT、FIB 水平均显著高于脓毒症组(P<0.05),严重脓毒症组的PCT 水平显著高于非脓毒症组(P<0.05)。详见表2。
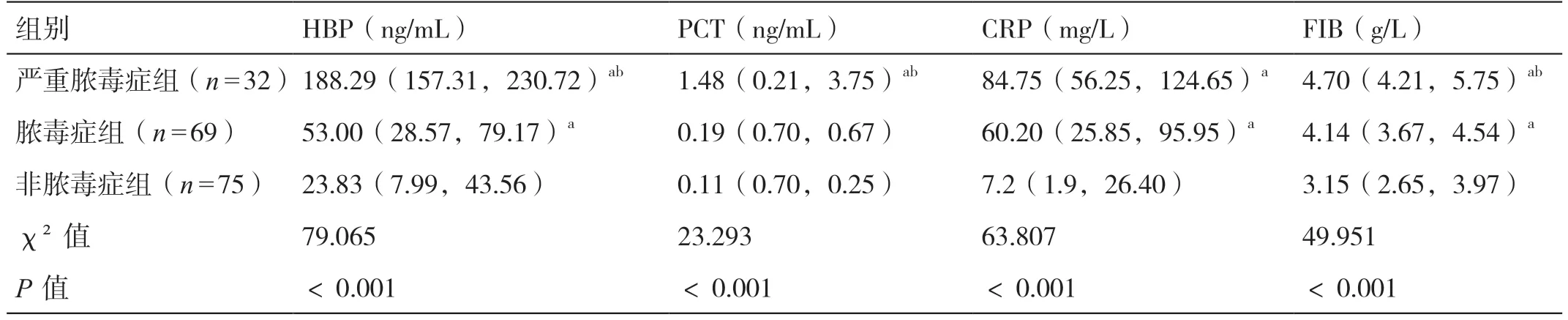
表2 三组患儿入院时HBP、PCT、CRP、FIB 水平的比较[P50(P25,P75)]
2.2 二元Logistic 回归模型的构建
将非脓毒症组和脓毒症组视为普通组,将HBP、PCT、CRP、FIB 全部纳入二元Logistic 回归模型中,通过向前步进法筛选对儿童严重脓毒症诊断有意义的指标,结果发现只有HBP、PCT 对儿童严重脓毒症的诊断意义重大。重新将HBP、PCT 纳入回归模型,构建儿童严重脓毒症的预测模型,构建的回归方程为:LogitP=-9.994+0.063X1+1.444X2,此模型的准确预测率为97.7%。
2.3 HBP、PCT、CRP、FIB 单项指标及HBP 联合PCT 检测对儿童严重脓毒症的诊断价值
将非脓毒症组和脓毒症组视为普通组,绘制HBP、PCT、CRP、FIB 单 项 指 标 及HBP 联 合PCT检测对儿童严重脓毒症诊断价值的ROC 曲线,见图1,其统计结果见表3。根据统计表可知,单项指标中HBP 对儿童严重脓毒症的诊断价值最高,曲线下面积(AUC)为0.942,其灵敏度为90.6%,特异度为89.6%,最佳截断值为100.13 ng/mL;在所有指标中,HBP、PCT 联合检测诊断严重脓毒症的AUC 最高,为0.988,其灵敏度为93.8%,特异度为99.3%。
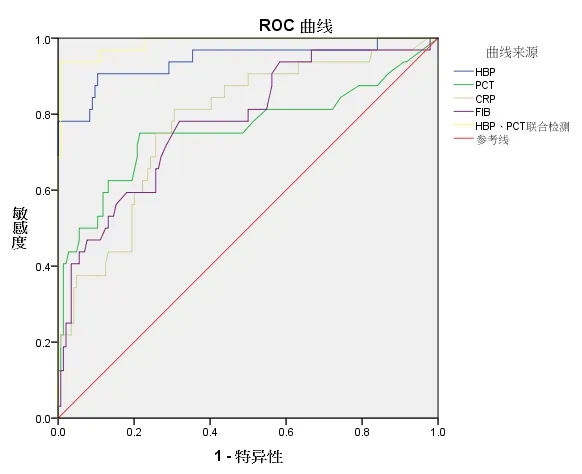
图1 HBP、PCT、CRP、FIB 单项指标及HBP 联合PCT 检测对儿童严重脓毒症诊断价值的ROC 曲线

表3 HBP、PCT、CRP、FIB 单项指标及HBP 联合PCT 检测对儿童严重脓毒症的诊断价值
3 讨论
儿童因其各器官尚未发育成熟,对疾病的抵抗力弱,因此一旦发生严重脓毒症就会导致其死亡率大大增加。2016 年国内的一项前瞻性研究[9]表明,严重脓毒症患儿的死亡率可达18.8%。大约四分之一的严重脓毒症患儿在入院时未表现出器官功能异常,但随着病情进展,脓毒症的典型体征会迅速出现,病情进展十分迅速[10]。对于严重脓毒症,临床医生若能在早期给予积极的预防性治疗,可极大地改善患儿的预后,但如何能在早期准确识别严重脓毒症,是儿科医生经常面临的难题[11]。中性粒细胞作为机体抵抗外源性入侵的先头部队,通常在感染的早期即可作出反应,而HBP 是中性粒细胞中的现成储备物[12],在中性粒细胞受到外界刺激时,89% 的HBP 可以通过外泌的形式极速释放到血液中[13],这一特性为HBP 对感染性疾病的早期诊断奠定了基础。本研究发现,严重脓毒症、脓毒症和非脓毒症三组患儿的HBP、PCT、CRP、FIB 水平均有显著差异,进一步进行分析显示,严重脓毒症组的HBP、PCT、FIB 均显著高于脓毒症组和非脓毒症组,这与邓俊超等[14]的研究相比,其中HBP、PCT 结果符合。本研究中严重脓毒症组和脓毒症的CRP 水平组间比较差异无显著性,这可能是因为CRP 在患儿脓毒症期间即可达到很高的水平,进展至严重脓毒症时CRP 已无升高空间,从而导致其在严重脓毒症和脓毒症间无差异。本研究通过建立二元Logistic 回归模型显示,HBP、PCT 对严重脓毒症的诊断意义重大,故将二者的预测模型作为联合指标进行了ROC 曲线分析,结果显示,在单项指标中HBP 对儿童严重脓毒症的诊断价值最高,AUC为0.942,其灵敏度为90.6%,特异度为89.6%,最佳截断值为100.13 ng/mL,这与周光耀等[15]的研究结果类似;在所有指标中,HBP、PCT 联合检测诊断儿童严重脓毒症的AUC 最高,为0.988,其灵敏度为93.8%,特异度为99.3%。表明将HBP、PCT 两者结合起来分析对儿童严重脓毒症的早期诊断具有重要价值。
综上所述,在诊断儿童严重脓毒症的相关指标中,HBP 的诊断意义重大,无论灵敏度和特异度都能达到或接近90%,而HBP、PCT 联合检测能进一步提升HBP 在诊断儿童严重脓毒症中的灵敏度和特异度。因此,联合检测HBP、PCT 水平对儿童严重脓毒症的早期诊治具有重要的指导意义。

