改良容积-黏度吞咽测试与洼田饮水试验对脑卒中患者鼻饲管拔管时机的评估价值比较
陈大琼
(广东省韶关市粤北人民医院神经内科,广东韶关 512000)
脑卒中患者常患吞咽障碍,据统计,脑卒中后吞咽障碍的发生率可高达80%[1-2]。 留置鼻饲管是脑卒中吞咽障碍患者常用的营养供应方式,部分患者可在脑卒中后1 个月恢复吞咽功能,但鼻饲管会带来较多不良影响,早期发生过吞咽障碍的脑卒中患者会明显增加误吸、肺部感染、水电解质代谢紊乱、营养不良等发生风险,严重影响患者治疗进展,从而延长住院天数并加重经济负担[3]。准确评估患者吞咽障碍、确定鼻饲管拔管时机对减少患者不良事件的发生十分重要,是临床医师急需解决的难题。洼田饮水试验(WST)是临床评估吞咽障碍最常用的方法,但报道指出该方法的应用存在一定局限性,仅对患者吞咽液体食物的能力具有较好诊断价值[4]。 改良容积-黏度吞咽测试(VVST-CV)是在容积-黏度测试(VVST)基础上进行改良,考虑到中国人饮食习惯,可以评估患者对不同稠度、不同容积食物的吞咽能力,进而帮助选择合适的鼻饲管拔管时机,操作简单、方便快捷[5]。 目前VVST-CV 的临床应用并未得到大范围推广。基于此,本研究选择本院2022 年1 月—2022 年12 月收治的101 例脑卒中后吞咽障碍患者为对象,主要采用WST和VVST-CV 评估脑卒中后吞咽障碍患者鼻饲管拔管时机, 以期为临床指导患者预后提供更有利的选择。 报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的101 例脑卒中后吞咽障碍患者为研究对象。 纳入标准:(1)符合脑卒中诊断标准[6];(2)符合吞咽障碍诊断标准[7];(3)意识清楚,生命体征平稳;(4)可以正常交流,配合完成WST、VVST-CV检查;(5)患者均签署知情同意书。排除标准:(1)重度认知障碍;(2)合并昏迷、气管切开及其他原因导致的吞咽障碍者;(3)患有严重心、肝、肺、肾、消化系统、神经系统等功能障碍;(4)吞咽器官解剖结构异常;(5)口腔外伤史;(6)非首次脑卒中发病者。本研究已获院医学伦理委员会批准。按照随机数字表法分为对照组与观察组。 对照组(n=50):男28 例,女22 例;年龄38~75 岁,平均年龄(56.39±8.56)岁;脑梗死26 例,脑溢血24 例。观察组(n=51):男26 例,女25 例;年龄35~75 岁,平均年龄(57.82±7.63)岁;脑梗死29 例,脑溢血22 例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者保持端坐位, 喝下30 mL 温开水后以饮水时间、呛咳情况评定患者吞咽障碍,包括5 级评价标准。 Ⅰ级:5 s 内一次性饮水完成, 无咳呛、停顿。Ⅱ级:一次性饮水完成,无咳呛、停顿,但饮水超过5 s。Ⅲ级:一次性饮水完成,但有咳呛、停顿。Ⅳ级:饮水分两次完成,有咳呛、停顿。Ⅴ级:饮水无法完成,频繁咳呛、停顿。 拔管指征:WST 连续3 次评定为Ⅰ级或Ⅱ级即可拔除鼻饲管。
观察组患者保持端坐位,依次服下不同稠度(水、微稠、中稠、高稠)、容积(3、5、10 mL)的食物,评定安全性及有效性指标[8]。出现进食咳嗽、血氧饱和度降低超过3%、音质变化任意一项视为安全性受损。 出现口唇漏出、口腔残留、分次吞咽残留、咽部残留、主观感受不佳(食物不顺滑、适口性不佳、喜食度不佳)任意一项视为有效性不佳。拔管指征:(1)未出现安全性及有效性受损;(2)有效性受损但安全性未受损也可拔除,但需微稠、最高容积饮食;(3)微稠、中稠未见安全性受损,但水出现安全性受损,拔除后需限制水的饮用;(4)中稠未见安全性受损,但微稠出现安全性受损,拔除后需限制微稠液体的饮用;(5)中稠、高稠出现安全性受损,不予拔除。
1.3 观察指标
(1)营养学指标:于拔管前和出院时,采集检测两组患者空腹静脉血,分离血清,采用ELISA 法检测血清白蛋白(ALB)、前白蛋白(PA)、转铁蛋白(TRF),检测试剂盒由生工生物工程(上海)股份有限公司提供。
(2)拔管相关指标:观察并比较两组患者1 个月内鼻饲管拔除人数、鼻饲管置管时间、再次置管人数。
(3)临床并发症发生情况:观察两组住院期间吸入性肺炎、反流误吸、鼻黏膜损伤、营养不良、腹泻等发生情况。
1.4 统计方法
采用SPSS 23.0 统计学软件进行数据分析。 营养学指标、围术期指标等计量资料以(x依s)描述,组间比较采用独立样本t检验,组内比较采用配对样本t检验;临床并发症等计数资料以[n(%)]表示,组间比较采用χ2检验或Fisher's 确切检验法。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组营养学指标比较
拔管前,两组ALB、PA、TRF 指标比较,组间差异无统计学意义(P>0.05);出院时,两组ALB、PA、TRF均得到显著改善,且观察组均高于对照组,差异有统计学意义(P<0.05)。 见表1。
表1 两组脑卒中患者营养学指标比较(±s)
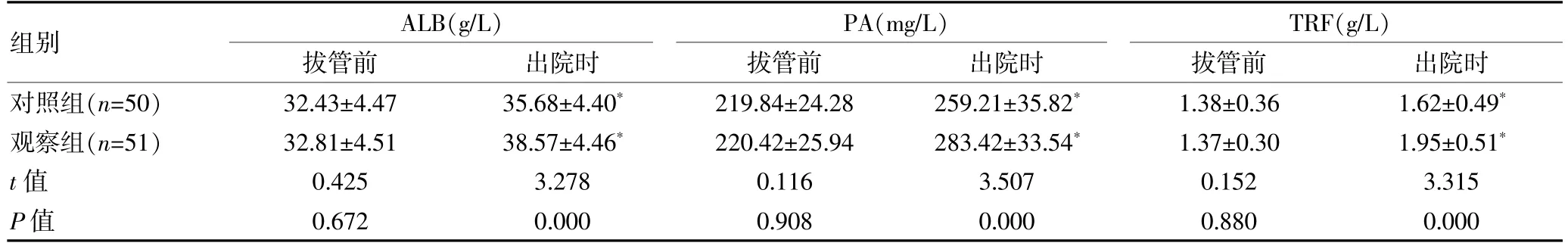
表1 两组脑卒中患者营养学指标比较(±s)
注:与同组拔管前相比,*P<0.05。
组别ALB(g/L)拔管前出院时PA(mg/L)拔管前出院时TRF(g/L)拔管前出院时对照组(n=50)观察组(n=51)t 值P 值32.43±4.47 32.81±4.51 0.425 0.672 35.68±4.40*38.57±4.46*3.278 0.000 219.84±24.28 220.42±25.94 0.116 0.908 259.21±35.82*283.42±33.54*3.507 0.000 1.38±0.36 1.37±0.30 0.152 0.880 1.62±0.49*1.95±0.51*3.315 0.000
2.2 两组拔管相关指标比较
观察组1 个月内鼻饲管拔除人数多于对照组,鼻饲管置管时间短于对照组, 再次置管人数少于对照组,组间差异有统计学意义(P<0.05)。 见表2。

表2 两组脑卒中患者围术期指标比较
2.3 两组临床并发症比较
观察组吸入性肺炎、 营养不良发生率均低于对照组,组间差异有统计学意义(P<0.05)。 见表3。
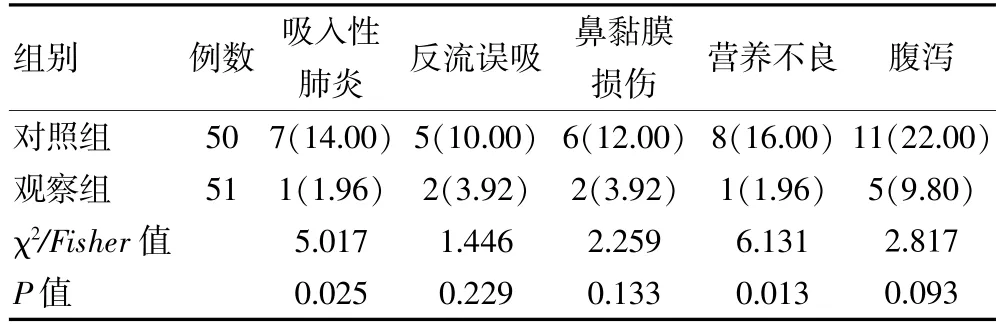
表3 两组脑卒中患者临床并发症比较[n(%)]
3 讨 论
脑卒中的吞咽困难主要是因为脑血管病影响患者的吞咽中枢、运动感觉通路所导致的[9]。鼻饲管是脑卒中吞咽障碍患者获得早期营养支持的主要途径之一, 但长期留置鼻饲管会对呼吸道造成刺激性损伤,从而引发一系列并发症,耽误脑卒中患者最佳治疗时机。 经过合理临床护理干预后,脑卒中患者的吞咽障碍会随着病情好转而有所改善,从而可以拔除鼻饲管开始恢复经口进食,而此时,对鼻饲管拔管时机的评估至关重要。
ALB、PA、TRF 是机体重要功能蛋白,可以直接反应身体营养状况,鼻饲管营养支持难以给予脑卒中患者充分、均衡的营养,因此,患者ALB、PA、TRF 均会明显降低。 本研究采用WST 和VVST-CV 评定脑卒中患者鼻饲管拔管时机,研究结果显示,出院时,两组ALB、PA、TRF 均得到显著改善,且观察组均高于对照组,差异有统计学意义(P<0.05),这提示采用VVSTCV 评定脑卒中患者鼻饲管拔管时机可以显著改善脑卒中患者机体营养水平。 研究结果显示,观察组1 个月内鼻饲管拔除率高于对照组,鼻饲管置管时间短于对照组,再次置管人数少于对照组,组间差异有统计学意义(P<0.05),这提示VVST-CV 更利于评定脑卒中患者鼻饲管拔管时机, 推测是因为WST 仅以呛咳作为判断依据,存在误判情况,而VVST-CV 则是通过不同稠度和不同体积的食物来进行逐级判断,筛查更全面,对鼻饲管最佳拔管时机判断更准确,利于增加鼻饲管拔除率,尽快恢复经口喂养,从而获得足够营养物质,避免再次置管。 研究指出VVST-CV 对吞咽功能的诊断敏感度、 特异度均高于WST, 因此VVST-CV 可以更准确的判断脑卒中患者吞咽障碍,继而指导鼻饲管拔管[10]。鼻饲管支持会引发许多并发症,是影响脑卒中患者生活质量的主要因素,本研究结果还显示,观察组吸入性肺炎、营养不良发生率显著低于对照组,组间差异有统计学意义(P<0.05),这提示采用VVST-CV 评定脑卒中患者鼻饲管拔管时机安全性更高,可以减少临床并发症发生,进而加快患者康复速度,与仲晓娟等[11]研究结果相似。 VVSTCV 之所以对鼻饲管拔管时机评估更准确, 是因为VVST-CV 不仅可以对患者吞咽功能进行评估, 还能确定适合患者的食物性状和一口量,利于更好地指导患者营养供给,继而加快病情恢复。 本研究局限于时间, 未探究长期疗效, 在今后研究中还应着重观察VVST-CV 的远期效果和临床指导价值。
综上所述,VVST-CV 对脑卒中患者鼻饲管拔管时机更具评估价值, 可以准确判断患者吞咽功能,恢复经口喂养,利于加快营养摄入,降低临床并发症的发生。

