新生儿支气管肺发育不良病儿外周血信号转导及转录活化因子3、内皮素-1表达及临床意义
王彤,张芳,杨国颖
作者单位:唐山市妇幼保健院新生儿科,河北 唐山063000
支气管肺发育不良(BPD)主要是因机械通气时间过长、病儿肺部感染等因素引起[1]。近年来BPD的发病率在增长,给新生儿的生命健康和日后的生活质量带来巨大的威胁[2]。因此,寻找准确、高效的生物标志物对早期诊断BPD,并及时治疗有重大意义。目前,BPD发病机制尚未明确,但有研究表明炎症反应是该疾病发生发展中的关键环节[3]。
信号转导及转录活化因子3(STAT3)是一种高同源性的转录因子,可将多种因子的信号转导至细胞核内,从而调控基因转录[4]。STAT3可参与多种病理生理过程,如细胞凋亡、炎症反应、氧化应激等[5]。有研究[6]表明,在脂多糖诱导的急性肺损伤模型中,通过激活STAT3可以加重模型大鼠肺部的炎症。内皮素-1是一种由内皮细胞分泌的血管收缩肽,在炎症反应中发挥重要作用[7]。有研究[8]发现,支气管哮喘合并肺炎支原体感染病儿血浆内皮素-1水平显著高于对照组,且病儿疾病发作次数及病情严重程度与血浆内皮素-1存在一定的相关性。因此,本研究选取93例早产儿为研究对象,探究BPD病儿血清STAT3、内皮素-1表达及临床意义。
1 资料与方法
1.1 一般资料 选取2019年3月至2021年3月唐山市妇幼保健院新生儿科收治的93例早产儿为研究对象,根据BPD诊治标准[9]:新生儿是否超过28 d的任何氧依赖(吸入气体中氧气的所占比例>0.21),分为BPD组病儿51例,非BPD组病儿42例。纳入标准:①胎龄<35周;②出生体质量<1 500 g;③从出生到入院时间不超过2 h。排除标准:①新生儿患有先天性心脏病;②患有先天性畸形;③母亲患有自身免疫性疾病或遗传代谢性疾病;④资料不完整者;⑤住院28 d中转院。本研究内容经新生儿监护人了解并签字,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 资料收集 记录所有新生儿性别、胎龄、出生体质量、合并肺炎、合并贫血、呼吸暂停、宫内感染、产妇产前感染、院内感染、动脉导管未闭、机械通气时间情况并进行统计分析。
1.3 方法
1.3.1 样品采集 抽取新生儿第1天、第14天、第28天空腹外周静脉血3 mL,3 000 r/min条件下离心10 min,取上清液于EP管中,存放于-80 ℃备用。
1.3.2 酶联免疫吸附测定(ELISA)检测新生儿不同时期的血清STAT3、内皮素-1水平 所有新生儿不同时期的血清STAT3、内皮素-1水平采用ELISA法检测,ELISA试剂盒购自北京索莱宝科技有限公司,其操作严格按照试剂盒说明书进行。
1.4 统计学方法 数据分析采用软件SPSS 23.0,计量资料以表示,两组间进行独立样本t检验,组内比较采用单因素重复测量方差分析。用例(%)表示计数资料,并采用χ2进行检验。受试者操作特征(ROC)曲线分析血清STAT3、内皮素-1对BPD的诊断价值。多因素logistic分析新生儿发生BPD的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料比较 BPD组与非BPD组病儿性别、产妇产前感染、院内感染,差异无统计学意义(P>0.05),胎龄、出生体质量、合并肺炎、合并贫血、呼吸暂停、宫内感染、动脉导管未闭、机械通气时间之间比较,差异有统计学意义(P<0.05)。见表1。
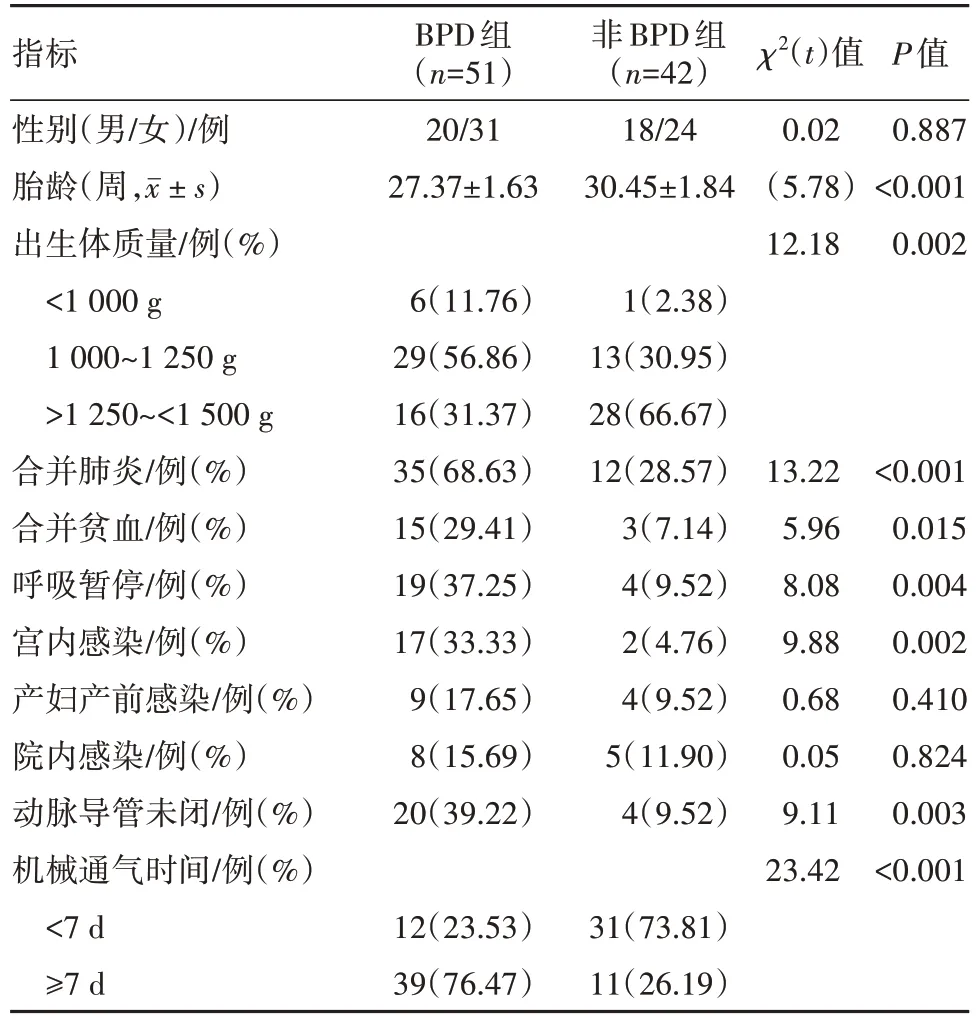
表1 早产儿93例一般临床资料比较
2.2 血清STAT3、内皮素-1动态水平比较 组间比较:BPD组病儿血清STAT3、内皮素-1水平第1天、第14天、第28天均高于非BPD组(P<0.05);组内比较:第14天、第28天两组病儿血清STAT3、内皮素-1水平均低于第1天,第28天两组病儿血清STAT3、内皮素-1水平均低于第14天(P<0.05)。见表2。
表2 早产儿93例血清信号转导及转录活化因子3(STAT3)、内皮素-1动态水平比较/(ng/L,)
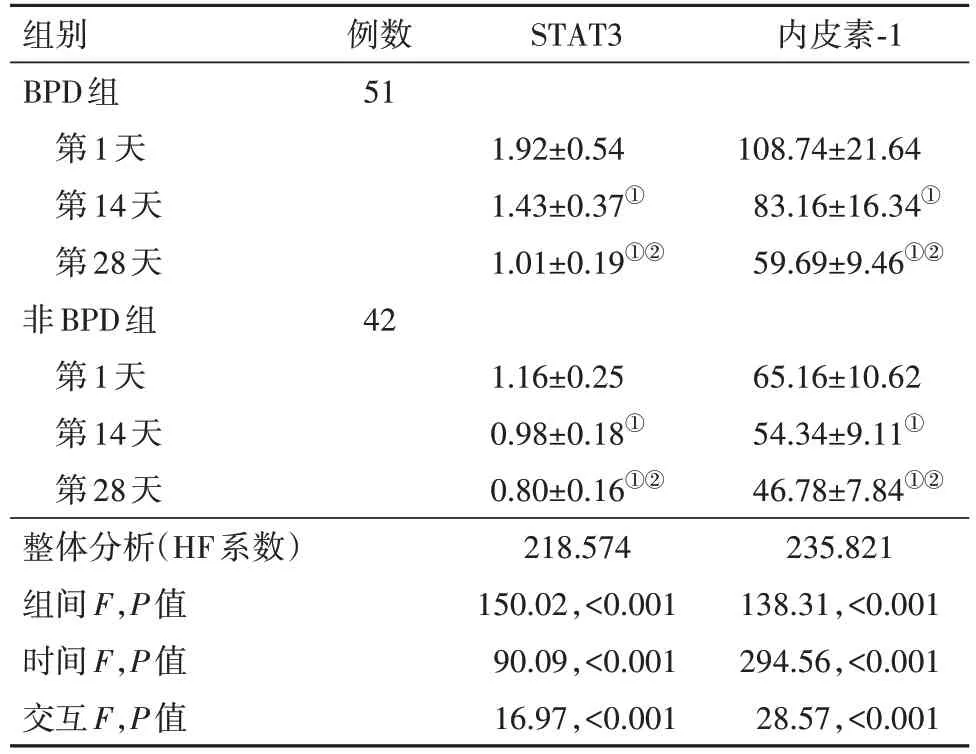
表2 早产儿93例血清信号转导及转录活化因子3(STAT3)、内皮素-1动态水平比较/(ng/L,)
注:①与第1天比较,P<0.05。②与第14天比较,P<0.05。
组别BPD组第1天第14天第28天非BPD组第1天第14天第28天整体分析(HF系数)组间F,P值时间F,P值交互F,P值例数51 STAT3内皮素-1 1.92±0.54 1.43±0.37①1.01±0.19①②108.74±21.64 83.16±16.34①59.69±9.46①②42 65.16±10.62 54.34±9.11①46.78±7.84①②235.821 138.31,<0.001 294.56,<0.001 28.57,<0.001 1.16±0.25 0.98±0.18①0.80±0.16①②218.574 150.02,<0.001 90.09,<0.001 16.97,<0.001
2.3 ROC曲线分析血清STAT3、内皮素-1对BPD的诊断价值 采用BPD组和非BPD组病儿第1天血清STAT3、内皮素-1的ROC曲线分析结果见表3。
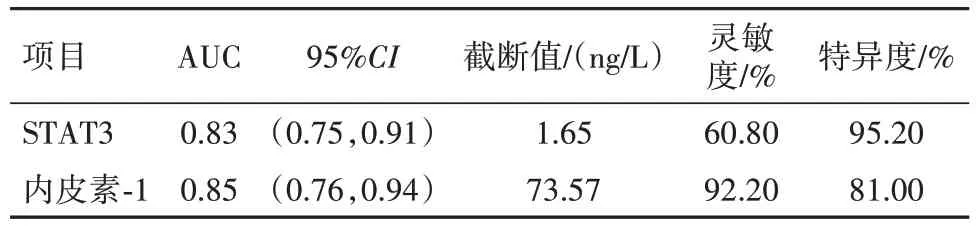
表3 ROC曲线分析血清STAT3、内皮素-1对BPD的诊断价值
2.4 多因素logistic分析新生儿发生BPD的危险因素 以有统计学意义的胎龄、出生体质量、合并肺炎、合并贫血、呼吸暂停、宫内感染、动脉导管未闭、机械通气时间、STAT3、内皮素-1为自变量,以新生儿是否发生BPD为因变量进行多因素logistic回归分析,赋值说明见表4。结果显示合并肺炎、机械通气时间≥7 d及高水平的STAT3和内皮素-1是新生儿发生BPD的独立危险因素(P<0.05),而出生体质量1 000~1 250 g和>1 250~<1 500 g是新生儿发生BPD的保护因素(P<0.05)。见表5。
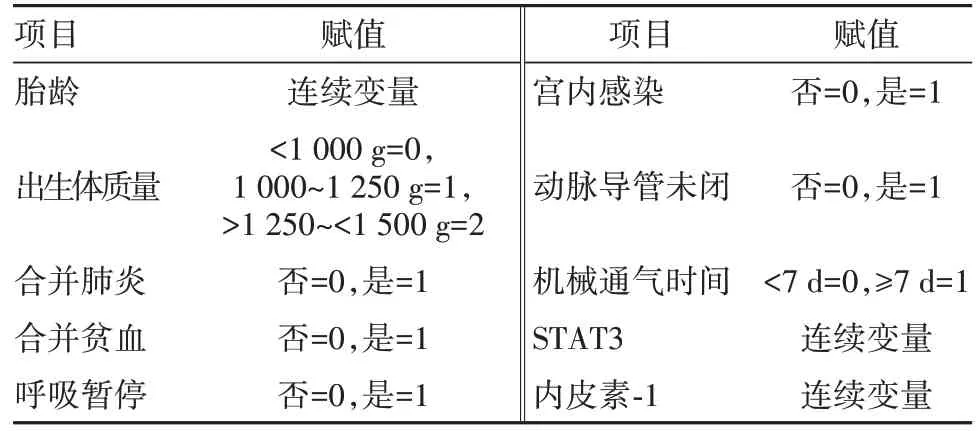
表4 新生儿发生支气管肺发育不良危险因素的赋值
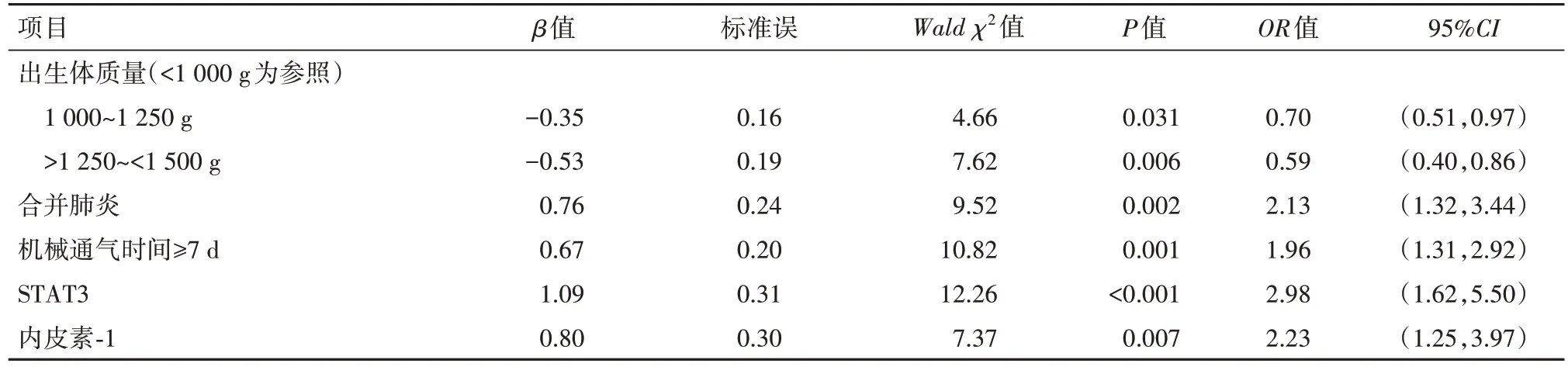
表5 多因素logistic分析新生儿发生BPD的危险因素
3 讨论
BPD的发生可能由出生前后的多种因素共同造成的,其中炎症反应是重要的环节,该反应在新生儿出生的第1天就可以表现出来,早发现、早诊治对BPD的预后发展有重要作用[10-11]。STAT3是存在于细胞质的一种信号传导因子,在免疫[12]、癌症[13]、炎性疾病[14]中发挥着重要作用。王佳等[15]研究发现,STAT3通路激活与肾小管上皮细胞炎症反应及凋亡有一定的关系。史丽峰等[16]发现,与对照组相比,感染性肺炎组病儿STAT3 mRNA表达水平升高,且对病儿的预后情况有一定的评估价值,其原因可能是IL-6/STAT3信号通路异常活跃表达,会导致辅助性T细胞17/调节性T细胞失衡,从而造成感染性肺炎的病情程度发展。在本研究中,BPD组与非BPD组病儿性别、产妇产前感染、院内感染之间的差异无统计学意义,胎龄、出生体质量、合并肺炎、合并贫血、呼吸暂停、宫内感染、动脉导管未闭、机械通气时间之间差异有统计学意义,其可能原因为,新生儿体内的炎症及母亲宫内感染等因素促使炎性因子与其他蛋白因子相互作用而导致肺部组织发生损伤;早产儿贫血时,红细胞携氧能力下降,可对病儿的各器官功能的发育造成直接影响;动脉导管未闭可引起血流动力改变,造成肺间质和肺水肿,是新生儿发生BPD的重要因素;胎龄小、体质量低的新生儿肺部发育不成熟,长时间暴露于高浓度氧、机械通气时,可造成氧化损伤和气压伤,从而使肺部炎症发展,最终导致形成BPD。朱克然等[17]研究认为,机械通气时间及胎龄等为BPD发生的危险因素,但认为性别因素对该病的发生影响不大,本研究与上述研究一致。所有新生儿从出生第1天到第28天血清STAT3水平呈显著性下降,BPD组病儿第1天、第14天、第28天STAT3水平均高于非BPD组,提示STAT3参与BPD的发生和病理发展。回归分析显示出生体质量1 000~1 250 g,>1 250~<1 500 g是新生儿发生BPD的保护因素,合并肺炎、机械通气时间≥7 d、高水平的STAT3是新生儿发生BPD的独立危险因素,提示应对存在上述因素的新生儿加强指标监测并进行早期诊断干预。
内皮素-1是由21个氨基酸组成的肽,主要由心肌细胞、血管内皮细胞等分泌,可发挥多种生物学活性,在血管系统的调节功能中发挥重要作用,是缺氧疾病中重要的因素[18]。李小敏、王文娟[19]研究发现,与健康对照组相比,社区获得性肺炎组病儿血清内皮素-1水平明显上调,且血清内皮素-1水平随着病情程度的加重而升高,血清内皮素-1诊断重症社区获得性肺炎的AUC为0.89,截断值为108.86 ng/L时灵敏度、特异度分别为78.5%、88.4%。陈蒙蒙等[20]研究发现,早产儿BPD经肺泡表面活性物质联合无创高频振荡通气治疗后血清内皮素-1显著下降,表明内皮素-1参与BPD疾病的发生发展。结合本研究,所有新生儿从出生第1天到第28天血清内皮素-1水平呈显著性下降,BPD组病儿第1天、第14天、第28天内皮素-1水平均高于非BPD组。ROC曲线分析显示,血清内皮素-1对BPD诊断价值的AUC为0.85,截断值为73.57 ng/L,灵敏度为92.20%,特异度为81.00%。且进一步多因素logistic回归分析显示高水平的内皮素-1是新生儿发生BPD的独立危险因素,提示内皮素-1可能是早期诊断BPD的高效生物标志物。
综上所述,STAT3、内皮素-1水平在BPD病儿血清中呈异常表达,进行血清STAT3、内皮素-1动态水平检测对及早发现BPD并积极防治有一定的临床意义,二者可作为新生儿BPD病儿发生肺部组织病变的有效生物标志物。

