显微镜经腹股沟下MSV治疗VC性不育症的效果及对患者精子质量、性激素水平的影响
张志忠
佳木斯市中心医院泌外二部,黑龙江 佳木斯 154002
精索静脉曲张(VC)是男性人群常见病,患病率约10%~15%[1]。随着病情发展,VC 可导致睾丸组织损伤引起血管性精子障碍,使患者常伴精子活力下降、精子数目减少等精液异常,是导致患者不育的重要原因[2]。此外,由于VC 可导致静脉血液反流,类固醇、前列腺素等物质大量蓄积在睾丸内,导致患者的性激素水平异常,进而影响患者的生育能力[3]。目前,VC 性不育症的主要治疗方式为手术治疗,开放手术是以往常用的方法,创伤大、并发症多,应用受限。显微镜经腹股沟下精索静脉结扎术(MSV)是一种新型的手术,借助显微镜能够更清晰地看到动静脉、淋巴管等组织,使VC 相关治疗操作更精细、精准,有利于减少术中对周围组织的损伤。但MSV 在VC性不育症手术治疗中的作用及安全性仍需加以验证。本研究观察了MSV治疗VC性不育症的效果及对患者精子质量、性激素水平的影响,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2019 年1 月—2020 年1 月佳木斯市中心医院收治的112 例VC 性不育症患者作为研究对象,该研究经医院伦理学委员会批准。纳入标准:(1)符合《中国泌尿外科疾病诊断治疗指南》[4]中VC 诊断标准。(2)符合《中国男科疾病诊断治疗指南》[5]中不育症诊断标准。(3)年龄22~40岁。(4)入组前未接受VC或不育相关治疗。(5)已婚未育。(6)签署知情同意书。排除标准:(1)遗传因素、染色体异常等原因所致的不育症。(2)合并其他生殖系统疾病。(3)既往精索静脉结扎手术史、盆腔手术史。(4)合并泌尿系统疾病。(5)女方不孕。(6)继发性精索静脉曲张。按照随机数表法分为两组,每组各56例。对照组患者年龄23~40 岁,平均年龄(29.32±1.30)岁;病情程度:Ⅱ度21 例,Ⅲ度35 例;部位:左侧32 例,右侧18例,双侧6 例;不育史1~5 年,平均不育史(2.70±0.26)年。观察组患者年龄22~40 岁,平均年龄(29.06±1.42)岁;病情程度:Ⅱ度23例,Ⅲ度33例;部位:左侧34例,右侧17例,双侧5例;不育史1~4年,平均不育史(2.69±0.25)年。两组患者一般资料具有可比性(P>0.05)。
1.2 治疗方法
对照组采用开放经腹膜后结扎手术。采用腰硬联合麻醉,患者平卧。于内环口上往外平行腹股沟韧带处作3~4 cm 切口,推开腹膜,找到精索静脉,分离睾丸动脉、精索静脉,结扎精索静脉,中间离断。若不能辨认睾丸动脉,则直接结扎精索血管。缝合切口,术毕。
观察组采用MSV治疗。术前24 h给予亚甲蓝0.5 mL阴囊皮肤皮下注射。采用硬膜外麻醉,患者平卧。腹股沟内环口下垂直于精索作1.5 ~2.5 cm 的横切口。将精索拉出切口,逐层切开,显露精索。结扎提睾肌表面的曲张静脉,使用德国Cral Zeiss OPMI-Vario 显微镜放大10 倍,解剖血管束,逐条游离出静脉并结扎,保护动脉和淋巴管。仔细检查有无漏扎静脉分支,确认结扎完全后止血,缝合切口,术毕。
1.3 观察指标
(1)手术指标。比较两组患者手术时间、术中出血量、术中发现精索血管数量、术后住院时间。(2)精子质量。术前与术后3 个月,采用WLJT9000 精液质量分析仪检查精子密度、总数、活力。(3)性激素水平。术前与术后3 个月,采集患者静脉血,采用放射免疫法测定血清总睾酮(TT)、黄体生成素(LH)、卵泡刺激素(FSH)水平。(4)疗效评价。术后6 个月进行精液常规检查,参照相关诊疗手册[6]进行评估。显效:配偶妊娠或患者精子质量恢复正常,即a 级精子≥25%或a 级+b 级精子≥50%。有效:精子质量改善且未恢复正常,配偶未受孕。无效:精子质量无改善。总有效率=(显效+有效)例数/总例数×100%。(5)并发症。记录,两组患者术后3个月内阴囊水肿、感染、睾丸鞘膜积液等发生情况。
1.4 统计学方法
采用SPSS 25.0 软件进行统计分析。计量资料以均数±标准差(x±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况
观察组患者手术时间长于对照组,术中发现精索血管数量多于对照组,术后住院时间短于对照组,差异有统计学意义(P<0.05),见表1。
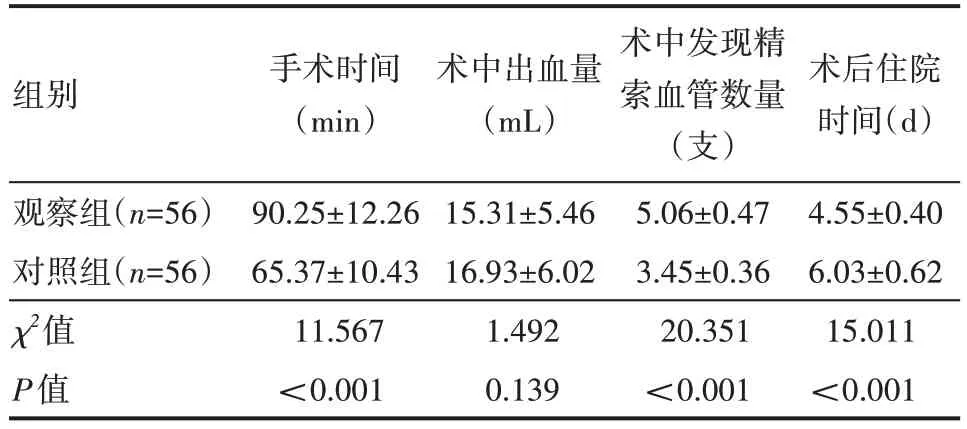
表1 两组患者手术情况(x±s)
2.2 两组患者精子质量情况
术后3 个月,两组患者精子密度、精子总数、精子活力a 级和精子a+b 级均升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表2。
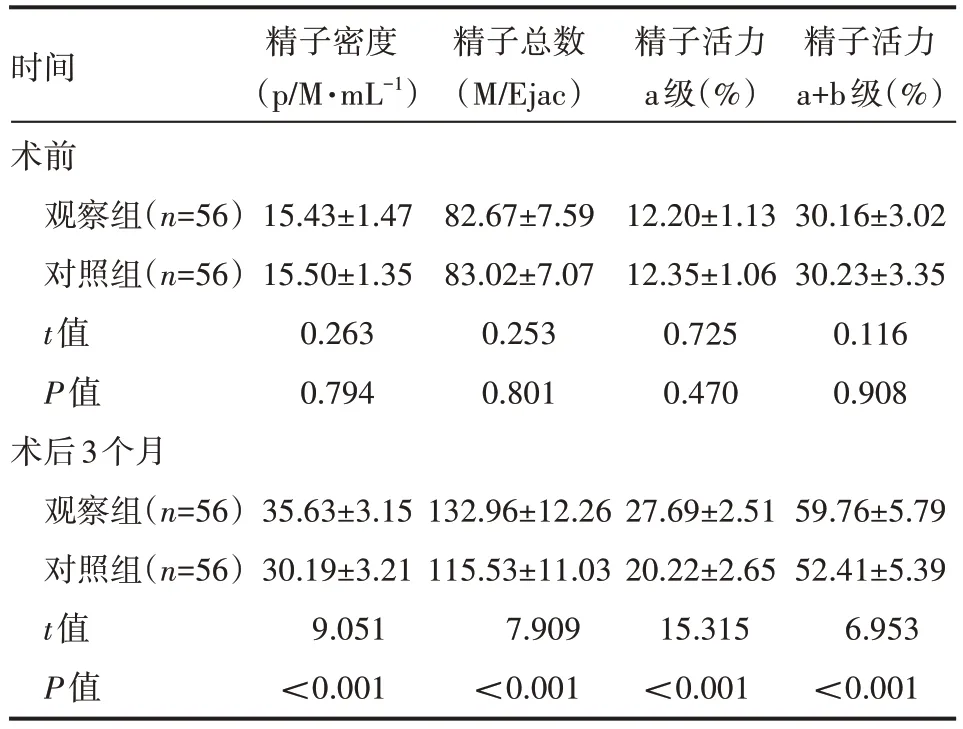
表2 两组患者精子质量情况(x±s)
2.3 两组患者性激素水平情况
术后3 个月,两组患者TT 水平升高,LH、FSH 水平下降,且观察组TT 水平高于对照组,LH、FSH 水平低于对照组,差异有统计学意义(P<0.05),见表3。
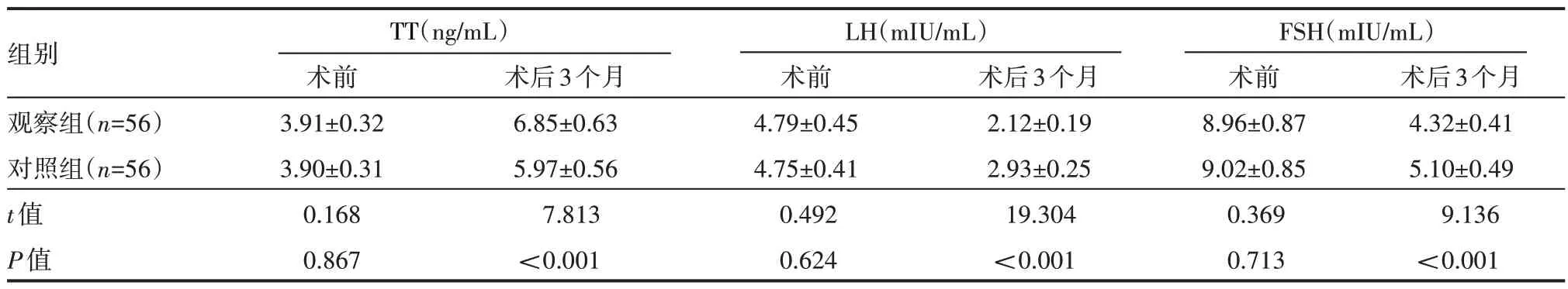
表3 两组患者术前术后性激素水平情况(x±s)
2.4 两组患者疗效情况
观察组患者总有效率(87.50%) 高于对照组(69.64%),差异有统计学意义(χ2=5.303,P<0.05)。
2.5 两组患者并发症情况
观察组患者并发症发生率(5.36%) 低于对照组(19.64%),差异有统计学意义(χ2=5.225,P<0.05)。
3 讨论
VC 患者精液异常率高达50%~80%,表现为精子活力低、数量少等,影响患者的生育能力[7]。手术治疗VC性不育症能够阻止静脉反流,缓解睾丸血液瘀滞和阴囊疼痛,对改善患者的生育能力有积极的作用[8]。
由于精索内静脉丛分支多、变异性大,精索内动静脉、淋巴管解剖关系密切,同时需保护睾丸动脉、输精管等组织,采用传统开放经腹膜后结扎手术在肉眼直视下操作,容易出现精索内曲张静脉漏扎的情况,且术后容易出现鞘膜积液、阴囊水肿等并发症[9]。MSV 利用显微镜的放大效果,能精确地分离和保护睾丸动脉、淋巴管、输精管,减少损伤。通过显微镜放大后可以看到睾丸动脉存在微弱的搏动,容易辨别和游离、保护,避免误扎。此外,利用显微镜的放大效果,更容易分辨和处理精索外静脉、睾丸引带静脉,提睾肌静脉等可能的回流路径。本研究结果显示,观察组总有效率高于对照组。提示MSV 治疗VC性不育症能提高疗效与配偶妊娠率。且观察组手术时间长于对照组,术中发现精索血管数量多于对照组,术后住院时间短于对照组。考虑原因是术中采用显微镜放大,有利于发现更多的精索血管数量,同时也需处理更多的曲张静脉,延长了手术时间;而MSV相对于开放经腹膜后结扎手术创伤更小,利于术后恢复,缩短住院时间。
VC 可使附睾上皮细胞异常、微绒毛减少,睾丸曲细精管管腔狭窄,导致精子所需的能量供给欠佳,进而影响精子的生长、发育、受精等,使精子质量异常[10-11]。本研究中术后观察组精子质量高于对照组,具体表现为精子密度升高、数目增加、活力增强。提示MSV 能提高VC 性不育症患者的精子质量。原因可能为,MSV 可改善精索静脉血液淤滞状态,改善精索静脉微循环,改善精子能量供给;同时能够减轻VC 所致的睾丸间质血管病变、间质水肿等病理损害,促进睾丸间质细胞、支持细胞的精子生成功能恢复,提高精子质量[12]。
性激素TT、LH、FSH 等参与维持正常精子发生过程[13]。TT 是一种类固醇激素,可进入曲细精管,支持精子生成;LH 可促进睾丸间质细胞生长、促进睾丸分泌T;FSH 对精子发育起到重要的作用。VC 会造成曲精小管之间的睾丸间质细胞及Sertoli 细胞发生损伤,且随着损害程度加重,引起下丘脑—垂体—性腺轴功能障碍,进而导致T、LH、FSH分泌异常,影响精子质量及患者的生育能力。本研究结果显示,术后两组患者血清T、LH、FSH 水平改善,且观察组患者改善程度更明显。提示MSV 能够纠正VC 患者的生殖内分泌激素失调,而这也可能是结扎术后患者的精子质量改善、配偶妊娠率提高的机制之一。此外,观察组患者并发症发生率低于对照组,提示MSV并发症更少,安全性更佳。
综上所述,MSV治疗VC性不育症可改善患者精子质量,纠正生殖内分泌激素失调,提高疗效与配偶妊娠率,并发症少,安全可靠。

