HBV相关慢加急性肝衰竭患者血清GP73、suPAR和AT-Ⅲ水平变化及其临床意义探讨*
李 菲,陈辛未,李 琦
慢加急性肝衰竭(acute-on-chronic liver failure,ACLF)是指在慢性肝病的基础上,出现急性肝功能失代偿的表现,包括黄疸、腹水、凝血功能障碍和肝性脑病等一系列临床综合征。ACLF占我国肝衰竭60%左右[1]。乙型肝炎病毒相关慢加急性肝衰竭(HBV-related acute-on-chronic liver failure,HBV-ACLF)为我国主要的ACLF类型,病情凶险,病死率高,目前临床尚缺乏特效药物和手段治疗[2]。对HBV-ACLF患者早期诊断,评估疾病严重程度,对改善疾病转归极为重要。细胞凋亡和自噬在肝衰竭疾病进展过程中扮演重要角色。高尔基体蛋白73(Golgiprotein 73,GP73)可通过Rab蛋白调控,参与肝细胞自噬过程,在病变肝细胞其表达量显著升高[3]。可溶性人尿激酶型纤溶酶原激活物受体(soluble urokinase plasminogen activator receptor,suPAR)是炎症反应生物标志物之一,参与免疫反应激活,影响炎症细胞趋化及其对病原体的吞噬作用,反映机体免疫功能活化水平[4]。抗凝血酶-Ⅲ(antithrombin III,AT-Ⅲ)由肝细胞合成,是一种具有凝血功能抑制作用的糖蛋白,可灭活70%~80%凝血酶,维持机体出凝血功能的平衡[5]。本研究检测了HBV-ACLF患者血清GP73、suPAR和AT-Ⅲ水平变化,以探讨其与疾病严重程度的关系,分析其评估疾病预后的价值,现报道如下。
1 资料与方法
1.1 病例来源 2019年11月~2022年10月我院收治的HBV-ACLF患者81例,男性66例,女性15例;年龄为25~64岁,平均年龄为(47.4±8.9)岁。符合中华医学会发布的《肝衰竭诊治指南》的诊断标准[6]。排除标准:因酒精、药物、自身免疫性疾病等引起的肝衰竭;其它类型肝炎病毒重叠感染;存在肝脏或肝外肿瘤;合并心脑血管疾病;合并甲状腺功能亢进等内分泌系统疾病;妊娠或哺乳期妇女。另选择性别和年龄相匹配的慢性乙型肝炎(chronic hepatitis B,CHB)患者65例,男性53例,女性12例;年龄为23~65岁,平均年龄为(47.9±7.6)岁。本研究经我院医学伦理委员会审核、通过,患者签署知情同意书。
1.2 HBV-ACLF疾病严重程度评估 参照《肝衰竭诊治指南》[6],早期:①表现出极度的乏力、厌食明显,伴呕吐、腹胀等症状。②血清总胆红素水平在171μmol/L或以上或动态检测每日升高大于17.1 μmol/L或以上。③凝血酶原活动度(PTA)<40%或国际标准化比值(INR)>1.5。④无肝性脑病,或未出现明显的腹水;中期:在早期的基础上,出现下述两条中的任一条,①出现Ⅱ期以下的肝性脑病或/和明显的腹水。②PTA为20%~30%(含)或INR为1.9~2.6(含);晚期:在中期的基础上,出现下述三条中的任一条,①难治性并发症。②Ⅲ期以上肝性脑病。③PTA≤20%或INR≥2.6。
1.3 血清GP73、suPAR和AT-Ⅲ水平检测 采用ELISA法检测血清GP73、suPAR和AT-Ⅲ水平(上海江莱生物)。

2 结果
2.1 两组血清GP73、suPAR和AT-Ⅲ水平比较 HBV-ACLF患者血清GP73和suPAR水平显著高于,而血清AT-Ⅲ水平显著低于CHB患者(P<0.05,表1)。
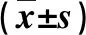
表1 两组血清GP73、suPAR和AT-Ⅲ水平比较
2.2 不同临床分期的HBV-ACLF患者血清GP73、suPAR和AT-Ⅲ水平比较 晚期HBV-ACLF患者血清GP73和suPAR水平显著高于中期或早期患者,而血清AT-Ⅲ水平显著低于中期或早期患者(P<0.05);中期患者血清GP73和suPAR水平显著高于早期患者,而血清AT-Ⅲ水平显著低于早期患者(P<0.05,表2)。
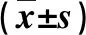
表2 不同临床分期的ACLF患者血清GP73、suPAR和AT-Ⅲ水平比较
2.3 不同预后的HBV-ACLF患者血清GP73、suPAR和AT-Ⅲ水平比较 治疗观察3个月,本组ACLF患者生存59例(72.8%),死亡22例(27.2%);死亡组血清GP73和suPAR水平显著高于生存组(P<0.05),而血清AT-Ⅲ水平显著低于生存组(P<0.05,表3)。
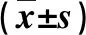
表3 不同预后的ACLF患者血清GP73、suPAR和AT-Ⅲ水平比较
2.4 血清GP73、suPAR和AT-Ⅲ水平预测HBV-ACLF患者预后的效能 联合检测血清GP73、suPAR和AT-Ⅲ水平预测HBV-ACLF患者死亡的效能显著优于指标单独预测(表4,图1)。
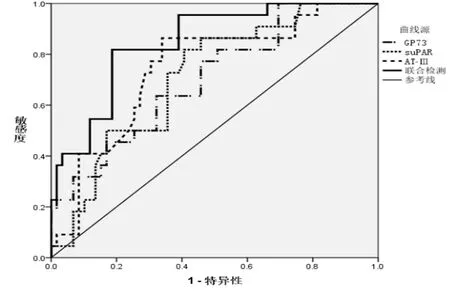
图1 血清GP73、suPAR和AT-Ⅲ水平预测ACLF患者预后的效能
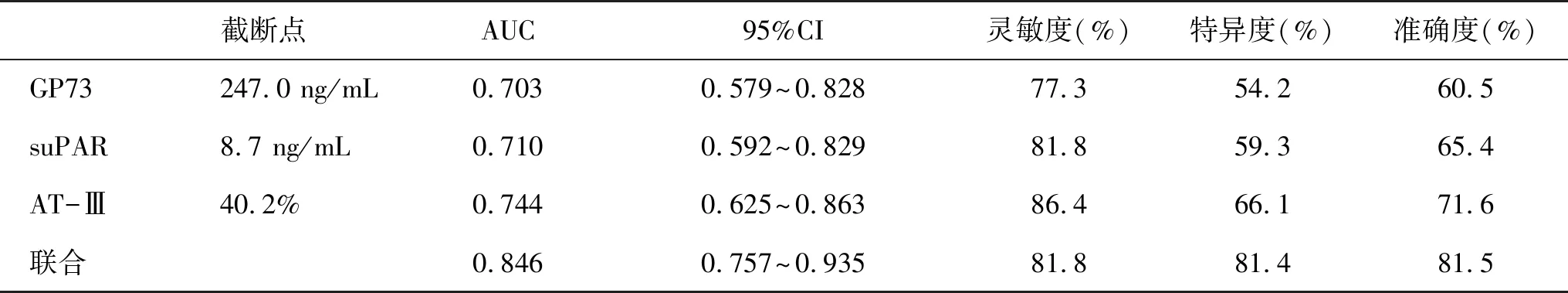
表4 血清GP73、suPAR和AT-Ⅲ水平预测ACLF患者预后的效能
3 讨论
HBV蛋白抗原,尤其是HBcAg,高表达于肝细胞膜表面,诱发强烈的细胞免疫反应,导致肝细胞大量坏死,诱发肝衰竭。HBV持续复制诱发免疫应答亢进是HBV- ACLF主要的致病原因[7,8]。如何有效控制疾病发展、预测预后,对于HBV-ACLF患者治疗方法和时机的选择极为重要。
随着研究的深入,GP73被证实在肝癌进展过程中具有重要的意义[9]。临床研究也发现[10],HBV慢性感染患者血清GP73水平有助于对肝损伤程度的评估。本研究显示,与CHB患者比,HBV-ACLF患者血清GP73水平显著升高,且随着病情严重程度加重而升高。血清GP73水平可在一定程度上反映HBV-ACLF患者病情的严重程度。相较于CHB患者,HBV-ACLF患者肝脏炎症反应更为剧烈,加剧了GP73释放,GP73过量表达又反过来使肝损伤加重,干扰肝细胞再生过程。同时,在病情较严重的患者,肝组织重构和纤维化,而正常的生理功能被破坏,此过程也会引发GP73的大量释放[11,12]。本研究显示GP73高水平可在一定程度上预示HBV-ACLF患者不良预后。GP73高水平可能促进了HBV-ACLF患者自噬作用,促进疾病进展,降低肝脏对HBV感染、氧化应激和细胞功能障碍的反应能力,不利于改善预后[13]。
suPAR属于淋巴细胞抗原6超家族,可趋化炎症细胞、加强T细胞促炎细胞因子释放、促进病原体吞噬[14]。本研究HBV-ACLF患者血清suPAR水平显著高于CHB患者。肝衰竭患者肝细胞大量死亡,促发炎症反应,导致微循环功能障碍和内毒素血症,破坏肝脏网状内皮系统,使其不能有效地清除细胞因子和内毒素等,诱发全身炎症反应。在炎症的刺激下,uPAR脱落为suPAR[15]。肝衰竭死亡患者血清suPAR水平显著高于生存患者。suPAR是一种可反映HBV-ACLF患者病情的炎症标志物,对于患者3个月预后的预测具有较大的应用价值。
AT-Ⅲ为单肽链α糖蛋白,由肝脏和内皮细胞合成,并释放至血液,是重要的抗凝血物质之一[16]。在生理条件下,AT-Ⅲ结合肝素后,可灭活凝血因子Ⅱa、Ⅶa、Ⅸa和Ⅹa,抑制凝血酶活性。AT-Ⅲ参与了机体凝血系统平衡功能的维持[17]。肝脏损伤的发生可引发凝血系统功能失调,肝衰竭患者凝血功能障碍明显[18]。本研究HBV-ACLF患者血清AT-Ⅲ水平显著低于CHB患者。HBV-ACLF患者肝细胞受损,AT-Ⅲ 合成能力下降。另外,肝脏AT-Ⅲ合成量不足以抑制凝血酶原的合成,凝血酶原水平升高,反向抑制了其他组织AT-Ⅲ合成,加重AT-Ⅲ缺乏。在肝衰竭发生后,内毒素血症破坏了凝血和抗凝血功能的平衡,启动凝血系统,导致AT-Ⅲ消耗性减少[19]。本研究显示HBV-ACLF患者血清AT-Ⅲ水平显著降低。AT-Ⅲ亦可降低血管通透性,减轻炎症反应。AT-Ⅲ还可通过诱导胰岛素样生长因子1表达,有效抑制肝细胞凋亡,减少再灌注损伤,促进肝细胞再生,改善患者预后[20]。本研究经ROC曲线分析显示,应用血清GP73、suPAR和AT-Ⅲ水平联合预测HBV-ACLF患者短期预后的效能显著优于三项指标的单独预测,具有较高的评估效能,表明 应用GP73、suPAR和AT-Ⅲ可在一定程度上辅助临床医生评估HBV-ACLF患者病情,预测患者预后。根据病情变化,可以及时地给予合理的处理。

