3DUS检查在产后盆底功能障碍患者中的应用及诊断效能分析
李智刚(电子科技大学医学院附属绵阳医院·绵阳市中心医院,四川 绵阳 621000)
盆底功能障碍(Pelvic floor dysfunction,PFD)是产后常见并发症,主要表现为阴道松弛、小腹坠胀、尿频、尿失禁、便秘、性功能障碍以及盆腔器官脱垂等,若未及时诊治,会影响患者生活质量。据统计,我国产妇尿失禁发生率约20%,严重影响产妇身心健康[1]。因此,应尽早对产后PFD患者进行确诊,并指导临床有效治疗,促使患者早日康复。二维超声检查是诊断产后PFD的常用诊断方法,因其具有无创无痛、无辐射、可重复操作、检查费用较低等优势,加之该检查方式呈现的图像清晰,可显示盆底矢状面结构,且能有效评价PFD,受到了超声科医师及患者的青睐。但二维超声难以显示盆膈裂孔、肛提肌等,可能导致漏诊、误诊。随着三维超声(3DUS)技术发展,为仔细观察盆底结构,有必要将3DUS技术用于产后PFD检查中,以提高诊断效能,但其具体效果如何,还需进一步分析。本研究选取我院疑似产后PFD患者,探究分析3DUS检查在产后PFD患者中的应用及诊断效能,报道如下。
1 资料与方法
1.1 一般资料 经我院伦理委员会批准,选取2020年3月-2022年2月我院112例疑似产后PFD患者为观察组,年龄21-36岁,平均(28.42±2.61)岁;自然分娩74例,剖宫产分娩38例;产次1-4次,平均(2.63±0.54)次。另选取同期产后健康体检正常女性56例为健康对照组,年龄21-37岁,平均(28.78±3.04)岁;自然分娩38例,剖宫产分娩18例;产次1-5次,平均(2.86±0.71)次。两组年龄、分娩方式、产次等基线资料均衡可比(P>0.05)。纳入标准:足月单胎;无流产史;无特殊情况不适合阴道超声检查者。排除标准:心、肝、肾、肺等重要脏器生理功能异常者;孕前接受盆底功能锻炼者;阴道畸形或伴有子宫病变者;既往有盆腔手术、多次流产史者;合并巨大盆腔肿瘤者;合并泌尿系统疾病者;患有精神科诊疗疾病,认知功能异常者。
1.2 方法 两组均进行二维超声、3DUS检查,采用美国GE公司Voluson E8彩色多普勒超声诊断仪,选择RIC5-9-D腔内探头,频率5-9MHz。检前做缩肛动作、Valsalva动作训练,指导受检者排空直肠、膀胱。设置为妇科盆底模式,探头套避孕套,涂抹耦
合剂。受检者取膀胱截石位,将探头置入会阴尿道口与阴道外口之间,二维矢状切面观察膀胱、直肠、膀胱颈、子宫颈等部位,查看双侧附件及尿道内口情况,测量子宫宽度、厚度、长度等。指导受检者用最大力气做3次Valsalva动作,启动3DUS,选择耻骨联合内下缘、直肠肛管角区域,采集受检者静息、缩肛、张力状态下盆腔结构图像数据,并进行处理。
1.3 观察指标 ①比较两组盆膈裂孔前后径、面积。②比较二维超声、3DUS检查对疑似产后PFD患者的诊断结果及诊断效能。
1.4 统计学方法 通过SPSS22.0对数据进行分析。用(±s)表示符合正态分布的计量资料,采用t检验;用n(%)表示计数资料,采用χ2或Fisher精切概率法检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组盆膈裂孔前后径、面积比较 观察组盆膈裂孔前后径、面积较健康对照组大,差异有统计学意义(P<0.05),见表1。
表1 两组盆膈裂孔前后径、面积比较(±s)

表1 两组盆膈裂孔前后径、面积比较(±s)
组别例数前后径(cm)面积(cm2)观察组1126.43±2.1725.12±7.46健康对照组565.74±1.8321.64±3.20 t 2.0433.337 P 0.0420.001
2.2 诊断结果 最终确诊产后PFD阳性101例,阴性11例,阳性率为90.18%(101/112),3DUS检出真阳性99例,二维超声检出真阳性86例,见表2。

表2 二维超声、3DUS检查对疑似产后PFD患者的诊断结果比较
2.3 诊断效能 3DUS检查产后PFD的敏感度为98.02%、准确率为96.43%,较二维超声的85.15%、85.71%高,差异有统计学意义(P<0.05),3DUS检查产后PFD的特异度为81.82%、阳性预测值为98.02%、阴性预测值为81.82%,与二维超声的90.91%、98.85%、66.67%比较,差异无统计学意义(P>0.05),见表3。
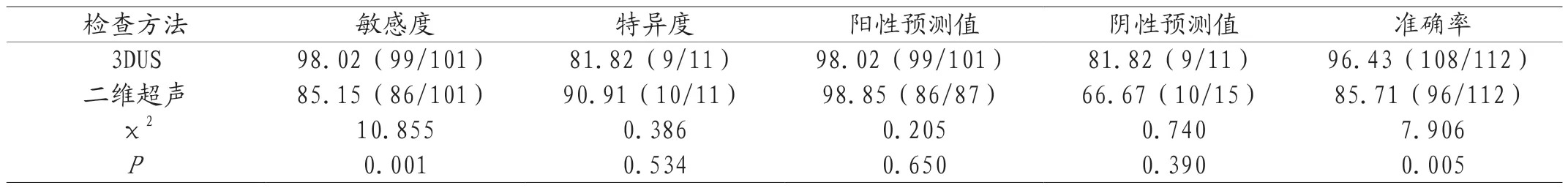
表3 二维超声、3DUS检查对疑似产后PFD患者的诊断效能[n(%)]
3 讨论
女性妊娠过程中,子宫不断增大,重心前倾,盆底结构出现不同程度位移,且盆底结缔组织伸长、牵拉,张力减小,子宫长期压迫盆底结构,会导致其缺氧缺血,出现损伤[2]。产妇阴道分娩过程中,胎儿经过软产道、骨性产道,并过度挤压、牵拉盆底结构,导致盆底结构松弛。产后膀胱颈移动度增加,腹压随之增加,过度拉伸后盆底支持结构出现损伤,易发生尿失禁、盆腔器官脱垂等[3]。产后PFD会导致患者受漏尿困扰,甚至影响患者性生活及日常活动,降低患者生活质量。因此,应采取有效的诊断方法尽早对产后PFD进行确诊,进而进行针对性治疗。
研究[4]显示,盆底超声应用于PFD患者的临床价值较高,可为医师提供患者较为清晰的盆底结构以及形态变化情况,继而为临床诊断以及治疗方案的制定提供可靠依据。超声检查具有无创、无辐射、可重复、经济方便等优点,可动态观察盆腔结构,在PFD检查中应用广泛[5]。二维超声在正中矢状切面可清晰显示阴道、尿道、耻骨联合、子宫、直肠等器官在盆腔内的位置,有助于判断盆腔器官是否发生脱垂及脱垂程度。但二维超声难以显示盆膈裂孔、肛提肌等结构。盆底肌收缩,盆膈裂孔大小、形态发生变化,超声图像能显示女性盆底结构变化。3DUS可实时动态显像,显示盆底器官移动度及损伤情况。研究[6]发现,多产次、高BMI产妇是影响盆底器官脱垂的因素,应用盆底三维超声可动态监测女性盆底器官脱垂的发生。此外,3DUS还能显示轴平面、盆膈裂孔平面,多角度显示尿道、膀胱颈、子宫等支持结构,三维重建盆腔结构和器官表面重建,能准确评估盆底结构、功能变化。徐闪闪[7]等人研究显示,女性盆底功能障碍患者肛提肌裂孔面积、膀胱颈移动度与肛提肌肌力存在相关性。本研究结果显示,观察组盆膈裂孔前后径、面积较健康对照组大(P<0.05),说明3DUS检查能准确显示产后PFD患者盆腔器官变化,为诊断提供超声图像依据。研究[8]指出,三维超声用于评价阴道分娩产妇盆底功能有较好的应用价值,相比较剖宫产,阴道分娩对盆底结构及肌力有明显影响。腹内压增高时,尿道支持结构能维持器官正常,而盆底结构松弛时,功能减弱,对抗作用下降,尿道、膀胱颈出现向后下方的移动,导致尿道后角减小,尿道压力下降,引起压力性尿失禁现象。分娩时,胎盘激素会促进盆底韧带胶原溶解,韧带松弛,且腹内压增大,二者共同作用于生殖裂孔,会增大盆腔内器官脱垂风险。3DUS检查能测量盆膈裂孔前后径、面积,为产后PFD诊断提供病因学依据。多项研究[9-10]显示,经会阴实时三维超声能够为医师提供有价值的PFD患者盆底解剖和功能信息,在探查子宫位置形态与PFD相关性中表现出较好的临床应用价值。本研究还显示,3DUS检查产后PFD的敏感度98.02%、准确率96.43%较二维超声的85.15%、85.71%高(P<0.05),提示与二维超声相比,3DUS用于产后PFD检查,诊断的敏感度、准确率更高。
综上所述,3DUS检查能准确显示产后PFD患者盆腔器官变化,诊断敏感度、准确率高,可为临床诊断提供超声图像依据。

