“新冠疫苗实施计划”中疫苗分发的受益归属分析
胡 凯,樊长佳,梁 笛
复旦大学公共卫生学院,上海,200032
新型冠状病毒疫苗(以下简称“新冠疫苗”)的公平分配和使用被认为是终结全球新冠大流行的重要因素[1]。然而高收入国家、中等收入国家和低收入国家在新冠疫苗购买和接种能力上存在巨大差距。截至2022年9月,高收入国家近80%的人口已至少接种1剂新冠疫苗,中等偏上、中等偏下收入国家分别为80%和60%,低收入国家仅20%左右的人口至少接种了1剂新冠疫苗[2];同一时期,高收入、中等偏上收入和中等偏下收入国家分别累计购买约85亿、28亿和39亿剂新冠疫苗,而低收入国家仅购买约3500万剂[3]。为了使全球各国尤其是低收入国家能公平地获取新冠疫苗,保护高危、易感人群及一线医护人员,2020年6月,在世界卫生组织(World Health Organization, WHO)、流行病防范创新联盟(Coalition for Epidemic Preparedness Innovations, CEPI)、全球疫苗免疫联盟(Global Alliance for Vaccines and Immunization, Gavi)的领导下实行了新冠疫苗实施计划(COVID-19 Vaccines Global Access,COVAX)[4]。首先,参与国加入COVAX时需要同时提交疫苗预订申请。基于各国的疫苗预订和实际供应情况,COVAX将依照WHO制定的公平框架进行疫苗分配,疫苗一旦到货就会启动交付程序。分配流程分为2个阶段:第1阶段提供疫苗以覆盖各参与国20%的人口,所有国家均满足该标准后开始第2阶段的分配[4-5]。在第2阶段,COVAX将会结合新冠病毒流行情况按需分配疫苗以最终覆盖参与国70%的人口。目前,共有180多个国家加入了COVAX,其中,92个人均国民收入低于4000美元的国家有资格加入COVAX的预先市场承诺(advanced market commitment, AMC)计划,加入AMC的国家可向COVAX预订由官方资助的免费疫苗[5]。其他国家则需要自筹资金向COVAX预订最多覆盖本国50%人口的疫苗。
COVAX是否有利于低收入水平国家获取疫苗一直备受关注[6]。当前对COVAX疫苗分发效果的评价研究多为机制运行逻辑的解读或疫苗分配框架的讨论,有学者借助深入访谈和文献研究法对COVAX的执行现状分析后发现COVAX的运行面临着筹资不足和疫苗获取剂量不足的问题[7]。也有学者通过文献综述和深入访谈等方法评价COVAX疫苗分发的效果,发现高收入国家的疫苗捐赠是COVAX疫苗交付的主要来源。尽管这些捐赠一定程度上保障了COVAX的疫苗供应,但是捐赠国出于对国家安全、外交和商业利益的追求,也会削弱COVAX疫苗交付的公平性[8]。然而,上述定性研究并没有回答COVAX在多大程度上促进了低收入水平国家获取疫苗的问题。在定量研究中,Katelyn等通过受益归属分析(benefit incidence analysis,BIA)对COVAX疫苗分配、交付的各维度受益进行分析后发现低收入水平国家从COVAX的疫苗分发中获益更多,得出“COVAX促进了低收入和中等偏下收入国家获取疫苗”的结论[9]。该研究的疫苗分发数据提取自2022年1月,是已知最早定量评估COVAX疫苗分发效果的研究。因此有必要开展研究,更新相关数据,并对COVAX分发的疫苗在不同收入国家分布的公平性进行定量分析,以期为相关研究提供参考。
1 资料来源与方法
1.1 数据来源
COVAX疫苗分发数据来自UNICEF(United Nations International Children's Emergency Fund)的“新冠市场仪表板(COVID-19 Market Dashboard)”数据库,提取时间为2022年10月16日[3]。COVID-19 Market Dashboard数据库是目前最为全面的跟踪COVAX新冠疫苗分配交付动态的数据库。研究指标选取“COVAX分发(COVAX delivery)”条目中的“分配剂量(doses allocated)”“预订剂量(doses ordered)”和“交付剂量(doses shipped)”。其中,分配剂量是指根据WHO公平框架预计提供给参与国的疫苗配额,预订剂量是参与国从COVAX预订的疫苗累计量,交付剂量是实际运送至参与国的疫苗累计量。各国人均国内生产总值的购买力平价(purchase power parity, PPP)数据来自世界银行的世界发展指标数据库(World Development Indicator Database),人口数据来自联合国人口数据库(United Nations Population Division)。
1.2 受益归属分析及指标
受益归属分析被广泛应用于研究政府和公共卫生部门补助的受益归属,通常以集中曲线及其对应的集中指数表示卫生服务利用和支出在社会经济水平上分布的公平性[10-11]。
在集中曲线坐标中,横轴为按照社会经济水平排序的累计人口百分比;纵轴为受益变量的累计百分比,对角线为公平线,表示受益在社会经济水平上分布均等[12]。集中曲线横纵轴分别为:按照COVAX参与国的收入排序的累计人口百分比、人均疫苗受益的累计百分比。
集中指数的值在-1到1,指数值的符号表示受益变量分布的方向,绝对值表示公平程度。当指数等于0,集中曲线与公平线重合,受益在收入水平上分布均等。当指数小于0,集中曲线在公平线上方的面积比在下方更大或全部位于上方,受益更加分布在低收入水平上;当指数大于0,情况则与此相反(横坐标收入水平由低至高)。曲线和公平线围成的面积越大,指数绝对值也就越大,受益就更加分布在收入水平的某一极上。
相对受益是集中指数乘以75后的绝对值,含义是:为达到受益分布的均衡,需要从收入更高(低)的50%的国家转移至收入更低(高)的50%的国家的疫苗数量,转移的方向取决于集中指数值的方向。
1.3 COVAX疫苗分发的受益归属分析
基于COVAX的疫苗分发机制和WHO的疫苗分配框架进行以下假设[9,13]:COVAX将以7美元每剂的价格全额补助覆盖AMC机制参与国20%人口的疫苗,超过20%人口的疫苗需要各国以相同价格自费购买;自筹资金国家则需要以10.55美元每剂的价格从COVAX自费购买疫苗[14-15]。
受益归属分析的步骤为:①收集疫苗分配、预订和交付总剂量数据,以AMC国家20%的人口作为补助基准,计算各国被补助的疫苗剂量及其人均受益,人均疫苗受益=疫苗剂量×疫苗价格/人口,各国人口数选用2020年的数据[16];②基于各国接受COVAX疫苗的总剂量及其人均受益,计算各国自费购买的疫苗剂量及其人均受益,自费剂量=总剂量-补助剂量;③按照收入将146个国家分为“最富裕组”“次富裕组”“中间组”“次贫穷组”和“最贫穷组”,每组29个国家(最贫穷组30个),计算每组国家各类型受益的比例;为消除疫情对全球经济的影响,使用2019年人均国内生产总值的购买力平价作为收入指标[17];④绘制人均总受益、补助受益和自费受益的集中曲线并计算集中指数。
1.4 统计学方法
选择Wagstaff和Erreygers集中指数评估COVAX疫苗分发受益的公平性,Kjellsson等认为一个理想的不平等指数应满足以下特质:转移(transfer property)、度量不变(scale invariance)、镜像(mirror)[18];考虑到疫苗人均受益为定比变量(ratio),在集中指数系列中,Wagstaff和Erreygers集中指数均能满足以上3种特质,同时尚无研究明确表明何者更优。数据整理和统计分析使用Excel 2019和Stata SE 15.1完成,集中曲线的绘制和集中指数的计算使用Stata命令conindex完成[19],P<0.05为有统计学意义。
2 结果
2.1 COVAX疫苗分发情况
截至2022年10月16日,COVAX共向146个国家(87个AMC国家,59个自筹资金国家)分配2034779940剂新冠疫苗;其中各国预订总量为1835180160剂,交付总量为1772734400剂。全球27个低收入国家有25个,55个中等偏下收入国家有52个,55个中等偏上收入国家有42个,80个高收入国家有25个接受了COVAX分配的疫苗。
交付分配比表示疫苗的实际交付达到计划分配的程度,预订分配比反映各国预订疫苗的意愿达到计划分配的程度。可以发现,和高收入、中等偏上收入国家相比,低收入、中等偏下收入国家获得的疫苗分配和交付总量较高,但两组的疫苗交付分配比相对较低(85.29%、86.90%)。见表1。
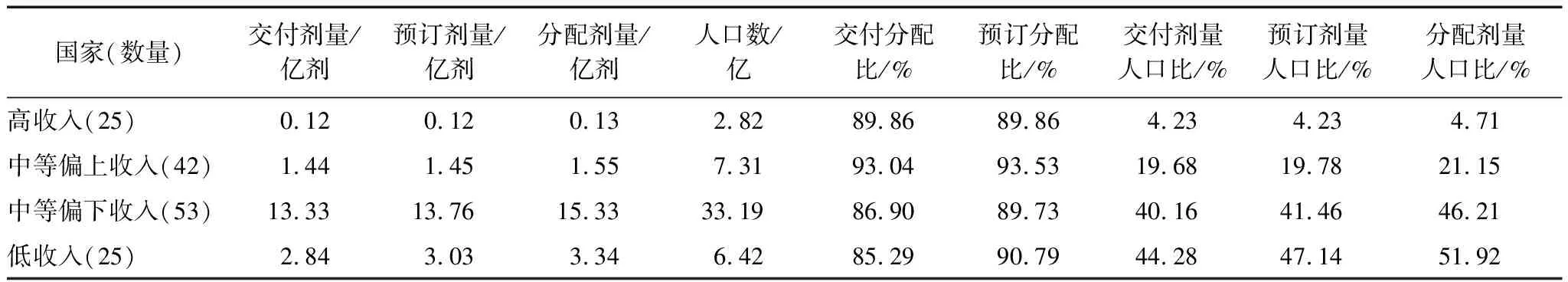
表1 COVAX疫苗分发情况
疫苗剂量人口比表示分发的疫苗覆盖该组国家人口的程度。同时间,低收入和中等偏下收入国家的疫苗交付、预订和分配人口比均超过公平分配框架设置的20%,而高收入国家各疫苗剂量人口比指标均不超过5%。COVAX是低收入和中等偏下收入国家重要的疫苗来源。
2.2 COVAX疫苗分发受益的分布情况
结果显示,除疫苗交付自费受益外,在各分发维度中,获得总受益最多的组为次贫穷组和中间组,获得自费受益最多的组为次贫穷组和次富裕祖,获得补助受益最多的组为最贫穷组和次贫穷组。在疫苗交付自费受益中,次富裕组和最富裕组受益最多。见表2。
结果显示,疫苗人均总受益和补助受益的集中曲线明显偏向低收入水平国家(低收入、中等偏下收入国家)分布。疫苗分配和预订的人均自费受益的集中曲线贴近公平线,但受益总体上仍然偏向低收入水平国家分布,而疫苗交付人均自费受益的集中曲线明显偏向高收入水平国家(高收入、中等偏上收入国家)分布见图1-图3。
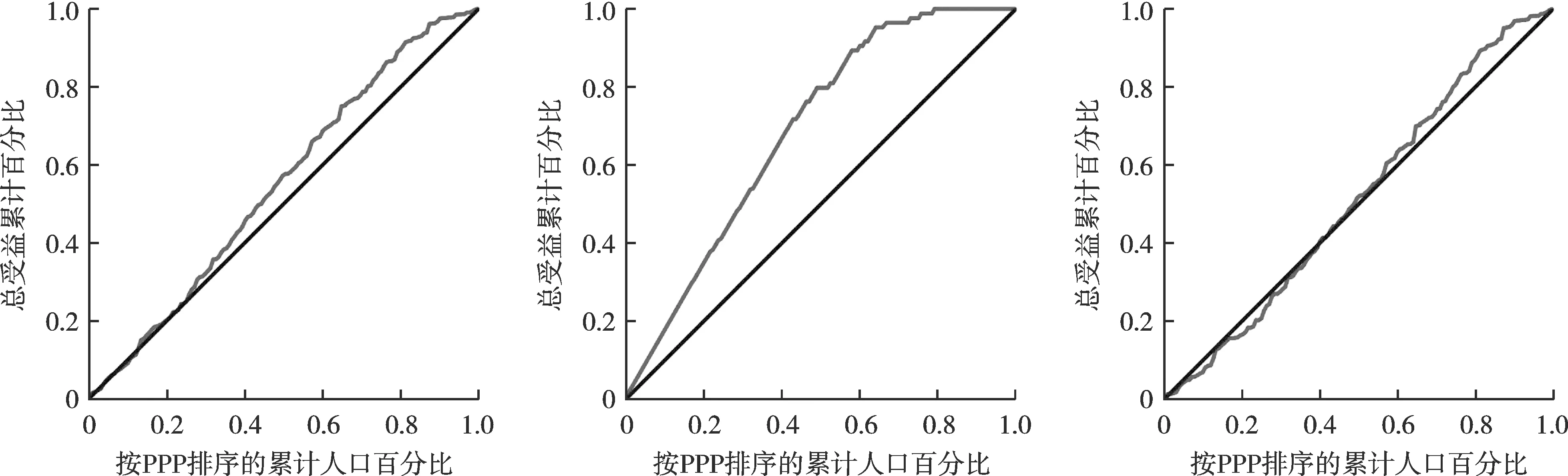
图1 疫苗分配各受益的集中曲线
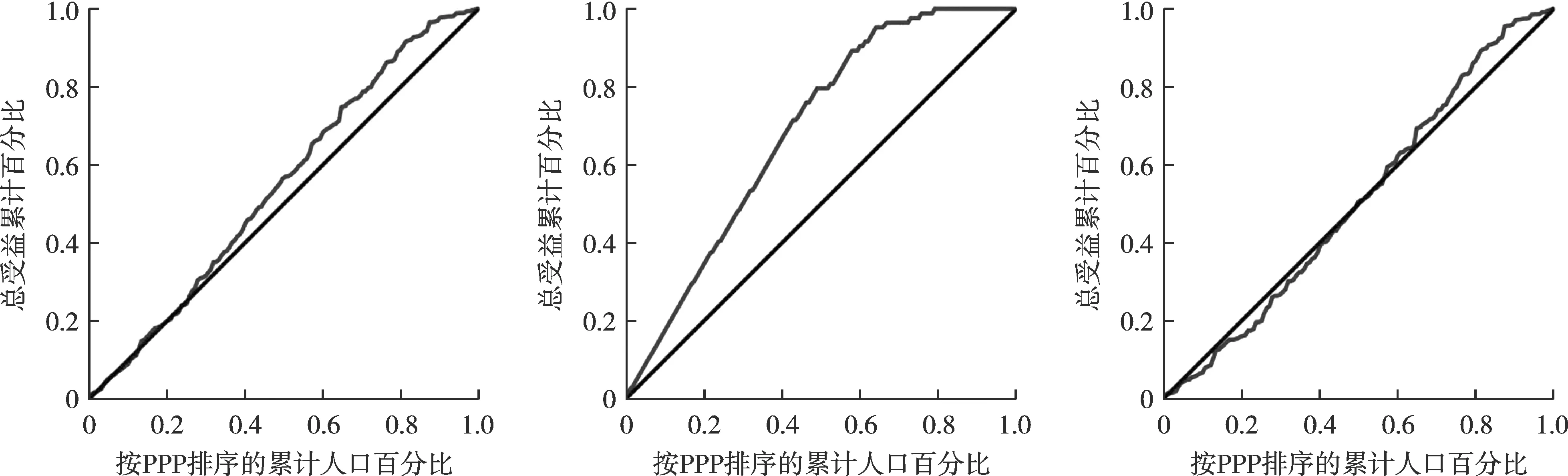
图2 疫苗预订各受益的集中曲线

图3 疫苗交付各受益的集中曲线
疫苗分配人均总受益、补助受益和自费受益的Wagstaff集中指数分别为-0.114、-0.860和-0.026,疫苗预订各受益分别为-0.105、-0. 841和-0.011,疫苗交付各受益分别为-0.094、-0.482和0.389。在各疫苗分发维度上,补助受益最偏向低收入水平国家分布,以疫苗分配为例,收入水平最低的50%的国家获得的补助疫苗受益比收入水平最高的50%的国家多65%,而总受益和自费受益分别多9%、2%。在各疫苗受益维度上, 分配疫苗受益最偏向低收入水平国家分布,以总受益为例,收入水平最低的50%的国家获得的分配总受益比收入水平最高的50%的国家多9%,而预订和交付总受益分别多8%、7%。Erreygers集中指数的结果与此互为印证,但在相对受益的估计上,Erreygers指数的结果相较Wagstaff指数更加保守。见表3。
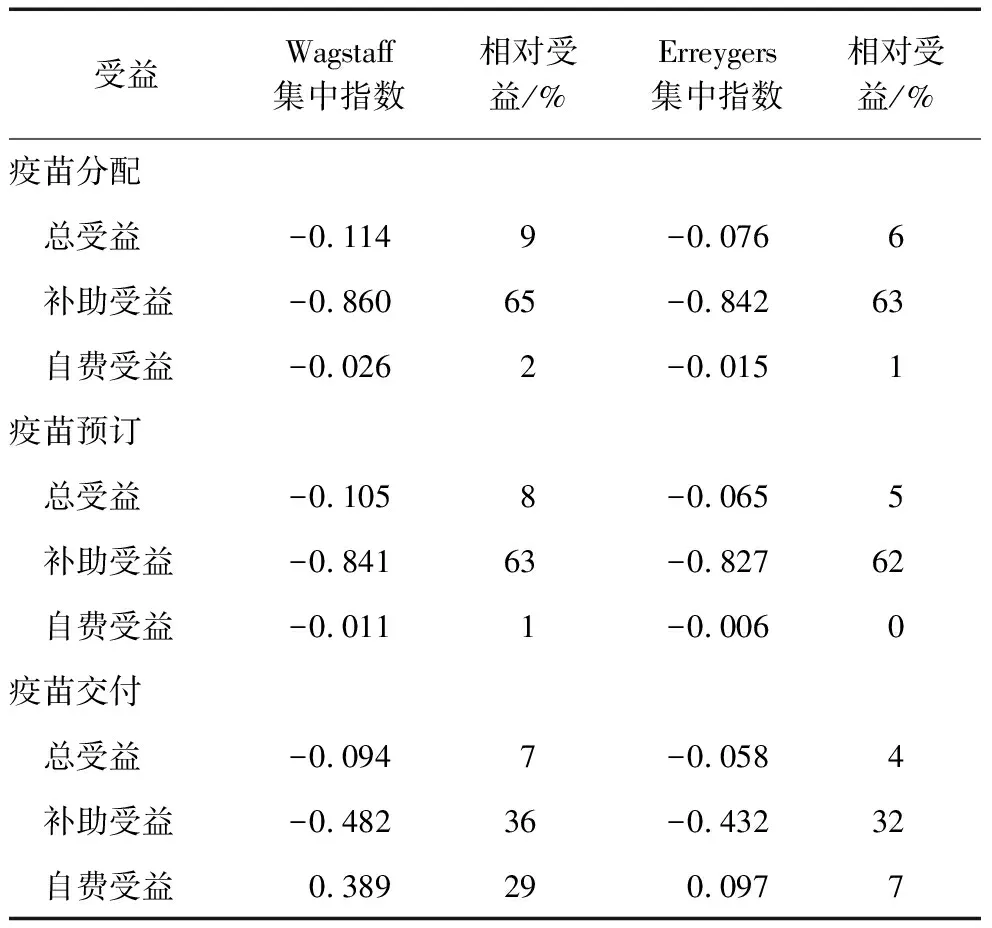
表3 疫苗受益集中指数
3 讨论
3.1 COVAX促进了低收入水平国家的新冠疫苗获取,但其交付与分配存在差距
研究发现将COVAX的补助考虑在内,低收入水平国家在各分发维度上均比高收入水平国家获得更多疫苗;相比预订和交付,分配的疫苗向低收入水平国家倾斜的程度最高,这和Yoo的研究结果基本一致[9],区别在于,相比2022年初,此时COVAX的疫苗分配更加向低收入水平国家倾斜,但交付和分配之间的差距却在增大。这说明虽然COVAX尽力向低收入水平国家分配更多疫苗,但实际交付却没有完全实现分配目标。这可能是由于不同收入国家的卫生系统特别是疫苗分发系统能力存在差距。疫苗分发需要稳定的供应链、物流设施和卫生人力资源,而数据显示,全球尚有40%的国家没有针对成人的免疫接种基础设施[20-21]。多款新冠疫苗需要在低温环境中保存,因此需要冷链物流设备才能运输,高收入国家大多拥有先进的物流系统,而低收入水平国家基础冷链设备普遍缺乏[21];同时,低收入和中等收入国家的卫生工作者的短缺程度远高于高收入国家,截至2020年,非洲和东南亚地区还缺少500万卫生人员[22]。在交付疫苗前,UNICEF、WHO等协助各国做好疫苗引进的准备工作并对此进行评估以确保达到关键标准,COVAX将会暂缓向未达标的国家交付疫苗[23]。
疫苗交付与分配间差距最大的是低收入国家,这是因为低收入国家的卫生系统能力远远落后于其他国家[9,24]。截至2018年,仅有约3%的低收入国家至少拥有1个成人免疫接种项目[24]。因此,为保证疫苗分配的及时交付,应不断提高低收入国家的卫生系统能力,加强卫生人力资源建设和物流基础设施保障。
3.2 低收入国家新冠疫苗的接种率总体较低,需进一步采取措施解决该问题
研究发现COVAX在低收入国家交付的疫苗剂量能够覆盖的人口比例远高于其他国家,理论上仅依赖COVAX交付的疫苗,低收入国家就能为约44%的人口接种1剂疫苗。截至2022年10月16日,低收入国家至少1剂新冠疫苗接种率为22.89%,2剂接种率为18.45%[2],这说明交付至低收入国家的疫苗并没有尽可能覆盖更多人群,而是被部分人群全程接种。可以使用Olivier提出的全球新冠免疫策略模型分析出现这种情况的原因,该模型认为影响新冠疫苗在地区层面交付的因素主要有疫苗分发的基础设施和疫苗的公众信任度[20]。由于疫苗分发系统能力不足,低收入国家很难将已接受的疫苗向国内所有人群大规模分发和接种[20]。疫苗接种位点和卫生人力资源大多集中在城市,疫苗冷链运输设备不足,因此低收入国家经济欠发达地区的人群很难有机会接种疫苗。此外,这也可能和疫苗犹豫有关。研究发现,收入是影响新冠疫苗接受度的因素之一,而低收入国家存在明显的疫苗犹豫现象[25],疫苗犹豫可发展为延迟乃至拒绝接种疫苗。数据显示,尽管获得足够疫苗,很多低收入国家由于疫苗犹豫仅接种了一部分[26-27],同时间全球仍有9个低收入水平国家新冠疫苗接种率低于10%[28]。
因此,为解决疫苗接种率低的问题,在加强低收入国家卫生系统能力建设的同时亟需增设疫苗接种位点以方便偏远地区人群接种[20];为克服疫苗犹豫,应加强宣传力度,提高人群对疫苗的认识和了解。另外,可探索将新冠疫苗接种服务融入低收入国家较常见的传染病如结核、艾滋病的预防和治疗服务中[26]。
研究是根据COVAX的人口比例分配原则对其疫苗分发受益做出假设的。出于保护脆弱人群,COVAX将分配剂量设置为各国人口的20%,但由于各国的人口结构和疫情风险程度的不同,人口数量在反映一个国家对疫苗的真实需求和需求的急切程度上有一定局限[29]。例如已购买了大量疫苗的加拿大却仍然从COVAX获得疫苗[30]。死亡病例居全球第二的巴西却要排在疫情严重程度相对较弱的国家之后获得疫苗[31]。Herzog等提出三阶段的“公平优先模型”[32]。第一阶段以降低标准预期寿命损失年数为目标分配疫苗;第二阶段在此基础上加上国民生产总值的提高和绝对贫困的降低两个目标;第三阶段优先为病毒传染率最高的国家分发疫苗以控制社区传播。该模型以降低疫情造成的健康和经济损失为原则,是对人口比例分配原则的优化,但受制于数据可获得性,研究未对此进行深入讨论。另外,研究主要考虑从COVAX获得的疫苗,尚未纳入各国从其他渠道获得的疫苗,因此只能分析“COVAX的疫苗分发在不同收入国家间的公平性”而不能分析“COVAX对全球新冠疫苗公平的影响”,未来的研究可以纳入更多来源的疫苗数据,对此作进一步讨论。

