儿童体质指数与便秘发病风险相关性的Meta分析
廖 琴,郑雨萍,高 静
1.四川大学华西第二医院/四川大学华西护理学院,四川 610041;2.出生缺陷与相关妇儿疾病教育部重点实验室;3.成都中医药大学护理学院
便秘是以持续性排便困难或排便不尽感和(或)排便次数减少为特征的疾病。儿童便秘通常是由于肠道功能障碍引起的[1]。随着现代社会物质生活条件、饮食结构和起居作息规律等改变,儿童便秘逐渐成为儿科门诊的常见就诊原因之一。Koppen等[2]系统评价结果显示,全球儿童便秘患病率为0.5%~32.2%,约25%的儿童便秘症状会持续到成年,对儿童及照顾者的身心健康和生活质量均会造成不良影响,给家庭带来精神负担和经济负担[3]。因此,早期进行便秘危险因素评估并采取有效干预措施,对便秘的整体防治具有重要的现实意义。目前,儿童超重和肥胖也是全球儿科医生面临的具有挑战性的问题,其患病率呈逐年上升趋势。在欧洲发达国家,1999—2016年,儿童超重从20.6%上升到21.3%,肥胖从4.4%上升到5.7%[4]。虽然发展中国家的超重和肥胖率相对较低,但在1991—2015年,儿童超重从5.0%上升到11.7%,肥胖从1.7%上升到6.8%[5]。Bendor等[6]研究显示,儿童超重和肥胖是多种慢性疾病的危险因素,与成年后发生糖尿病、高脂血症、高血压和社会心理问题等密切相关。近年来,儿童体质指数(body mass index,BMI)与便秘发生风险的关系已成为众多学者关注的热点。多项研究报道,超重/肥胖可能是儿童发生便秘的重要危险因素[7-9]。目前,有关儿童BMI与便秘发生风险关系的结论并不一致。Yuwanita等[7]研究结果显示,儿童肥胖与便秘的发生相关。Shah等[8]研究结果显示,超重儿童便秘的发生率较正常者高。而Koppen等[9]研究没有发现儿童便秘和超重/肥胖之间的联系。可见,目前研究对BMI是不是儿童便秘的危险因素尚存在争议。鉴于此,本研究严格按照Cochrane系统评价方法,收集现有国内外BMI与儿童便秘发病关系的队列研究、病例-对照研究及横断面研究进行Meta分析,旨在探讨儿童BMI与便秘发生风险的关系,以期为临床医护人员有效筛查、识别便秘高危人群提供证据支持,也为儿童便秘的病因及预防提供科学依据。
1 资料与方法
1.1 文献纳入与排除标准
1.1.1 纳入标准
1)研究类型:国内外已发表的关于儿童BMI与便秘发病关系的队列研究、病例-对照研究及横断面研究;2)研究对象:儿童和青少年(年龄≤20岁),便秘诊断明确[10],病例组与对照组病例来源不限;3)暴露因素:超重/肥胖;4)结局指标:BMI与便秘的相关性;5)结果数据:文献中提供完整的数据计算比值比(odds ration,OR)及95%置信区间(confidence interval,CI)。
1.1.2 排除标准
1)非中文、英文文献;2)重复发表的文献,保留相关数据最全面、样本量最大、质量最高的1篇;3)会议摘要文献、综述、动物实验、病例报道等;4)数据不完整或无法提取数据的文献;5)无法获取全文。
1.2 文献检索
计算机检索EMbase、PubMed、the Cochrane Library、Web of Science、万方(WanFang Database)、中国生物医学文献数据库(CBM)、中国知网(CNKI)和维普数据库(VIP),检索时限为从建库至2023年3月1日。此外,追溯纳入研究的参考文献,以补充获取相关文献。中英文均采用主题词与自由词相结合的方式,利用布尔逻辑算符、截词符等将检索词进行组配,并根据各数据库检索特点进行调整,以达到全面检索的目的。英文数据库以PubMed为例,检索策略为:("constipation"[MeSH]/"constipation"[Ti]/"dyschezia"[Ti]/"colonic inertia"[Ti]/"gastrointestinal dysfunction"[Ti]/"abdominal distension"[Ti]/"abnormal bowel movement"[Ti]/"difficulty in defecation"[Ti])AND("body mass index"[MeSH]/"obesity"[MeSH]/"overweight"[MeSH]/"body mass index"[Ti]/ "obesit*"[Ti]/"BMI"[Ti]/"overweight"[Ti]/"body size"[Ti]/"body weight" [Ti]/ "weight"[Ti]/"underweight"[Ti]/"quetelet* index"[Ti])。中文数据库以CNKI为例,检索策略为:(TI=“便秘”+“大便干燥”+“胃肠功能障碍”+“腹胀”+“排便异常”+“排便困难”+“大便不通”+“脾胃病”) AND (SU%=“体重指数” + “体质指数”+ “身体质量指数”+ “BMI”+ “肥胖”+ “超重”+ “体重 ”+“体重不足”)。
1.3 文献筛选与资料提取
由两名研究者根据纳入标准和排除标准独立进行文献筛选和资料提取,并进行交叉核对,如遇分歧,则通过协商解决,若仍无法达成一致,则由第3名研究者仲裁决定,缺乏的资料尽量通过邮件与原作者进行联系,予以补充。文献筛选方法:排除重复文献后,首先阅读题目和摘要,排除明显不相关文献后,进一步阅读全文进行筛选,以确定是否纳入研究。资料提取内容包括:1)纳入研究的基本信息,如研究题目、第一作者、研究类型、发表时间、国家地区、资料收集时间;2)研究对象的基线特征,如样本量、暴露组(例)/非暴露组(例)、年龄(岁)、性别(男/女);3)研究设计类型及质量评价的关键要素;4)所关注的结局指标和结果测量数据。
1.4 文献质量评价
病例-对照研究采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)[11]评价,该量表由3个维度、9个条目组成,总分为0~9分。0~4分为低质量研究,4~6分为中等质量研究,≥7分为高质量研究[10]。横断面研究选择美国卫生保健质量和研究机构(Agency for Healthcare Research and Quality,AHRQ)[12]推荐的质量评价标准进行评价,包括11个条目,每个条目包含“是”“否”“不清楚”3个选项,回答“是”计1分,回答“否”或“不清楚”计0分;0~3分为低质量研究,4~7分为中等质量研究,8~11分高质量研究。在质量评价过程中,由2名研究者独立进行评价,若遇争议,请第3名研究者进行仲裁解决。
1.5 统计学方法
采用Stata 17.0软件进行Meta分析,以OR为效应指标,计算合并效应量OR值及95%CI。对所得的OR值进行异质性检验,当P>0.1且I2≤50%时,表明各研究间具有同质性,选用固定效应模型进行Meta分析。采用漏斗图观察文献潜在的发表偏倚,漏斗图对称则说明研究存在发表偏倚的可能性较小。同时,采用Begg秩相关法和Egger回归结果检验其对称性,以进一步识别发表偏倚。以P<0.05为差异有统计学意义。
2 结果
2.1 文献检索及筛选结果(见图1)
2.2 纳入文献研究的基本特征及质量评价
共纳入10篇[7,13-21]文献,其中4篇[13-15,17]为病例-对照研究,6篇[7,16,18-21]为横断面研究,样本量150~1 649例,共5796例,发表时间从2005—2023年,研究地点分布广泛且均为国外文献。纳入研究经质量评价后,病例-对照研究得分为7~8分,横断面研究得分为5~9分,纳入文献研究质量为中等及以上,见表1~表3。
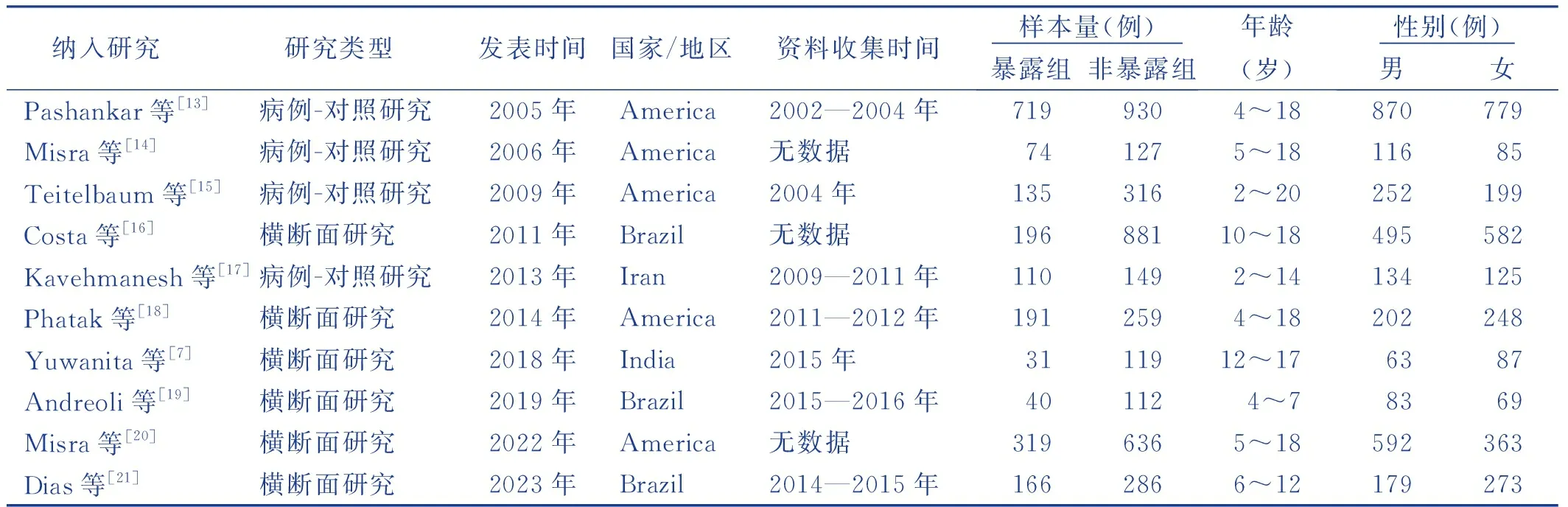
表1 纳入研究的基本特征
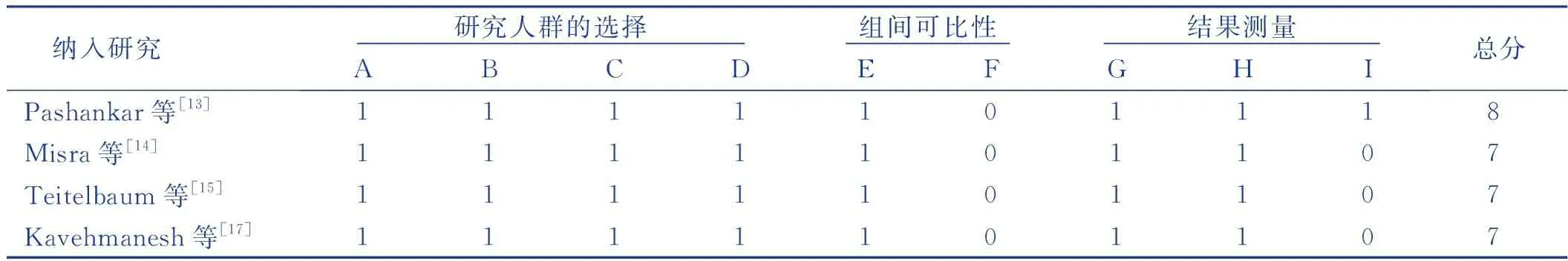
表2 纳入病例-对照研究的NOS评分 单位:分
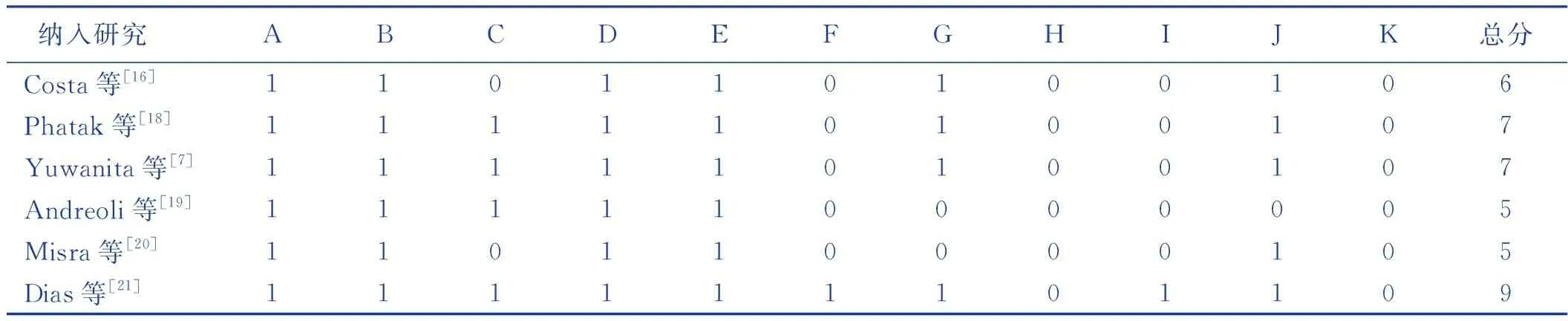
表3 纳入横断面研究的AHRQ评分 单位:分
2.3 Meta分析结果
2.3.1 儿童超重与便秘发生风险的关系
7篇[14-17,19-21]研究报道了儿童超重与便秘发生风险的关系,其中3篇[14-15,17]为病例-对照研究,4篇[16,19-21]为横断面研究,各项研究间具有同质性(P=0.444,I2=0.0%),故采用固定效应模型进行Meta分析。OR值合并结果显示:儿童超重会增加便秘的发生风险[OR=1.54,95%CI(1.25,1.90)]。见图2。
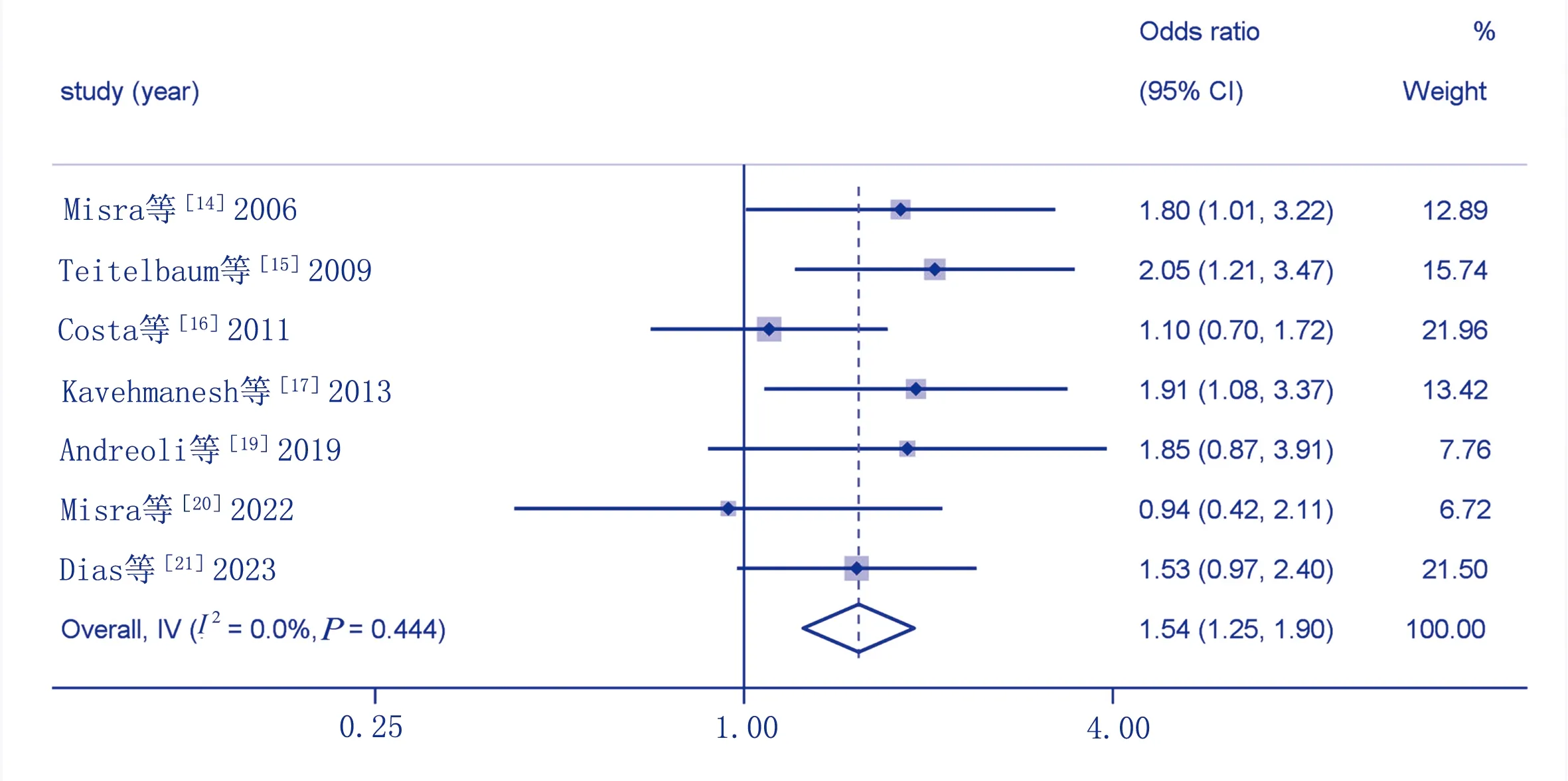
图2 儿童超重与便秘发生风险关系的Meta分析森林图
2.3.2 儿童超重/肥胖与便秘发生风险的关系
10篇[7,13-21]研究报道了儿童超重/肥胖与便秘发生风险的关系,其中4篇[13-15,17]为病例-对照研究,6篇[7,16,18-21]为横断面研究,各项研究间具有同质性(P=0.054,I2=46.0%),故采用固定效应模型进行Meta分析。OR值合并结果显示:超重/肥胖会增加儿童便秘的发生风险[OR=1.90,95%CI(1.64,2.20)]。见图3。
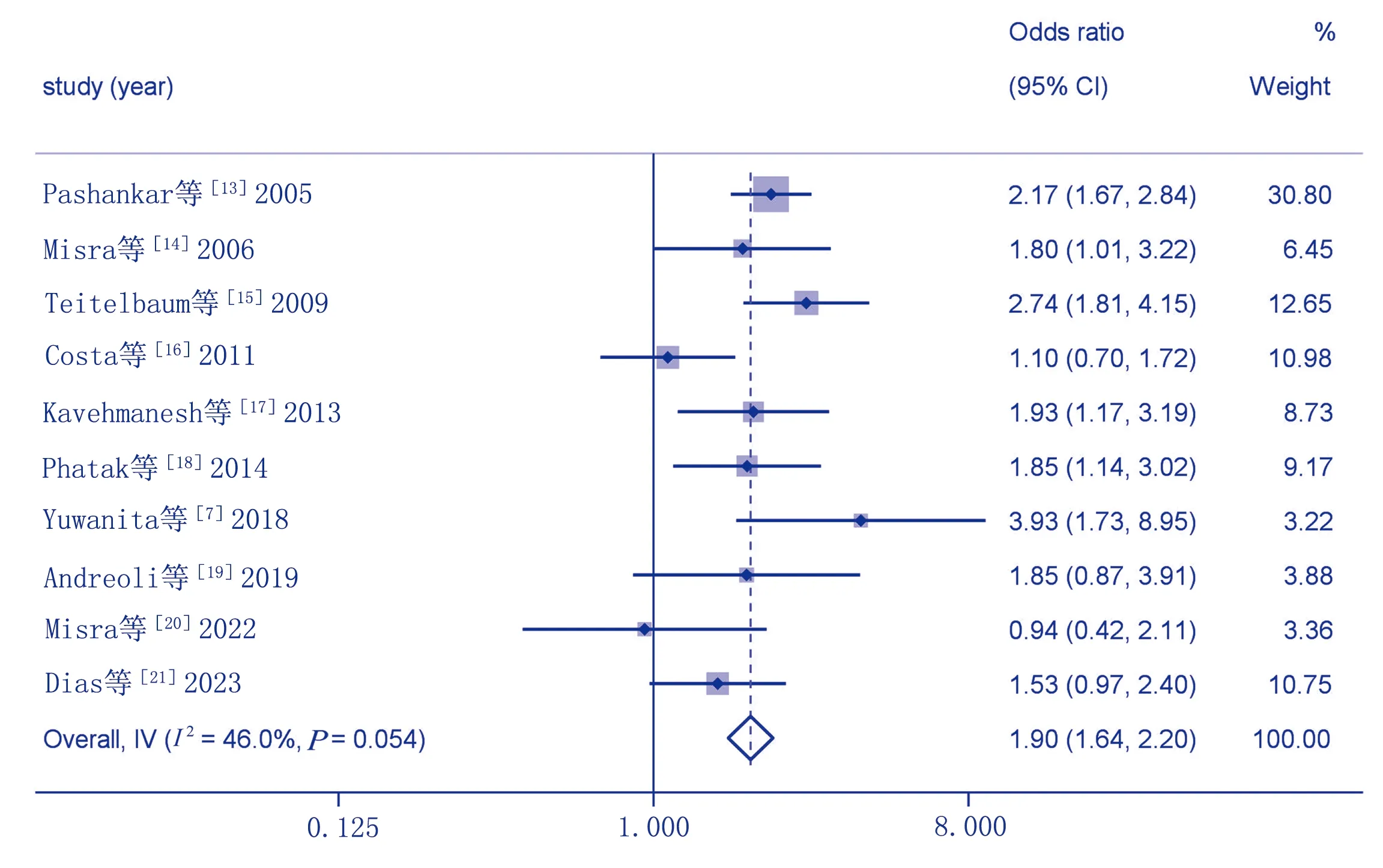
图3 儿童超重/肥胖与便秘发生风险关系的Meta分析森林图
2.3.3 儿童肥胖与便秘发生风险的关系
4篇[7,13,15,17]研究报道了儿童肥胖与便秘发生风险的关系,其中3篇[13,15,17]为病例-对照研究,1篇[7]为横断面研究,各项研究间具有同质性(P=0.197,I2=35.8%),故采用固定效应模型进行Meta分析。OR值合并结果显示:肥胖会增加儿童便秘的发生风险[OR=2.45,95%CI(1.96,3.05)]。
2.4 发表偏倚评估
本研究共纳入10篇[7,13-21]文献,以效应量OR值的log值作为X轴,以效应量OR值的log值的标准误作为Y轴,利用Stata 17.0进行发表偏倚分析。1)漏斗图结果显示:儿童超重/肥胖与便秘发生风险关系的漏斗图图形是不对称的,表明可能存在发表偏倚,见图4。2)由于肉眼观察漏斗图对称性缺乏有效评价标准,故采用Begg秩相关法和Egger线性回归法进行验证,结果均提示本研究不存在明显的发表偏倚(Z=0.00,P=1.000;t=-0.57,P=0.585),见图5、图6。
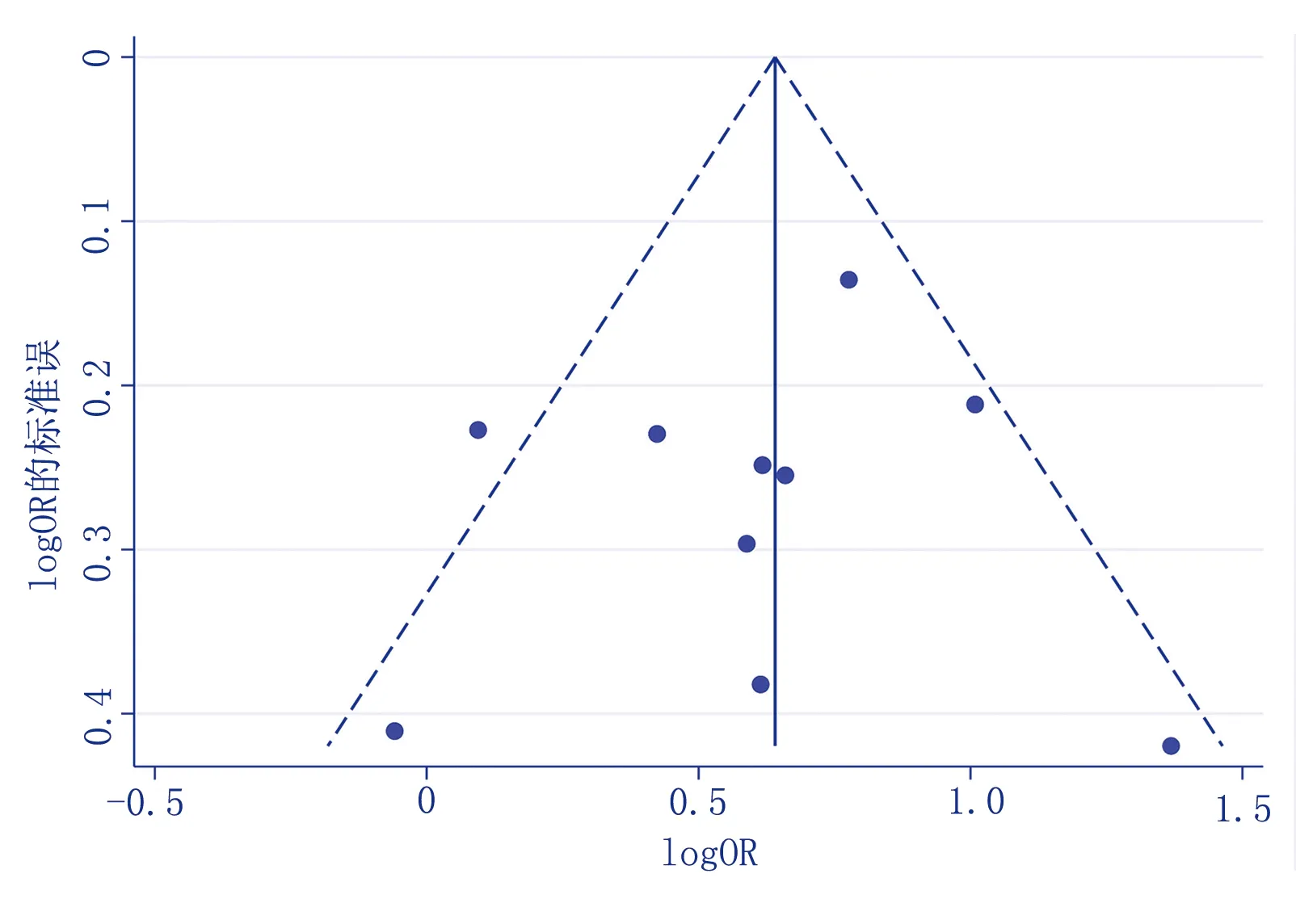
图4 儿童超重/肥胖与便秘发生风险关系的漏斗图
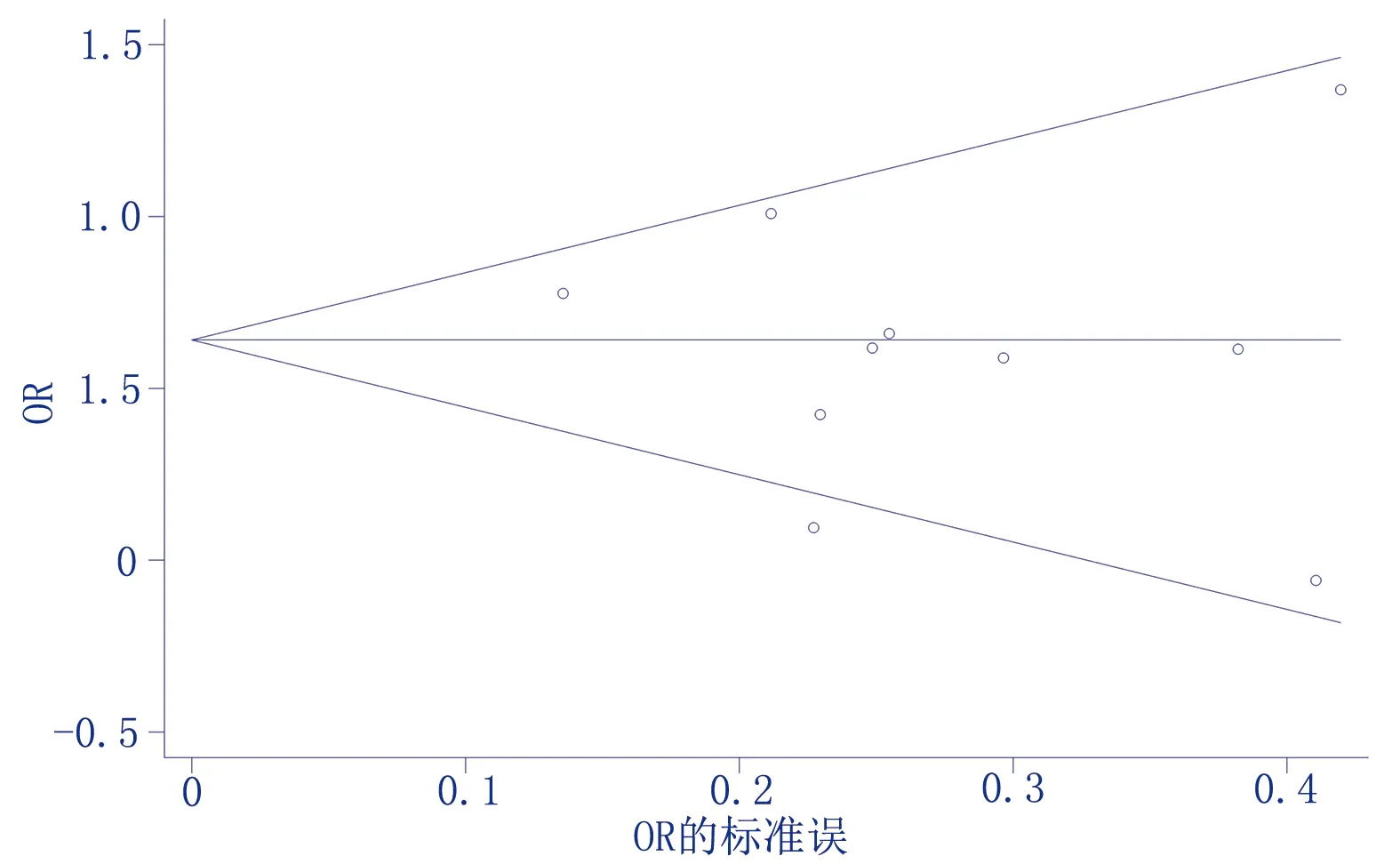
图5 儿童超重/肥胖与便秘发生风险关系的Begg′s图

图6 儿童超重/肥胖与便秘发生风险关系的Egger′s图
3 讨论
3.1 纳入文献的方法学分析
本研究纳入4篇病例-对照研究[13-15,17]、6篇横断面研究[7,16,18-21],样本量为150~1 649例,发表时间为2005—2023年。本Meta分析参考Stang等的病例-对照研究质量评价标准[11]和Zeng等的横断面研究质量评价标准[12],对纳入研究进行质量评价,结果显示,病例-对照研究得分为7~8分,横断面研究得分为5~9分,纳入研究质量为中等及以上,提示纳入文献质量良好。采用漏斗图、Begg秩相关法和Egger线性回归法对发表偏倚进行识别,未见明显发表偏倚。因此,本研究Meta分析结果具有较高的稳定性和可靠性。
3.2 超重/肥胖可能是儿童便秘的危险因素
现有研究显示,便秘的发生可能与遗传、肠道功能、生活习惯和精神心理等多种因素有关[1,22]。探究儿童便秘的危险因素并进行早期干预是便秘的研究热点。随着社会经济和生存环境的改变,高脂肪、高热量饮食摄入增加,超重和肥胖逐渐成为世界性的健康问题。既往多项研究报道显示,超重/肥胖是儿童便秘的危险因素之一,但目前研究结果并不完全一致[20]。本研究结果显示,与BMI正常的儿童相比,超重/肥胖儿童发生便秘的风险增加1.90倍,提示超重/肥胖可能是儿童发生便秘的危险因素。目前,儿童便秘与超重/肥胖之间关系的潜在机制尚未明确,遗传易感性、激素功能障碍、饮食行为、膳食纤维含量低、体育锻炼不足、肠道微生物群、心理因素和社会经济状况等因素可能在这两种疾病的病理生理学中发挥重要作用,并可能解释共同出现的原因[9,23]。Moayyedi[24]研究提出,肥胖人群患便秘的风险增加可能与其食物摄入量直接相关,食物摄入量过大导致胃迅速扩张,向小肠输送的食物量增加,导致渗透负荷增加,随后向结肠输送更多的粪便,大便稠度增加,从而导致便秘。脂肪因子的直接内分泌作用也可能会影响胃肠道的运动。Rajindrajith等[25]也报道了肥胖儿童的胃排空迅速、肠道或结肠转运时间减少和分泌反应改变,可以部分解释与便秘之间的关联。此外,超重/肥胖儿童多数伴随不健康的饮食习惯和生活方式,高脂肪食物摄入过多、高纤维食物摄入过少、缺乏运动锻炼等对便秘的发生均具有一定的促进作用。Pourhoseingholi等[26]研究也已证实,超重/肥胖人群发生便秘的原因可能与暴饮暴食等饮食模式紊乱、摄入较少的纤维素或缺乏运动有关。可见,超重/肥胖可能通过多种机制增加儿童便秘的发生风险。但本研究与Eslick[27]关于肥胖与成年人便秘发生风险无关的系统评价结果不一致。究其原因,可能与文献纳入的研究对象年龄、研究设计类型及BMI分组依据不一致等因素有关。
3.3 本研究的局限性与展望
1)本研究纳入的10项研究均为英文文献,可能存在因其他语种的相关文献未纳入,导致语言偏倚。2)Meta分析属于二次研究,受限于原始研究的固有缺陷,纳入文献研究类型为病例-对照研究和横断面研究,受研究设计的限制,混杂因素较多,且样本量总体偏小,可能存在选择、实施等偏倚风险。3)分析过程中未考虑潜在的混杂因素对结果的影响,未来的研究中应纳入广泛的混杂因素综合评估效应。目前,关于儿童超重/肥胖与便秘发生风险关系的研究大多在国外进行,由于我国儿童和国外儿童便秘之间的病理生理因素可能不同,不同地区的饮食、文化和社会经济水平也不尽相同,故在我国开展此类研究至关重要,以评估国外研究结果是否适用于我国儿科人群,从而为我国儿童便秘的预防和管理提供指导依据。因此,尚需审慎对待本研究结果。建议今后进一步开展大样本、多中心、高质量的前瞻性队列研究,选择更具代表性的病例,控制研究过程中的混杂因素,增加随访时间,控制失访等,进一步探讨不同BMI分类与儿童便秘发生风险的关系。
4 小结
儿童BMI与便秘的发生呈正相关,提示临床医务人员应重视BMI对便秘的影响,增强预警意识,早期识别高危人群,加强预防及管理。因超重和肥胖可预防,故提倡健康的生活方式、保持正常体重是降低儿童便秘发病风险的重要举措。由于本研究受纳入研究数量、研究设计及样本量等因素的影响,结论尚需大样本、多中心、长期随访的高质量前瞻性队列研究予以验证。未来需进一步分析超重/肥胖影响儿童便秘发病的具体机制,为阐明便秘的发病机制提供更翔实的理论依据。特别是目前国内研究欠缺,国外儿童的BMI与国内存在一定的区别,因此国外的研究结果是否适合国内参考还有待商榷。

