16G 中心静脉导管留置胸腔闭式引流体液的效果观察
颜环菊
胸、腹腔积液是恶性肿瘤常见的并发症, 常表现为气喘、呼吸困难、胸痛, 需要及时行胸腔穿刺抽液,改善呼吸功能[1]。传统粗管管径较大, 术后切口愈合速度较慢, 且置管容易发生移位、脱出、漏液、疼痛等影响患者舒适度的情况, 严重者出现并发症, 甚至威胁患者生命安全。鉴于此, 对其用16G 中心静脉导管干预, 可减轻患者的痛苦, 降低患者感染几率, 减少临床治疗费用, 提高临床工作效率, 且操作简单、安全、创伤小[2], 可进一步促进胸液排净[3]。中心静脉导管的优点在于直径小、材料柔软, 且管壁弹性好, 内壁光滑, 特别是其独特的导丝头端弯曲设计可大大降低胸腔脏器损伤的几率[4]。本次研究对本院部分患者应用16G 中心静脉导管留置胸腔闭式引流干预, 效果显著,报告如下。
1 资料与方法
1. 1 一般资料 选取2019 年7 月~2021 年5 月本院收治的111 例内外科胸腔积液患者, 按照留置引流管的不同分为实验组(56 例)和对照组(55 例)。实验组中, 男26 例, 女30 例;年龄68~93 岁,平均年龄(73.76±6.42)岁;多种疾病合并病程1~8 年,平均多种疾病合并病程(5.65±1.56)年。对照组中,男30 例, 女25 例;年龄63~88 岁, 平均年龄(71.80±6.41)岁;多种疾病合并病程1~9 年, 平均多种疾病合并病程(5.70±1.57)年。两组一般资料比较, 差异均无统计学意义(P>0.05), 具有可比性。见表1。纳入标准:①有胸闷气短症状或CT 或B 超提示大量胸腔积液,氧饱和度<95%;②胸水宽度占总空度的30%~95%;③无留置引流管禁忌证;④患者签署知情同意书。排除标准:①合并机体重要脏器严重不足;②凝血功能障碍患者;③对治疗缺乏良好耐受;④生命体征不平稳。
表1 两组患者一般资料比较(n, ±s)

表1 两组患者一般资料比较(n, ±s)
注:两组比较, P>0.05
组别例数性别平均年龄(岁)平均多种疾病合并病程(年)男女实验组56263073.76±6.425.65±1.56对照组55302571.80±6.415.70±1.57 χ2/t0.7311.6090.168 P 0.3920.1100.867
1. 2 方法 术前, 对患者进行健康教育指导, 由于大多胸腔积液患者基础病多且病史较长, 且对胸腔穿刺留置手术相关知识不了解, 极易因留置管的粗细、伤口大小影响拔管术后愈合时间等产生焦虑心理。因此,术前告知患者留置引流管的相关知识, 可缓解患者焦虑心理, 增加心理安全感。同时常规行血常规、肝肾功能检查, 密切监测心肺功能情况。术中, 对照组采用传统粗管干预, 实验组采用16G 中心静脉导管留置胸腔行闭式引流。床旁彩超检查定位后, 以定位点为穿刺点做好标记, 患者取半卧位/坐位, 常规消毒3 遍,消毒范围>15 cm, 戴无菌手套, 铺无菌单, 2%利多卡因逐层浸润麻醉至胸腔, 将穿刺针置入胸腔, 当感觉到有落空感时表示穿刺针突破胸膜进入胸膜腔, 取长导丝置入并将穿刺针抽出后用扩张器扩张皮肤, 然后沿导丝置入中心静脉导管, 退出导丝, 固定引流管, 连接引流袋, 无菌敷料固定, 以免导管脱落。观察患者有无胸闷气短、心慌等异常反应, 若有应立即停止操作并及时处理。术后妥善固定引流管, 引流管保持通畅, 注意患者引流管口周围情况, 严格做好24 h 引流量及引流管拔除时间的记录, 如发生渗液需及时更换, 严格遵守无菌操作, 避免切口感染。拔管指征:引流量明显减少且颜色变淡, 引流量<50 ml/24 h 即可拔除引流管[5]。拔管后观察患者有无心慌、气短、渗血渗液等。
1. 3 观察指标 比较两组患者导管移位(脱出)、漏液、疼痛、拔管后切口需要缝合、并发症(切口感染、肺部感染及气胸)发生情况以及切口愈合时间。
1. 4 统计学方法 采用SPSS23.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2. 1 两组患者导管移位(脱出)、漏液、疼痛发生情况比较 实验组患者导管移位(脱出)、漏液、疼痛发生率分别为1.79%、1.79%、3.57%, 均低于对照组的18.18%、21.82%、32.73%, 差异具有统计学意义(P<0.05)。见表2。
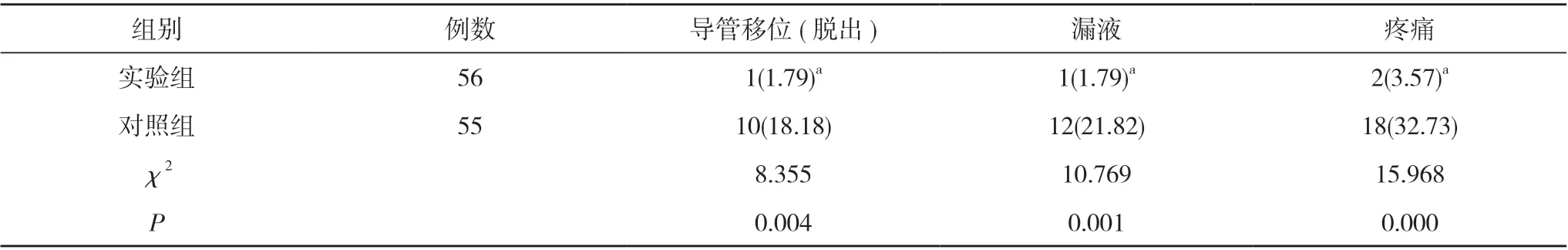
表2 两组患者导管移位(脱出)、漏液、疼痛发生情况比较[n(%)]
2. 2 两组患者拔管后切口需要缝合发生情况和切口愈合时间比较 实验组患者拔管后切口需要缝合结扎发生率0 低于对照组的90.91%, 切口愈合时间(7.00±2.19)d 短于对照组的(13.00±3.25)d, 差异具有统计学意义(P<0.05)。见表3。
表3 两组患者拔管后切口需要缝合发生情况和切口愈合时间比较[n(%), ±s]

表3 两组患者拔管后切口需要缝合发生情况和切口愈合时间比较[n(%), ±s]
注:与对照组比较, aP<0.05
组别例数 切口需要缝合结扎切口愈合时间(d)实验组560a 7.00±2.19a对照组5550(90.91)13.00±3.25 χ2/t92.638-11.425 P 0.0000.000
2. 3 两组患者并发症发生情况比较 实验组患者并发症发生率1.79%低于对照组的25.45%, 差异具有统计学意义(P<0.05)。见表4。

表4 两组患者并发症发生情况比较(n, %)
3 讨论
胸腔积液在临床上较为常见, 若胸水宽度占总空度的30%~95%会使纵隔脏器受到压迫、胸廓扩张能力减弱、气管移位、心肺功能发生障碍, 引起患者肺扩张受限, 严重者会影响患者呼吸和心泵功能, 进而危及生命[6], 因此, 留置引流胸腹水非常有必要, 以往传统粗管不仅置管时间长, 切口较大, 拔管后需缝合, 愈合后遗留瘢痕影响美观, 且术后会有不同程度的疼痛,患者身心都需要承受较重的负担, 接受度不高[7]。
本研究结果显示, 实验组导管移位(脱出)、漏液、疼痛发生率分别为1.79%、1.79%、3.57%, 均低于对照组的18.18%、21.82%、32.73%, 差异具有统计学意义(P<0.05)。也有研究显示, 术后小引流管切口疼痛程度明显低于大引流管[8], 亦佐证了上述观点。从本研究表2 结果可知, 实验组拔管后切口需要缝合结扎发生率0 低于对照组的90.91%, 切口愈合时间(7.00±2.19)d 短于对照组的(13.00±3.25)d, 差异具有统计学意义(P<0.05)。实验组患者术后舒适感好, 创伤小、易固定[9], 增加患者心理安全感。在临床实践中, 传统粗管质地比较硬, 随着呼吸会慢慢发生外移, 脱管的风险较高[10]。从本研究结果可知, 实验组并发症发生率1.79%低于对照组的25.45%, 差异具有统计学意义(P<0.05)。16G 中心静脉导管留置胸腔闭式引流体液在减少并发症上更具优势[11]。16G 中心静脉导管作为留置引流胸腹水引流管具有可行性, 导管固定简便、稳定, 不容易发生脱落, 管径较细, 可以提高置管的成功率, 长时间带管不会对患者日常生活造成影响, 在促进术后康复方面优于常规传统粗管, 且安全、简便、损伤小, 能减少患者感染的几率, 减轻穿刺给患者带来的痛苦, 拔管后恢复快, 缩短患者住院时间, 减轻患者经济负担, 患者满意度提高, 且患者的疼痛和心理压力也会降低[12-14]。
综上所述, 对内外科胸腔积液患者采用16G 中心静脉导管留置干预, 可有效降低患者伤口疼痛、导管移位(脱出)、漏液等情况发生, 还可以缩短切口的愈合时间, 降低并发症发生率, 值得推广应用。

