化脓性肩关节炎一例报告
赵少川 刘天鹏 芮琛 赵怡凡 陈明光 杨锋
化脓性关节炎主要发生在下肢的大关节,而肩关节发生率仅占 5%~12%[1],在临床上样本量较少,其诊疗模式仍在探索中。我院经治 1 例,临床疗效满意,报道如下。
临床资料
患者,男,70 岁。以右肩疼痛、活动受限 2 年,加重伴红肿 1 个月,于 2022 年 5 月 20 日入我院。患者于2 年前无明显诱因出现右肩关节疼痛,活动稍受限,无发热、恶心、呕吐等症,在当地民间诊所间断行针刺、拔罐放血、关节腔穿刺注射等治疗,期间右肩部症状偶有反复,1 个月前患者右肩部因针刺、拔罐后出现疼痛加重、肿胀、低热等症状,同时伴随关节活动受限加重,至咸阳市某医院就诊,查右肩关节 MRI (图1) 提示:(1) 右冈上肌肌腱损伤,肩锁关节退变,肩锁韧带损伤;(2) 右肩关节腔、肩峰下 -三角肌下滑囊、喙突下滑囊及肱二头肌长头肌腱腱鞘积液,以肩峰下 -三角肌滑囊、喙突下滑囊积液较多,关节周围软组织明显肿胀;(3) 右肩关节滑囊增厚并滑膜结节形成。
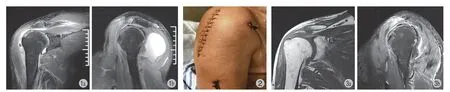
图1 入院右肩关节 MRI,可见右侧肩峰下 -三角肌滑囊、喙突下滑囊积液明显并伴有关节周围软组织肿胀图2 术后第 1 天换药时伤口及引流管情况图3 右肩关节肩峰下 -三角肌滑囊、喙突下滑囊及肱二头肌长头肌肌腱处积液较入院时明显减少Fig.1 MRI of the right shoulder joint at admission showed obvious effusion in right subacromial-deltoid bursa and subcoracoid bursa with periarticular soft tissue swellingFig.2 Wound and drainage tube at dressing change on the first postoperative dayFig.3 The fluid accumulation in the subacromial-deltoid bursa,subcoracoid bursa and long head of biceps brachii tendon of the right shoulder joint was significantly reduced compared with that at admission
血常规提示:白细胞 9.68×109/ L、中性粒细胞75.5% 增高、C 反应蛋白 >10 mg/ L。肩关节穿刺液细菌培养提示:金黄色葡萄球菌、诊断为右肩化脓性关节炎,因治疗效果欠佳,来我院就诊,门诊以右肩化脓性关节炎收入院。患者患病以来右肩部疼痛、肿胀伴全身低热及肩关节活动受限,局部皮温略高,无破溃溢脓,无胸闷、气短,无头痛、头晕、心悸等症,饮食及睡眠较差,大小便正常。
体格检查:体温 37.2 ℃、脉搏 86 次/ min、呼吸20 次/ min、血压 101/ 77 mm Hg (1 mm Hg=0.133 kPa),一般情况可,心、肺、腹 (-);专科查体:脊柱生理曲度变直,无压痛及叩击痛;右肩关节肿胀明显,皮色暗红,无破溃及溢脓等现象,局部皮温较高;右肩关节周围广泛性压痛 (+),可触及少量波动感,纵向叩击痛 (+),余未查及明显异常。
入院后完善相关检查。入院当日下午,在臂丛麻醉下行“右肩化脓性关节炎切开清创灌洗术、关节清理术、关节腔置管持续冲洗术”,具体过程如下:患者入室后取仰卧位,臂丛麻醉后常规消毒、铺巾。因患者右肩 MRI 提示脓腔较大,脓液主要集中在肩峰下 -三角肌滑囊、喙突下滑囊,故取右肩三角肌外侧纵行切口长约 10 cm,切开皮肤及皮下组织,经腋神经上缘钝性分离深筋膜,可见关节腔内大量暗红色脓性血液,用 20 ml 注射器吸引部分脓血后送细菌培养。沿三角肌内外侧探查,可见肩前至喙突下、肩后至肩胛冈区、肩前至肱骨中段广泛空腔;用高压脉冲枪冲洗 (生理盐水约 15 L) 关节内,清除关节腔陈旧性凝血块、炎性肉芽组织,留置关节腔冲洗管及引流管。再次用大量生理盐水冲洗,严密止血后,清点器械、纱巾无误,逐层缝合深浅筋膜、皮肤,加压包扎伤口。术程顺利,术后安返病房,取术中抽吸脓液送一般细菌培养+药敏。药敏结果显示:患者青霉素耐药,本咗西林、庆大霉素、环丙沙星、克林霉素等 14 种抗生素均敏感,故术后予低浓度硫酸庆大霉素 (16 万单位硫酸庆大霉素+500 ml氯化钠注射液,缓慢冲洗,6 滴/ min,1 日 3 次) 通过关节腔内留置冲洗引流管灌洗关节腔,结合克林霉素磷酸酯(0.6 g,静脉滴注,1 日 2 次) 继续抗感染治疗。
2022 年 5 月 21 日,患者一般情况可,体温 36.8 ℃,查体见患者右肩部术后伤口敷料包扎固定在位 (图2),负压引流装置中引出约 40 ml 血性液体;换药见手术伤口缝线对合良好,引流管固定在位无松动,予常规消毒后更换清洁敷料固定。治疗上对术后伤口每日清洁消毒换药,继续予低浓度硫酸庆大霉素 (16 万单位硫酸庆大霉素 +500 ml 氯化钠注射液,缓慢冲洗,6 滴/ min,1 日 3 次)灌洗引流,结合克林霉素磷酸酯 (0.6 g,静脉输液,1 日2 次) 抗感染治疗,并予患者口服中药汤剂五味消毒饮合托里透脓散加减 (野菊花 15 g,金银花 12 g,紫花地丁12 g,蒲公英 15 g,皂刺 30 g,连翘 15 g,黄芪 30 g,当归 15 g,阿胶 10 g,党参 20 g,炒白术 12 g,土茯苓20 g,升麻 12 g,炒白芍 15 g,熟地黄 15 g,甘草 10 g,白芷 15 g,每日 1 剂,早晚分服)。
2022 年 5 月 23 日,术后首次行右肩关节穿刺,取部分关节液送细菌培养,结果提示:无菌生长。
2022 年 6 月 1 日,换药时见右肩部肿胀较入院时明显消退,复查右肩 MRI (图3) 提示:右侧肩锁关节骨髓水肿,右侧肩关节腔,肩峰下 -三角肌滑囊、喙突下滑囊及肱二头肌长头肌肌腱周围少量积液,关节周围软组织肿胀,局部积液,经与入院时 MRI 对比右肩部积液已明显减少。
2022 年 6 月 7 日,经近 18 天关节腔术后低浓度硫酸庆大霉素 (16 万单位硫酸庆大霉素+500 ml 氯化钠注射液,缓慢冲洗,6 滴/ min,1 日 3 次) 冲洗及克林霉素磷酸酯 (0.6 g,静脉输液,1 日 2 次) 静脉点滴,引流袋中冲洗液颜色明亮无明显浑浊,复查血常规:白细胞 7.75×109/ L、中性粒细胞 70.7%、C 反应蛋白 <10.0 mg/ L。结合先前关节穿刺液培养结果提示无细菌生长,遂拔除引流管,停用硫酸庆大霉素及克林霉素。继续口服中药汤剂五味消毒饮合托里透脓散加减 (野菊花 15 g,金银花12 g,紫花地丁 12 g,蒲公英 15 g,皂刺 30 g,连翘 15 g,黄芪 30 g,当归 15 g,阿胶 10 g,党参 20 g,炒白术12 g,土茯苓 20 g,升麻 12 g,炒白芍 15 g,熟地黄 15 g,甘草 10 g,白芷 15 g,每日 1 剂,早晚分服),辅以右肩部磁热疗法并外敷本院中成药制剂金黄膏促进肿胀及炎症吸收 (图4)。
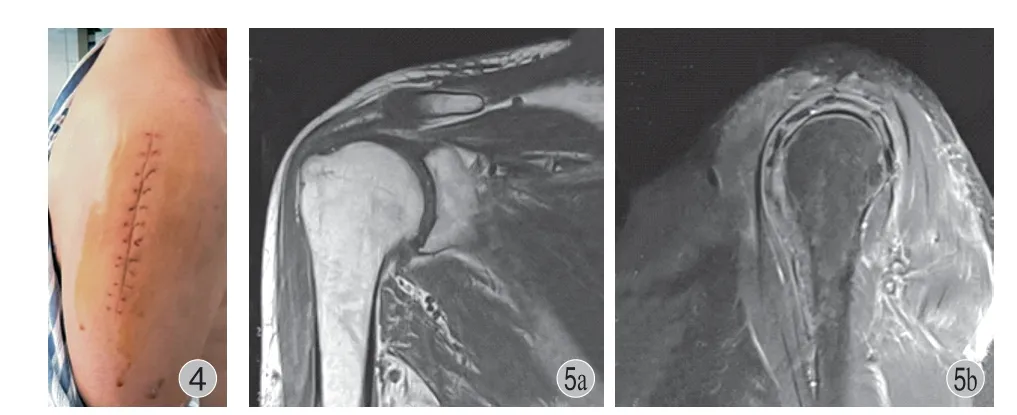
图4 引流管拔除后伤口愈合良好,肩关节无明显肿胀图5 出院后 2 周 (术后 45 天) 复查可见右肩关节内积液及右肱骨上端骨髓水肿病灶较术后住院期间 2 次复查明显减轻Fig.4 The wound healed well after drainage tube removal,and there was no obvious swelling of shoulder jointFig.5 Reexamination 2 weeks after discharge (45 days after operation) showed that the right shoulder intra-articular effusion and right upper humerus bone marrow edema lesions were significantly reduced compared with the two reexaminations during postoperative hospitalization
2022 年 6 月 14 日,患者拔除留置引流管后 1 周,为进一步明确患者右肩部术后恢复情况及是否存在炎症复发,在超声引导下再次行右肩关节穿刺引流并行细菌培养,结果回报:经 5 天培养无细菌生长。
2022 年 6 月 21 日,再次复查右肩关节 MRI,提示:原喙突下滑囊及肱二头肌长头肌肌腱周围少量积液本次未见,关节周围软组织肿胀、局部积液,积液较前 (2022 年6 月 2 日) 略减少。结合穿刺液细菌培养及 MRI 复查显示患者目前恢复良好,予明日出院回家继续休养。出院前查体:右肩部无明显肿胀,局部皮色正常、皮温不高,肩关节周围压痛 (-),关节内未触及明显波动感;肩关节前屈10°、后伸 10°、外展 10°。嘱患者回家后每日行右臂伸直触墙向上爬行锻炼,循序渐进逐渐恢复肩关节活动度。
2022 年 7 月 5 日,出院后门诊复诊,行右肩部 MRI(图5) 提示:右肩关节周围软组织肿胀较前 (2022 年 6 月21 日) 减轻,积液较前减少,血常规提示:白细胞 5.75×109/ L、中性粒细胞 61.7%、C 反应蛋白 <10.0 mg/ L,各项炎性指标均为正常。
讨论
化脓性肩关节炎 (septic arthritis of the shoulder,SAS)发病年龄多在 60 岁以上,男女患病概率大致相等,其发病原因主要与自身免疫力低下、骨科疾病 (骨关节炎、风湿性关节炎等) 继发以及在有创治疗操作中无菌操作不规范等有关,常见于葡萄球菌与链球菌感染,发病特点主要是发热、疼痛、关节肿胀、C 反应蛋白 (CPR) 及血沉(ESR) 升高、关节引流液细菌培养阳性等[2-3]。
SAS 早期不易被发觉,因为肩关节周围被软组织及韧带大量覆盖,并且无法直接触诊[4]。故在早期,患者肩部疼痛、活动受限等症状常常会被误诊为普通肩关节软组织损伤,从而错过最佳治疗时期。待患者关节疼痛、肿胀、活动受限加重,并伴有局部发热或全身低热时已到达化脓性肩关节炎中后期,可能会对病灶周围的骨质及韧带组织造成破坏,此时已不得不采用手术治疗来缓解症状。
本例早期因肩关节疼痛伴活动受限,于当地民间诊所诊断为“冻结肩”,反复在诊所行针刺、拔罐放血及关节腔穿刺注射等治疗,但民间诊所的无菌环境等因素无法得到有效保障,患者长期反复治疗导致关节腔内出现细菌感染,逐渐发展为 SAS。入院时已有低热体征,肩关节疼痛并伴有活动严重受限,查体可见明显的肩关节肿胀,实验室检查提示白细胞、C 反应蛋白等炎性指标均明显高于正常值,关节液培养提示金黄色葡萄球菌感染,再结合 MRI影像中肩关节内大量积液及少量骨髓水肿,已经处于 SAS的中后期阶段,遂行手术治疗。
关节穿刺注射治疗常应用于 SAS 早期,但由于是闭合性治疗,对于无菌环境及无菌操作要求非常严格,一旦处理不当会导致关节内感染进一步加重。该病例提示临床工作者,对于关节疼痛的患者在诊治中行穿刺注射、放血等有创性操作时应在无菌环境下行严格的无菌操作,避免因操作问题而导致患者出现关节腔内感染,继而引发更严重的问题。而针对一些关节疼痛肿胀反复出现且治疗后效果不明显的患者,在排除骨质及周围软组织问题的情况下,应进一步关注患者体温并考虑行相关炎性指标的实验室检查,如条件允许可进一步抽取关节组织液送细菌培养,将关节腔内感染发生的风险控制在最小。
针对此类化脓性关节炎患者早期明确诊断后,应尽快确定进一步治疗方案避免延误病情。本例患者在入院当日下午就进行了右肩关节切开开放式引流冲洗术。
目前临床上手术治疗 SAS 的方法常用切开开放式引流冲洗术或肩关节镜下冲洗术。本例选择切开开放式引流冲洗术,术中仔细冲洗关节内,术后伤口缝合后通过负压引流装置用低浓度硫酸庆大霉素每日持续冲洗关节腔内并结合克林霉素磷酸酯静脉滴注,进一步控制关节内感染复发。
虽然近年来关节镜下冲洗以其操作简便、创伤小等特点已变得非常流行,但对于切开开放式冲洗和关节镜下冲洗治疗 SAS 的结局相关数据对比的样本量较少,两种手术结局数据的比较并无统计学意义[5-6]。就目前看来,关节镜下冲洗具有创伤小操作简便的优势,但因无法长时间持续引流冲洗,其术后复发率较高,再次手术的概率较大。而开放式切开清创冲洗涉及范围广、清创更加彻底,且术后可在伤口内放置负压冲洗引流装置持续用抗生素继续冲洗关节,通过大容量冲洗,持续引流,可以降低 SAS 复发的再手术率[7-8]。而笔者在今后临床研究手术治疗 SAS 的侧重点应注重切开开放式冲洗和关节镜下冲洗的多中心、大样本量的结局数据对比,进一步优化治疗方案。
现患者经过手术治疗,关节感染已得到控制,MRI 显示 (图1、4、5),患者右侧肱骨上段可见明显骨髓水肿,该现象为 SAS 的后遗症,在今后的康复过程中,仍需定期复查,避免在有菌环境下行有创操作或强行暴力活动关节继发其它损伤。

