多层螺旋CT联合血清糖类抗原125对腹膜后副神经节瘤的诊断价值
卢橙, 朱慧, 万柘君, 刘荣伟
副神经节瘤为一种起源于胚胎神经嵴细胞的肿瘤,发生在从颅底到盆腔任何存在副神经节的区域。副神经节是一组分布在交感神经系统和副交感神经系统周围的神经节细胞聚集体,其与自主神经系统的功能调节密切相关[1]。腹膜后副神经节瘤仅占所有腹膜后肿瘤的1%~3%,该病病因复杂、起病隐匿、临床表现缺乏典型性、影像学特征易与其他疾病混淆等,致使术前诊断困难,误诊率较高[2]。因此,寻求腹膜后副神经节瘤的有效诊断方法具有重要的临床意义。普通CT为一种断层扫描,若未配合好呼吸,很容易造成漏检[3]。腹膜后副神经节瘤及腹膜后副神经鞘瘤的临床表现均缺乏特异性,多因邻近脏器或肿块压迫出现压迫症状时就诊,目前尚缺乏对二者影像学表现的对照研究。近年来,随着影像学技术的快速发展,多层螺旋CT逐渐应用于临床,其为一种不间断的、永久性的、旋转性的容积扫描,能够通过一次曝光而同时获得多个层面的图像数据。有研究指出多层螺旋CT可用于诊断腹膜后副神经节瘤,但其单独使用的诊断价值受限[4-5]。血清肿瘤学标志物在腹膜后副神经节瘤诊断中具有重要价值,糖类抗原125(carbohydrate antigen 125,CA125)在胸膜间皮细胞、腹膜后副神经节瘤等中均可表达,健康人群血液循环中仅存在少量CA125,而腹膜后副神经节瘤患者血清CA125水平异常增高[6-7]。目前,国内尚缺乏有关多层螺旋CT联合血清CA125对腹膜后副神经节瘤诊断价值的研究报道。本研究回顾性分析72例腹膜后副神经节瘤患者的临床资料,研究多层螺旋CT指标联合血清CA125对腹膜后副神经节瘤的诊断价值,以期为腹膜后副神经节瘤的诊断提供依据。
1 资料与方法
1.1 一般资料
选择2016年1月至2022年5月海安市人民医院收治的腹膜后副神经节瘤患者72例为研究组,另选择我院同期收治的56例腹膜后副神经鞘瘤患者为对照组。纳入标准:①经组织病理学确诊,为单发病灶;②年龄≥18岁;③临床资料完整者。排除标准:①肝肾功能严重不全者;②处于妊娠期或哺乳期;③CT检查不耐受者;④合并其他类型恶性肿瘤者;⑤肿瘤远处转移者。两组患者性别、年龄和体质量指数等一般资料差异均无统计学意义(P>0.05,表1),具有可比性。本研究经我院医学伦理委员会批准(审批号:HKL2015046)。

表1 两组患者一般资料比较
1.2 研究方法
1.2.1 酶联免疫吸附试验(enzyme-linked immunosorbent assay, ELISA)检测血清CA125水平 抽取两组患者静脉血4~5 mL,以3 000 r/min离心15 min得到上清液,采用ELISA检测血清CA125水平,试剂盒购自南京赛泓瑞生物科技有限公司,严格按照试剂盒说明书进行操作。
1.2.2 多层螺旋CT检查 通过SOMATOM Definition Flash西门子双源CT机实施增强扫描与平扫。扫描范围为腹膜后副神经及其周围病变,扫描参数:管电流为220 mAs,管电压为120 kV,扫描厚度为0.8 cm,重建层厚为3 mm,螺距为1.015,视野为360 mm×280 mm。通过CT motion-XD 800高压注射器(德国欧利奇有限公司)将350 mg/mL碘佛醇(国药准字H20143027,江苏恒瑞医药有限公司)注入肘部静脉,流速为2.5~3.0 mL/s,注射碘佛醇后60 s、25 s,分别实施静脉期及动脉期扫描。
1.2.3 图像分析 将所有患者的CT图像上传至图像存储与传输系统(picture archivingand communications system,PACS),在未知病理结果的情况下,对图像进行分析。内容包括:①肿块大小、病灶形态、均匀度、囊变/坏死、出血、病灶大小、边界、有无钙化、囊变/坏死分布位置(周边)。②于病灶实质画感兴趣区(region of interest,ROI),测量并记录两组患者各期增强CT值,尽可能选择ROI面积大的位置测量CT值,并避免钙化、坏死组织及血管组织。测量病灶区4~6个ROI的CT值,计算其平均值,记录病变之间的平扫密度,并计算静脉期与动脉期强化率=[(增强密度-平扫密度)/平扫密度]×100%。
1.3 统计学方法
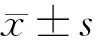
2 结果
2.1 血清CA125水平
研究组患者血清CA125水平高于对照组[(242.37±28.29)kU/Lvs.(205.71±22.18)kU/L],差异有统计学意义(t=7.974,P<0.001)。
2.2 多层螺旋CT影像学表现
研究组周边囊变/坏死比例高于对照组,差异有统计学意义(P<0.05);两组类圆形或圆形病灶、钙化、囊变/坏死、出血、边界清楚、均匀度为均匀的比例及病灶大小差异均无统计学意义(P>0.05),见表2。

表2 两组患者多层螺旋CT影像学表现特征比较
2.3 各期CT值与强化率
研究组平均CT值、动脉期CT值、静脉期CT值及动脉期强化率均高于对照组(P<0.05),两组静脉期强化率比较差异无统计学意义(P>0.05),见表3。
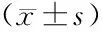
表3 两组患者各期CT值和强化率比较
2.4 多层螺旋CT联合血清CA125对腹膜后副神经节瘤的诊断价值
ROC曲线结果显示,平均CT值、动脉期CT值、静脉期CT值、动脉期强化率及血清CA125水平联合诊断腹膜后副神经节瘤的诊断效能均优于各指标单独诊断,见表4、图1。
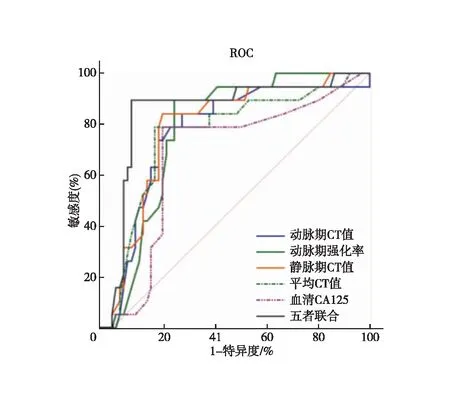
图1 CT值、强化率、血清CA125及联合指标诊断腹膜后副神经节瘤的ROC曲线

表4 多层螺旋CT联合血清CA125对腹膜后副神经节瘤的诊断效能分析
3 讨论
近年来,腹膜后副神经节瘤的发病率呈逐年上升的趋势,严重威胁患者的生命安全[8]。临床研究表明,腹膜后副神经节瘤好发于40~50岁人群,缺乏特异的临床表现,其首发症状通常为腹痛,少数患者能够触及肿块,普通CT诊断该病的敏感度较低[9]。研究指出,多层螺旋CT单独诊断腹膜后副神经节瘤的价值有限[4-5]。因此,寻求一种有效的方案用于辅助多层螺旋CT诊断腹膜后副神经节瘤具有重要的临床意义。
副神经节瘤主要由支持细胞和主细胞构成,支持细胞围绕在主细胞巢团周围,主细胞通常呈梁索状或巢团状排列,瘤体内存在大量的血窦[10]。研究指出,副神经节瘤内间质成分形态复发多变,可呈明显的硬化、黏液样、血管瘤样等[11]。副神经节瘤具有丰富的血供肿瘤与毛细血管网络,能够引起大量的囊变/坏死与瘤内出血[12]。本研究结果显示,腹膜后副神经节瘤中囊变/坏死的比例高达87.50%,与腹膜后副神经节瘤病理特征一致。既往研究指出,腹膜后副神经节瘤的囊变以周围缺血性坏死为主(46.67%)[13],与本研究结果相符。本研究结果显示:研究组平均CT值、动脉期CT值、静脉期CT值、动脉期强化率均高于对照组,提示腹膜后副神经节瘤患者病灶动脉期显著强化,可能与瘤体内存在大量的毛细血管网有关。另有研究指出,副神经节瘤通常表现为“速升缓降”型,静脉期强化减弱;然而少数患者表现为“渐升”型,动脉期强化达到峰值,分析其原因:副神经节瘤的血供来自于肾上腺的动脉和静脉的分支以及神经节周围微小的血管网,有些副神经节瘤在肿瘤内部形成了较为丰富的血窦,而这些血窦在增强扫描中可能被误认为血管而导致呈现出“渐升”型的特征;有些副神经节瘤的血管分布比较密集,血管内皮细胞增生较多,导致动脉期强化较明显;此外,一些副神经节瘤也可能存在血管新生,进一步增强了动脉期的强化度[14]。
CA125来源于胚胎发育期体腔上皮,是一种类似黏蛋白的糖蛋白复合物,在腹膜后肿瘤中异常升高[15]。本研究结果显示,研究组血清CA125水平高于对照组,这与既往研究[16]结果类似,可能原因为腹膜后副神经节瘤多数为恶性肿瘤,而腹膜后副神经鞘瘤多数为良性肿瘤,腹膜后副神经节瘤恶性风险较腹膜后副神经鞘瘤更高,预后更差。有研究指出,多层螺旋CT影像学表现与血清肿瘤学标志物CEA、CA125等存在一定的相关性[17]。本研究结果显示,平均CT值、动脉期CT值、静脉期CT值、动脉期强化率及血清CA125水平五者联合诊断腹膜后副神经节瘤的诊断效能优于各指标单独诊断,提示多层螺旋CT联合血清125水平可提高对腹膜后副神经节瘤的诊断价值。
综上所述,多层螺旋CT联合血清CA125水平对腹膜后副神经节瘤的诊断价值优于其单独诊断。然而本研究纳入样本量有限,且为单中心研究,研究结果可能存在一定的偏差,后续有待扩大样本量进行多中心研究来深入分析多层螺旋CT联合血清CA125对腹膜后副神经节瘤的诊断价值。

