临床药师参与1例腺垂体功能减退症患者的药学监护
王莉平,邢瑞敏,郭金明,郝二琢,张树杰,王振贤,张瑞清*(.邯郸市中心医院,河北 邯郸 05600;.新兴际华集团有限公司医院,河北 邯郸 056300)
腺垂体功能减退症是指腺垂体激素分泌减少,可原发于垂体病变,也可继发于下丘脑病变,常见病因包括垂体肿瘤、先天性腺垂体发育不全、垂体缺血性坏死、空泡蝶鞍综合征、自身免疫性疾病等[1]。治疗方案是病因治疗和激素替代治疗[2]。垂体瘤、下丘脑肿瘤患者多数情况下首选方案是手术治疗。对于鞍区占位性病变,必须解除压迫及破坏作用,减轻和缓解颅内高压[3]。其他情况需要补充激素或替代治疗。本文通过对1例腺垂体功能减退症患者在应用小剂量醋酸泼尼松片后,出现精神异常的全过程进行给药方案分析及用药干预,为个体化药物选择提供建议,为临床安全用药提供合理化参考。
1 临床资料
患者女,38岁,身高162 cm,体重50 kg,体质量指数(BMI)为19.05 kg·m-2。主因停经1年,间断意识不清4 d,于2022年7月26日入院。患者7月22日无明显诱因出现间断意识不清,进行性加重,伴言语错乱,未出现多尿、烦渴症状。7月23日就诊于当地医院,检查电解质,血钠:123 mmol·L-1↓,血钾:3.4 mmol·L-1↓,给予纠正电解质后,症状好转,即于我院就诊。门诊复查电解质,血钠:124.9 mmol·L-1↓,血氯:94.2 mmol·L-1↓,血钾:3.76 mmol·L-1;促肾上腺皮质激素(ACTH)(8:00):5.92 pg·mL-1↓;皮质醇(8:00):23.32 nmol·L-1↓;甲状腺功能五项:三碘甲状腺原氨酸(T3):0.97 nmol·L-1↓,甲状腺素(T4):37.4 nmol·L-1↓,促甲状腺激素(TSH):11.160 μIU·mL-1↑,游离三碘甲状腺原氨酸(FT3):2.73 pmol·L-1↓,游离甲状腺素(FT4):5.30 pmol·L-1↓。性激素六项:雌二醇:40.2 pg·mL-1↓,睾酮<0.025 ng·mL-1,孕酮<0.050 ng·mL-1,垂体泌乳素:6.2 μIU·mL-1,促黄体生成素:3.05 mIU·mL-1↓,卵泡生成素:5.93 mIU·mL-1↓。生长激素:0.10 ng·mL-1↓。入院诊断:① 腺垂体功能减退症;② 电解质紊乱,低钠血症、低氯血症。
2 治疗经过
2022年7月26日—7月27日,为纠正患者电解质紊乱,予口服醋酸泼尼松片,早5 mg,下午5 mg。7月28日,查房发现患者精神欠佳,给予醋酸泼尼松片早5 mg,下午2.5 mg。7月29日凌晨5点,患者无明显诱因出现精神亢奋,间断言语错乱。复查电解质,血钠:135.7 mmol·L-1↓,血钾:3.19 mmol·L-1↓。根据患者所应用的药物,查阅药品说明书和文献资料,不排除是醋酸泼尼松片引起的精神异常,故暂停使用醋酸泼尼松片,并完善头颅和垂体磁共振成像(MRI)检查。7月30日—7月31日,患者仍精神亢奋,睡眠差,间断言语错乱,谵语,饮食差。复查电解质,血钠最低达117.3 mmol·L-1↓,予纠正电解质。患者入院期间监测的电解质情况见表1。7月31日给予患者氢化可的松注射液15 mg+5%葡萄糖注射液250 mL静脉滴注。17:00时,给予地西泮注射液10 mg+0.9%氯化钠注射液250 mL,持续泵点镇静治疗。8月1日—8月2日,患者精神亢奋症状明显减轻,电解质较之前好转。头MRI扫描未见明显异常。垂体MRI提示,空泡蝶鞍。予氢化可的松注射液及地西泮注射液,剂量同前。并予左甲状腺激素片12.5 μg。8月3日—8月6日,患者精神可,偶有言语错乱,夜间睡眠可,饮食可,治疗同前,8月4日起停用地西泮注射液。8月7日,停用氢化可的松注射液,改为醋酸泼尼松片1.25 mg,每日一次,患者未再出现精神异常。8月9日,情况可,电解质正常,患者出院。出院医嘱,醋酸泼尼松片1.25 mg qd,左甲状腺素钠12.5 μg早餐前半小时口服。
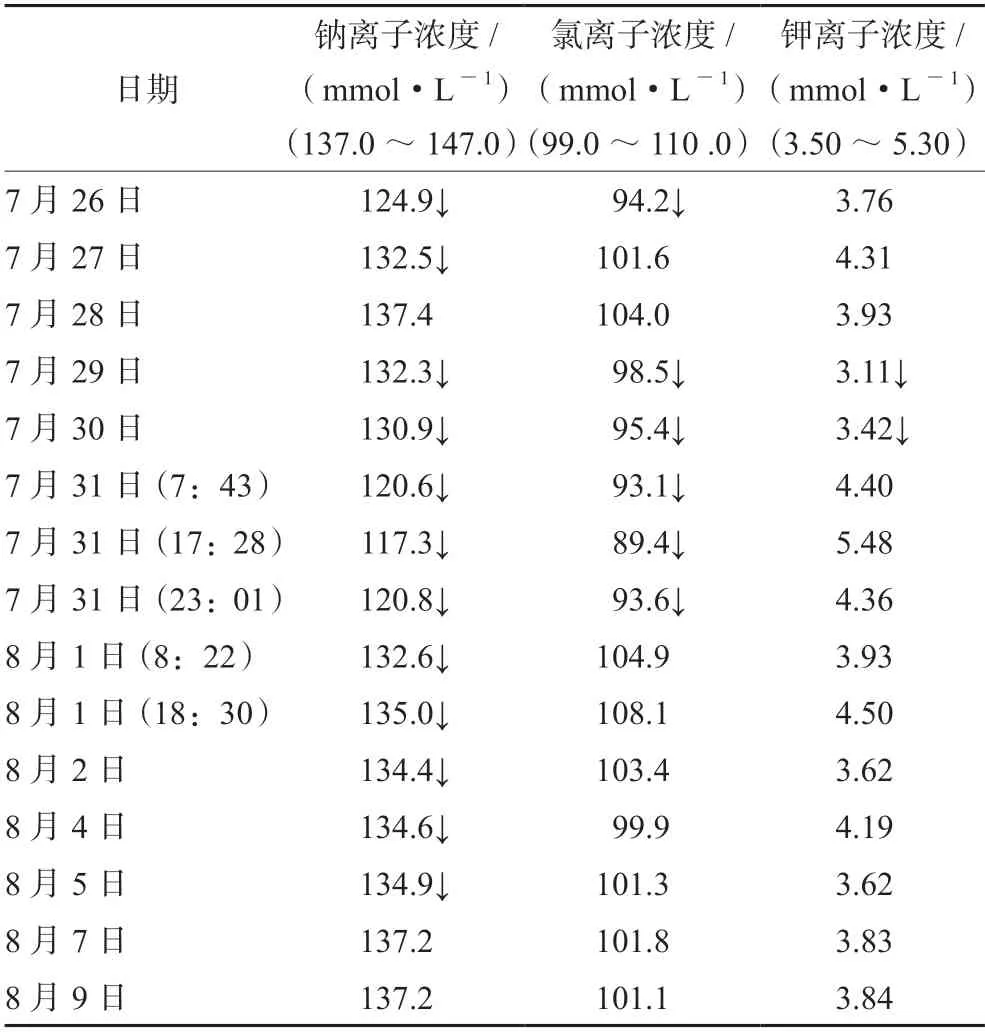
表1 患者住院期间监测电解质情况Tab 1 Monitorid the electrolyte during hospitalization
3 分析与讨论
3.1 患者治疗方案
患者垂体MRI提示空泡蝶鞍,检查ACTH、皮质醇、甲状腺功能、生长激素结果均是低下,电解质紊乱,结合患者临床表现,腺垂体功能减退症诊断成立。治疗方案是补充相应的靶腺激素,维持正常的代谢和生理功能。先给予糖皮质激素治疗,稳定后加用甲状腺激素,最后考虑性激素的补充。感染、发热等应急情况下,剂量可增加2~3倍,病情稳定后降至维持剂量[4]。糖皮质激素中常用的有氢化可的松、泼尼松、可的松和地塞米松[4]。其中,氢化可的松是推荐用药[2,5],氢化可的松是体内天然存在且具有活性的糖皮质激素,不需要在体内转化,可直接被吸收。使用时单次或分次给药,每日剂量一般在15~20 mg[5]。泼尼松和可的松需要在肝脏中转化为泼尼松龙和氢化可的松后才有效。特殊情况下如依从性差时可使用长效的糖皮质激素[5],但因其对下丘脑-垂体-肾上腺轴的抑制效应较强,不宜长疗程替代治疗[6]。
3.2 糖皮质激素药物分析
3.2.1 糖皮质激素引起精神异常 患者入院前无精神病史,未受到精神刺激,可排除精神疾病因素。应用诺氏(Naranjo’s)评估表[7]进行分析,回答及评分情况见表2。该患者评分为4分,即判断患者精神异常与使用醋酸泼尼松片结果为“可能”。

表2 醋酸泼尼松片引起患者精神异常的诺氏评估结果Tab 2 Naranjo’s assessment results of the patient mental disorder caused by prednisone acetate tablets
糖皮质激素半衰期有血浆半衰期和生物半衰期,真正反映激素作用时间的是生物半衰期[3]。泼尼松血浆半衰期为2.6~3 h,但其生物半衰期却长达18~36 h[2]。所以泼尼松在体内代谢需要较长时间,这可能是该患者停药几天后精神仍有异常的原因。
糖皮质激素在生理剂量治疗时一般无明显不良反应。糖皮质激素在药理剂量时,可能会发生精神症状的不良反应,如欣快感、激动、谵妄、不安等[2]。长期使用糖皮质激素或大量使用者易出现此类不良反应。冉娅娟等[8]曾报道,1例席汉综合征患者应用氢化可的松治疗3 d后出现兴奋、失眠、妄想等症状。尹寿祥等[9]报道1例腺垂体功能减退症患者应用大剂量氢化可的松琥珀酸钠注射液后,出现情绪波动大、答题不切题等精神异常症状。本例患者使用较小剂量醋酸泼尼松片在短时间内发生精神异常的不良反应实属少见。引起精神异常症状的原因,可能是糖皮质激素引起神经细胞膜超极化,选择性抑制自发性电活动,增强多巴胺-β-羟化酶及苯乙胺-N-甲基转移酶的活性,增加去甲肾上腺素、肾上腺素的合成,去甲肾上腺素通过抑制色氨酸羟化酶活性,降低中枢5-羟色胺浓度,扰乱神经递质间的平衡,从而导致情绪及行为异常[8,10]。
3.2.2 患者个体化给药方案分析 患者停用激素后,会进一步加重低钠血症。药师建议尽早启用激素治疗。在激素选择上,可以考虑使用盐皮质激素。患者处于低钠血症状态,盐皮质激素对人体起着保钠、保水和排钾的作用,在维持人体正常水盐代谢、体液容量和渗透平衡方面有着重要的作用[2],如氟氢可的松片,对维持电解质平衡是有利的。但未找到可供体内使用氟氢可的松制剂。可考虑使用具有较强盐皮质激素作用的糖皮质激素,也可增强保钠作用。糖皮质激素中,盐皮质激素活性由强到弱依次为氢化可的松、可的松、泼尼松、泼尼松龙、甲泼尼龙[11]。药师推荐氢化可的松,小剂量使用,医师采纳。7月31日,选择氢化可的松注射液每日15 mg,经过观察,患者未再出现精神异常。应用7 d后,改为醋酸泼尼松片1.25 mg口服。醋酸泼尼松片是临床上常用的糖皮质激素,在一些自身免疫性疾病如肾病综合征、风湿、系统性红斑狼疮等的治疗中具有较好的效果[12],在腺垂体功能减退症患者中应用也较为广泛。药师认为,也可选择氢化可的松片,虽为短效制剂,但具有比泼尼松片更为强效的糖皮质激素活性及盐皮质激素,且患者在应用氢化可的松注射液期间,未出现不良反应。重新应用醋酸泼尼松片,需要更加认真地观察患者在精神状态、生活、饮食等方面是否有异常。
对激素补充的疗效评价指标,一是观察患者症状和体征,能否满足日常生活,毛发稀疏是否得到好转,月经是否恢复等。另外,实验室检查如肾上腺功能、甲状腺功能、性腺激素等相关指标是否改善,也是非常有意义的。患者日后的用药评价,还需要临床药师后续的随诊及相关指标的检查,来综合判断激素的选择及剂量是否适宜。
3.3 甲状腺激素药物分析
在补充糖皮质激素的基础上,应给予甲状腺激素,否则可能诱发垂体前叶功能减退症危象[6]。甲状腺激素宜从小剂量起服用,缓慢递增剂量。目前首选左甲状腺素钠治疗已无争议。患者在使用糖皮质激素稳定后加用左甲状腺素钠片12.5 μg qd。左甲状腺素钠片一般起始剂量25~50 μg·d-1,数周内增至100~200 μg·d-1[2]。药师对患者进行用药交代,左甲状腺素钠片在早餐前至少半小时服用,长期用药,不可自行停用。定期监测甲状腺功能,根据结果调整用药,服药期间若出现心悸、震颤、呕吐等不适情况,及时告知医师和药师[13]。
甲状腺功能减退也可能引起精神症状。表现为言行迟钝、神情淡漠、少言,甚至抑郁、幻觉等。另外,甲状腺功能减退患者大脑对药物的反应阈值降低,对治疗的糖皮质激素反应可能异常敏感,表现出较为明显的中枢神经系统兴奋,甚至引起精神异常症状[14-16]。
3.4 纠正低钠血症用药分析
患者伴低钠血症,补钠治疗。补钠过程要严格把控用量和速度,速度不可过快。每日血钠升高的速度为4~8 mmol·L-1,24 h小于10 mmol·L-1,48 h小于18 mmol·L-1,72 h小于20 mmol·L-1,直至血钠浓度达到130 mmol·L-1[17]。
7月26日,给予患者补充10%NaCl 40 mL,7月27日患者的血钠为132.5 mmol·L-1,较入院时提升了8 mmol·L-1,补钠速度适宜。
糖皮质激素缺乏可引起低钠血症,低钠血症也可能使患者对外源性的糖皮质激素更敏感。低钠血症也可能会导致精神异常,如抑郁、易怒、性格改变等情绪的出现[17]。根据2016年《老年低钠血症的诊治中国专家共识》,血钠<125 mmol·L-1为重度低钠血症,7月31日患者血钠最低达117.3 mmol·L-1,达到重度低钠血症。因此,患者也可能因低钠血症加重精神异常。
根据以上分析,不除外患者应用醋酸泼尼松片引起精神异常,疾病因素也有可能导致或加重精神异常。对腺垂体功能减退症患者,合理使用糖皮质激素是提高疗效,减少不良反应的关键[11]。应根据药物的药动学特征和病情特点,选择适合的药物,调整剂量和用药时间,可减少糖皮质激素不良反应的发生[18]。
4 结论
临床药师参与1例腺垂体功能减退症患者治疗的全过程,与医师多次探讨用药问题,在药物选择及剂量上提出建议,取得了较为满意的效果。住院期间,对患者家属进行多次沟通及用药教育,做好用药交代,出院时加强用药宣教,快速有效解决临床中遇到的问题。

