三种微创术式治疗胆总管结石合并胆囊结石的临床疗效研究
陆 贤,高 杰,陆喜荣,汪尧东
(1.南京中医药大学附属昆山市中医医院肝胆外科,江苏 苏州,215300;2.南京中医药大学附属昆山市中医医院脾胃肝胆科)
近年,随着人们生活水平的提高、饮食结构的改变,胆石症已成为常见病、多发病,其中胆囊结石合并胆总管结石患者占10%~15%[1]。此类患者除右上腹肝区疼痛外,常伴有黄疸、肝功能异常等临床表现[2]。手术是有效治疗方案,过去胆总管结石多行开腹手术,虽然操作直观、术野清晰,但存在创伤大、术后机体应激反应大、并发症多等缺陷[3]。近年,随着内镜技术的进步,内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)+乳头括约肌切开+网篮取石+腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)已广泛用于临床,但缺点较多,如破坏十二指肠乳头功能、并发症多等[4-5]。随着腹腔镜技术的发展,胆道镜联合腹腔镜胆总管探查术(laparoscopic common bile duct exploration,LCBDE)是目前胆囊结石合并胆总管结石的主要治疗手段[6]。腹腔镜技术由于视野放大,可有效保护腹腔微环境,减少出血量,术后创伤与应激反应更小[7]。腹腔镜手术中根据是否放置T管,又分为一期缝合与留置T管两种术式。本研究回顾分析130例胆囊结石合并胆总管结石患者的临床资料,比较留置T管、一期缝合及ERCP联合LC的临床疗效及对术后康复的影响,现将体会报道如下。
1 资料与方法
1.1 临床资料
收集2019年5月至2023年3月我院收治的胆囊结石合并胆总管结石患者的临床资料。男67例,女63例;平均(54.52±16.52)岁;根据治疗方法将患者分为LCBDE一期缝合+LC组(缝合组,n=61)、LCBDE留置T管+LC组(T管组,n=22)、ERCP+LC组(ERCP组,n=47)。术前常规行肝胆胰脾超声、腹部CT、磁共振胰胆管造影等影像学检查,确诊为胆囊结石合并胆总管结石。纳入标准:(1)术前经B超、CT及磁共振胰胆管造影等辅助检查确诊为胆囊结石合并胆总管结石;(2)胆总管直径≥8 mm,结石最大径<15 mm;(3)手术指征明确,无严重心肺疾病等手术禁忌证。排除标准:(1)合并肝内胆管结石、胆总管下段狭窄或占位;(2)合并胆源性胰腺炎或急性胆管炎;(3)有上腹部手术史;(4)有腹腔镜或胆道镜等禁忌证。
1.2 手术方法
LCBDE一期缝合+LC组:四孔法施术,建立气腹,探查腹腔,解剖胆囊三角后,夹闭胆囊动脉并切断,充分游离胆囊管,Hem-o-lok夹闭胆囊管,暂时不切断。充分暴露胆总管前壁,通过穿刺抽出胆汁明确胆总管后,于胆总管十二指肠上段正中部位做1.0 cm纵行切口,经剑突下穿刺孔置入胆道镜探查,向上至左右肝管分叉处,向下至十二指肠乳头处,网篮取尽结石后,5-0可吸收线连续或间断缝合胆总管切口,针距及边距均为1.5 mm,最后切断胆囊管,取出胆囊,于Winslow孔放置引流管。见图1。LCBDE留置T管+LC组:前面步骤同一期缝合组,最后根据胆总管最大径选择适宜T管,用可吸收线对胆总管行间断缝合,注水确保无胆漏后将T管经剑突下穿刺孔引出。见图2。ERCP+LC组:全麻后,进镜至十二指肠降部大乳头,插管行胆总管造影,观察并切开十二指肠乳头括约肌,网篮结合球囊取石,最后放置鼻胆管引流。术后转至外科行LC,其手术时间、住院时间为ERCP+LC的总和。见图3。

图2 LCBDE留置T管(A:胆总管切开位置,黑色箭头所示;B:网篮取石;C:T管周边间断缝合;D:T管缝合完成)

图3 ERCP取石(A:胆总管造影;B:十二指肠乳头切开,黑色箭头所示;C:网篮取石;D:放置鼻胆管)
1.3 统计学处理
2 结 果
2.1 3组患者术前基本资料比较
3组患者均顺利完成手术,术后预防性应用抗生素、补液、抑酸、利胆等对症治疗。T管组于术后6周左右行T管造影,无胆石残留,顺利拔除T管。其中T管组患者年龄偏大,三组患者其他术前资料包括性别、体重指数及胆总管直径差异均无统计学意义(P>0.05)。见表1。
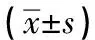
表1 3组患者术前相关指标的比较
2.2 3组手术相关指标的比较
三组手术并发症发生率(胆漏、出血、急性胰腺炎等)、手术总时间差异无统计学意义(P>0.05)。缝合组并发症发生率为6.6%,其中胆漏3例、术后出血1例,均经保守治疗后痊愈;T管组胆漏1例,并发症发生率为4.5%,通过保守治疗后痊愈;ERCP组共发生4例并发症,其中胆漏1例、急性胰腺炎3例,通过充分引流、胃肠减压、抑酸抑酶等对症治疗后痊愈出院。缝合组术后肛门排气时间、住院时间、总费用少于ERCP组,腹腔引流时间、住院时间、总费用少于T管组,差异有统计学意义。见表2、表3。

表2 缝合组与ERCP组患者手术相关指标的比较
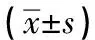
表3 缝合组与T管组患者手术相关指标的比较
3 讨 论
原发性胆管结石成因较为复杂,以胆红素钙或胆固醇为主要成分[8]。目前肝外胆管结石的典型症状包括右上腹部绞痛、寒战高热及黄疸,即夏科氏三联征。因胆总管结石长期存在,若处理不及时,可继发胆汁性肝硬化、胆道感染、急性胰腺炎等,甚至引起梗阻性化脓性胆管炎,导致死亡。因此,一旦发现肝外胆管结石应积极手术治疗[9]。随着微创技术的发展,胆总管结石合并胆囊结石的手术方式已从传统开腹手术演变为腹腔镜或内镜手术,其中腹腔镜手术根据是否放置T管又细分为两种,即留置T管与一期缝合。
目前ERCP联合LC临床已应用多年,与腹腔镜手术相比:(1)术后无需留置T管,避免了留置T管导致的胆汁丢失、T管脱落、胆漏及后续的消化功能紊乱等相关并发症。(2)鼻胆管能有效引流胆汁,降低胆汁淤积引起的急性胰腺炎、胆管炎的发生率。(3)ERCP可提前了解胆道情况,观察胆总管结石数量与大小,为后续LC提供指导,弥补了单一手术的缺陷。但ERCP联合LC需破坏Oddi括约肌,存在以下缺点:(1)Oddi括约肌切开后,容易引起十二指肠液反流,引起胆道感染、急性胰腺炎、出血等相关并发症[10]。本研究中,ERCP术后出现4例并发症,包括1例胆漏、3例急性胰腺炎,总体发生率为8.5%,这与徐垚等报道的ERCP术后近期并发症发生率基本一致[11]。(2)ERCP术中反复插管,可引起十二指肠乳头水肿,形成慢性炎症,可能增加远期肿瘤发病率,Hakamada等[12]报道,约8%的患者在十二指肠乳头括约肌成形术后10~20年发生胆管癌。因此,对于年轻的胆总管结石患者,应慎重选择ERCP联合LC。(3)该术式需由内科、外科医师配合进行两次手术,不仅增加了麻醉风险与患者的痛苦,也增加了住院时间、治疗总费用[13]。本研究中,ERCP组住院费用最高。
腹腔镜下胆总管切开取石术作为目前主流术式,又分为一期缝合术与留置T管术。一期缝合能有效减少T管引起的胆汁与电解质丢失,利于胃肠功能恢复;同时更符合人体生理结构,避免留置T管带来的不便,有效减少T管引起的胆道感染等相关并发症,更符合加速康复外科理念[14-15]。本研究中缝合组术后引流时间、住院时间均短于T管组,这可能与留置T管导致腹腔局部刺激较强,且留置T管患者胆结石往往为泥沙样,为预防腹腔感染,额外延长腹腔引流管留置时间,且因T管引起局部疼痛,影响了患者下床活动,从而延长了住院时间,这与赵硕等的报道相似[16]。与ERCP组相比,一期缝合一次性解决了胆总管与胆囊结石,减少了患者手术次数与住院费用;且一期缝合未损伤Oddi括约肌,术后因胆道压力升高引起急性胰腺炎的发生率降低。本研究中,与ERCP组相比,缝合组肛门排气时间、住院总时间更短,总费用更低,且未发生急性胰腺炎。汤建军等[17]为30例胆总管结石患者行一期缝合术,腹腔引流时间、住院时间明显缩短。裴赛丽等[18]为60例胆总管结石患者行一期缝合,结果表明一期缝合在住院时间、住院费用及术后结石残余率方面同样具有优势。本研究与上述结论一致,表明了一期缝合的安全性与有效性。
结合相关文献及笔者临床经验,腹腔镜胆总管一期缝合的适应证为:(1)排除胆总管急性炎症或胆源性胰腺炎;(2)胆总管内径≥1.0 cm;(3)排除肝内胆管结石,且肝外胆管结石已取尽;(4)胆总管下端通畅,且Oddi括约肌功能良好[19-20]。此外,在腹腔镜胆总管一期缝合术中夹闭胆囊管后,笔者建议可暂不切断胆囊管,一方面,夹闭胆囊管可防止胆囊内小结石掉入胆总管内,另一方面可后续缝合胆总管时起到牵拉作用。
综上所述,三种微创手术均是目前治疗胆总管结石的主流术式,具有安全、可行、创伤小、康复快等优点[21]。在严格把握腹腔镜手术指征的情况下,腹腔镜胆总管切开取石一期缝合保留了Oddi括约肌的生理功能,创伤更小,患者术后生活质量更高,符合现代微创理念,笔者认为是目前肝外胆管结石的首选治疗方法。而对于病情重,合并肝功能异常、急性胰腺炎或心肺功能差的老年患者,ERCP联合LC则是更好的选择。

