腹腔镜脾切除术在外伤性脾破裂中的应用价值
李国松 ,李大华 ,宋国杰 ,杨 晨 ,戈佳云 ,邵国辉
(1)云南省保山市第二人民医院普外科,云南 保山 678000;2)云南省中医药大学第三附属医院外科,云南 昆明 650500;3)昆明医科大学第二附属医院肝胆胰外科,云南 昆明 650101)
脾脏是一个相对于其他脏器器官质地明显脆弱并且血供丰富的实性器官,被诸韧带连结于其包膜且固定于左上腹后方,虽有腹壁及膈肌保护,但因其位置特殊,外伤及暴力很容易引起脾脏的破裂出血。因此脾脏是最脆弱脏器之一,脾破裂在腹部闭合性外伤中约占比高达四成、在腹部开放性外伤中也可占一成比例[1]。患有门脉高压、血吸虫病、淋巴瘤的患者脾脏已有基础病理改变,脾脏质地更加脆弱且更加容易破裂出血。外伤性脾破裂通常急需送诊治疗,脾破裂患者常因脾脏损伤破裂而引起迅速大量的失血,可在较短时间内出现心悸、口渴、血压降低、呼吸急促等休克表现,此外腹部表现为左上腹疼痛、局部肿胀压痛等特殊体征[2-3]。
自1991 年法国 Delaitre 医生[4]首次完成腹腔镜脾切除术(laparoscopic splenectomy,LS)被报道以来,世界各国的外科医生积极开展了 LS 的大量临床实践及相关的科研研究。据相关文献报道证实[5-6],腹腔镜脾切除术具备有效降低围手术期患者痛苦、减少了术中的出血及输血量、减少重症及并发症发病率、缩短住院时间及提高生存率等优点而被广泛认可[7]。基于大量研究数据研究欧洲内镜协会已发表共识[8],宣称“腹腔镜脾脏切除术在多数情况下优于传统的开腹脾脏切除术(open splenectomy,OS)尤其在于减少并发症和促进术后康复方面优势明显”。由于我国内镜水平不断发展普及,在 21 世纪初始我国也开始广泛开展腹腔镜脾切除术并取得良好的发展趋势,为规范全国脾外伤的临床诊断与治疗,2000 年中华医学会外科分会在天津举行第六届全国脾脏外科学术研讨会将外伤性脾破裂分为 4 级[9]:Ⅰ级脾损伤大部分可通过严密监测生命特征变化、血流动力学检测、血管介入栓塞等非脾脏切除术的治疗方法而获得治愈,而 Ⅱ级~Ⅳ级脾破裂则需要脾脏修补术或切除术才能获得治愈[10]。现今我国外科医师已普遍严格掌握了腹腔镜技术,随着手术例数的不断积累对此技术的研究也越发深入客观。本研究分析 LS 和 OS 患者手术病例资料,系统性评估 LS 治疗对于创伤性脾损伤的应用价值。
1 资料与方法
1.1 临床研究资料
连续收集并回顾性分析 2012 年 5 月至 2022年 10 月保山市第二人民医院收治的 61 例外伤性脾破裂患者资料,其中车祸伤 10 例、坠落伤 31例、其他 20 例,其中腹腔镜手术 25 例,开腹手术 36 例(6 例为中转开腹)。按照手术方法不同分为观察组和对照组,25 例行腹腔镜手术纳入观察组,36 例行开腹手术纳入对照组。利用倾向性评分按 1∶1 比例匹配,最终 LS 和 OS 各纳入 25 例。LS 组中男 16 例,女 9 例,年龄16~75 岁,平均(43.92±21.24)岁;OS 组中男性 19 例,女性 6 例,年龄14~65 岁,平均(35.20±16.28)岁。本研究通过云南省保山市第二人民医院科研伦理委员会审核通过(编号:2022-004)。
1.2 纳入及排除标准
纳入标准[11]:(1)以腹部外伤病史收治入院且腹腔穿刺抽出不凝血性液体;(2)经 B 超确诊为急性脾破裂;(3)血流动力学稳定,或血流动力学不稳定经短期扩容等处理后恢复;(4)无凝血功能障碍。排除标准:(1)生命体征平稳;(2)凝血系统功能障碍;(3)腹膜炎;(4)严重的肝肾疾病;(5)术前合并严重的肝脏、空腔脏器等其他器官损伤需紧急手术;(6)既往有多次腹部手术病史,存在上腹部粘连;(7)合并有严重的肝硬化门静脉高压。芝加哥洛约拉大学研究中心将门静脉高压性病例性脾列为腹腔镜脾切除的禁忌证[12];(8)脾大。有研究表明脾长径大于25 cm、越过腹中线、进入盆腔均是腹腔镜脾切除术的禁忌证[13]。
1.3 围手术期处理
预先联系手术中心总机室,经麻醉中心调配,患者均通过急诊快速通道进入急诊手术间;为防止患者术前及术中休克需提前建立静脉通路进行预防性抗休克治疗;急查血常规、急诊生化全套检查、凝血功能检测;完善交叉配血并积极备血,备血浆 800 mL、红细胞4 U,伤后 6 h 内行手术患者需准备自体血液回输离心洗涤系统(图1A)。术后给予患者Ⅰ级优质护理、禁食管理、胃肠减压治疗,预防腹腔感染予抗生素短期预防治疗,给予质子泵抑制剂预防应激性溃疡,给予营养支持治疗。术后常规监测血压、心率等基本生命体征,监测尿量、腹腔积液性状及淀粉酶水平,并检测血红蛋白的变化。
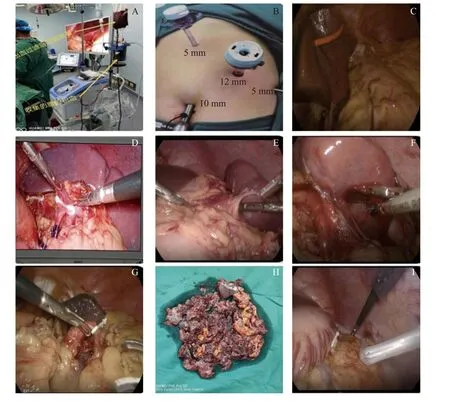
图1 腹腔镜脾脏切除手术图片资料Fig.1 Images of laparoscopic splenectomy
1.4 手术方法
1.4.1 腹腔镜组 研究组患者全部采用腹腔镜脾切除术并顺利完成手术。术前患者行气管插管静吸复合全身麻醉,取仰卧“大”字形体位。在肚脐上2~4 cm 正中线处切开一个长约 1 cm 左右的纵行切口,然后建立气腹,其负压力值控制在17 kPa 左右(13~15 mmHg,1 mmHg=0.133 kPa)。插入 30°腹腔镜,迅速查看整个腹腔内情况,观察相关毗邻脏器损伤与否,若无损伤则立即改为头高 30°体位并向右倾斜 15°。调整腹腔镜视野,在可视范围内分别在左腋前线平脐上 1 cm 处、左锁骨中线肋缘下5~6 cm 处、剑突下 1.5 cm 处放置 5 mm、12 mm、5 mm 的康基戳卡(图1B)。取锁骨中线处操作孔作为主操作孔,操作器械入腹腔后迅速探查脾脏的损伤程度、形态大小及其与周围脏器的关系有无粘连等,要避免遗漏确认是否有副脾的存在的探查过程,如果存在副脾需要一并切除。充分探查腹腔,将左肝外叶悬吊暴露脾脏(图1C),仔细分辨脾脏解剖关系,先以超声刀离断胃结肠韧带,于胰腺上缘分离结扎脾动脉(图1D),超声刀分别离断脾结肠韧带(图1E)、脾肾韧带和脾膈韧带(图1F),将胃大弯向上牵拉充分显露出胃短血管、脾上极和膈,靠近脾切断胃短血管,游离脾上极充分显露出脾蒂,离断脾蒂并切除脾脏(图1G)。若脾动脉位于胰后方或者胰尾内,需要先离断胰周韧带和剥离胰尾(此处要极其仔细分离以免发生胰体尾损伤),然后充分显露脾蒂血管,离断脾蒂切除脾脏。经主操作孔置入标本袋,并将分离下来的脾脏放入标本袋内,拔除戳卡并将主操作孔扩张至 2~4 cm,将脾脏搅碎并分次将脾脏碎块取出(图1H)。调整腔镜视野仔细检查脾窝及周围血管,若有出血及时术野止血,反复冲洗腹腔,查明腹腔内无明显出血情况,在脾窝放置引流管自穿刺孔引出(图1I),逐层关闭腹壁缝合各穿刺切孔。
1.4.2 开腹组 对照组患者全部采取开腹脾切除术并完成手术,术前患者行全身麻醉,取仰卧位体位。在左上腹肋缘下取长约12~15 cm 的切口进入腹腔进行手术操作,仔细分辨脾脏解剖关系,离断脾周韧带和脾蒂,将脾脏取出,检查无出血灶后反复冲洗腹腔,置引流管于脾窝,关闭腹壁。
1.5 统计学处理
计量资料需要先采用 Shapiro-Wilk 检验进行正态性检验,若满足正态分布则以均数±标准差()表示,2 组间数据比较采用独立样本t检验;若不满足正态分布则以中位数(四分位数)[M(Q1,Q3)]表示,2 组间数据对比检验采用秩和检验。计数资料以例(%)来表示,2 组间比较采用χ2检验或Fisher 确切概率法。采用倾向性评分匹配法,使用 Logistic 回归分析,数据处理使用SPSS26.0软件。P< 0.05 为差异有统计学意义。
2 结果
2.1 一般资料对比
2 组年龄、性别比、脾脏破裂分型等方面进行比较,差异无统计学意义(P> 0.05),见表1。
表1 LS 组和 OS 组患者术前资料对比[n(%)/()]Tab.1 Comparison of preoperative data between LS group and OS group [n(%)/()]
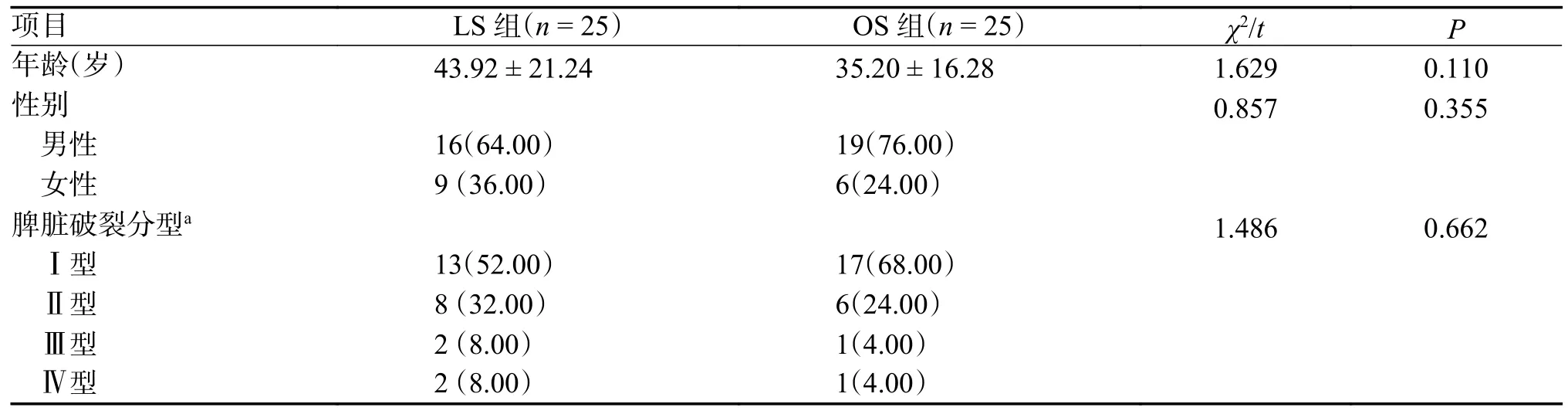
表1 LS 组和 OS 组患者术前资料对比[n(%)/()]Tab.1 Comparison of preoperative data between LS group and OS group [n(%)/()]
注:LS:腹腔镜下脾切除术;OS:开服脾切除术;a:脾脏破裂分型根据 2000 年中华医学会外科分会第六届全国脾脏外科学术研讨分级标准划分。
2.2 手术指标比较
LS 组手术时间(157.16±43.47)min、腹腔积液98.00(50.00,100.00)mL、术中出血量 800.00(500.00,1 000.00)mL、术中输血量 450.00(400.00,601.25)mL、术后首次排气时间(40.32±13.36)h、术后首次下床时间 48.00(48.00,72.00)h、引流管拔除时间(72.96±21.33)h、术后镇痛时间24.00(24.00,48.00)h、住院时间 12.00(10.00,14.00)d,优于 OS 组手术时间(184.20±63.14)min、积液量 100.00(100.00,200.00)mL、术中出血量1 000.00(800.00,1 750.00)mL、术中输血量1 200.00(461.00,1 200.00)mL、术后首次排气时间(58.56±18.43)h、术后首次下床时间72.00(48.00,120.00)h、引流管拔除时间(102.72±43.00)h、术后镇痛时间 48.00(36.00,96.00)h、住院时间14(11.50,17.00)d,差异均有统计学意义(P<0.05),见表1。LS 组住院费用 2.18(1.68,2.58)万元略高于 OS 组住院费用 1.77(1.51,2.18)万元,但整体差距不大,差异均有统计学意义(χ2=-2.164,P=0.030),见表2。
表2 LS 组和 OS 组患者手术指标和术后并发症比较[()/M(Q1,Q3)/n(%)]Tab.2 Comparison of surgical indexes and postoperative complications between LS group and OS group [()/M(Q1,Q3)/n(%)]
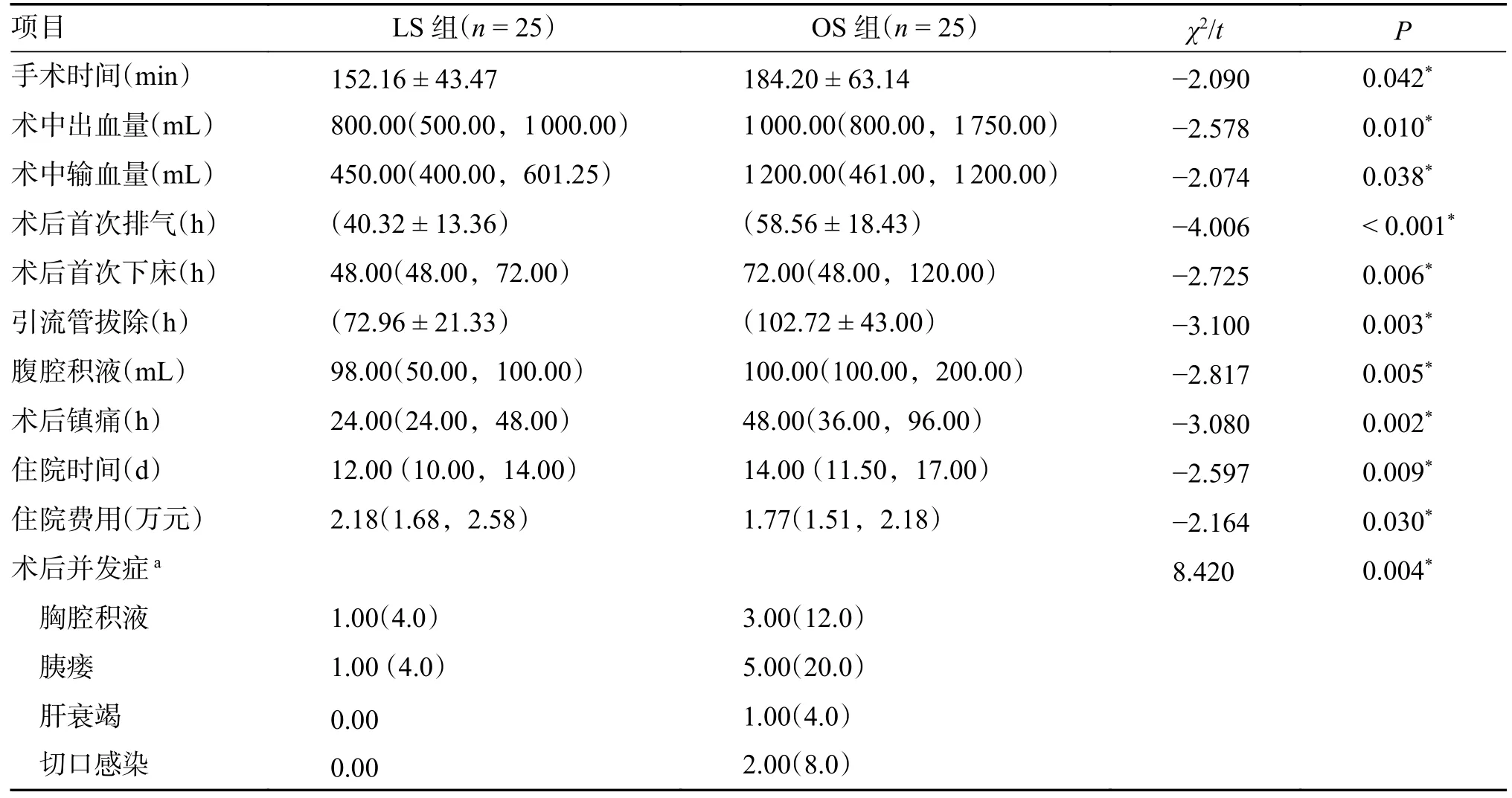
表2 LS 组和 OS 组患者手术指标和术后并发症比较[()/M(Q1,Q3)/n(%)]Tab.2 Comparison of surgical indexes and postoperative complications between LS group and OS group [()/M(Q1,Q3)/n(%)]
注:LS:腹腔镜下脾切除术;OS:开腹脾切除术;a:总计并发症比较结果,LS组 2 例(8.0%)发生术后并发症,OS 组 11 例(44.0%)发生术后并发症;*P < 0.05。
2.3 术后并发症比较
LS 组 1 例、OS 组 3 例出现胸腔积液,其中LS 组 1 例和 OS 组 2 例经加强营养、静脉输注人血白蛋白同时加以呋塞米注射治疗及锻炼(吹气球等)后恢复,OS 组 1 例积液较多经呋塞米治疗加之穿刺置管引流后恢复;LS 组 1 例、OS 组 5 例发生轻度胰瘘,行引流、抑酶等内科对症处理后好转出院,无其他并发症;OS 组出现 1 例肝衰竭,经保肝等对症治疗后好转出院;OS 组出现 2 例切口感染,经引流加强换药等对症处理好转出院。LS 组术后并发症明显低于 OS 组,差异有统计学意义(χ2=8.420,P=0.004),见表2。
3 讨论
LS 具有手术创伤小恢复快、腹腔镜下视野开阔易直达脾脏快速找到脾动脉给与预处理、从术起到结束脾动脉阻断时间短、有效避免了毗邻器官的损伤(胰腺尾部及胃和肠脾曲)、有利于收集自体血回输[14]、有效避免大幅度肠翻动而减少术后肠粘连、符合现代审美等众多优势。目前,国内外对 LS 与 OS 的前瞻性随机对照研究较少,但国际上统一的共识就是 LS 技术已经成熟[15]。快速康复外科概念也被外科医生认识并接受,因此LS 是外科脾切除的大势所趋。脾破裂损伤是临床常见的腹部损伤,据国内外全面的临床数据显示,脾破裂在腹部闭合性外伤中约占比高达40%,在腹部开放性外伤中也可占到10%。创伤性脾破裂往往需要行急诊处理,因脾脏血供丰富、血管脆弱,破裂出血常难以自行控制而导致腹腔大出血,如若不立刻外部介入控制止血,则会导致患者失血休克,严重者死亡。开腹脾切除术或保脾手术,因腹腔积血加之脾脏的解剖位置复杂导致脾脏显露困难、处理难度加大,术中若处理不当,易导致大出血及术后并发症发病率增高[16-18]。随着国内腔镜技术的迅猛发展,微创技术之一的腔镜技术在创伤性脾切除中也广泛被应用[1]。由于脾脏本身质地及解剖位置的特殊性造成了伤后腹腔内积血量多,加之毗邻器官遮挡等原因使术野难以被充分显露,从而影响手术操作,加大手术难度,因此腹腔镜手术对于术者技术及手术条件要求高于开腹手术,对医生的要求格外严苛。这也要求操作医师具有较高的外科操作技术且需要进行专业化培训,达到熟知腹腔镜脾切除的技术重点难点并能通过相关手术技巧将其顺利解决。为提高腔镜手术成功率及安全性,除了从术者方面加强要求外,多科室协同配合治疗也尤为重要。患者入院后确定为创伤性脾损伤后应迅速联系院内相关科室进行协调配合处理,第一时间紧急备血并纠正凝血功能,快速完成基本必要检查确保医师对患者基本病情有较充足的了解,通过绿色通道进入急诊手术室快速完成手术。以上对于提高手术成功率及安全性都至关重要。
本次研究通过比较开腹和腹腔镜2 种不同脾切除术治疗外伤性脾破裂的病例资料,来比较手术时间、术中出血量、术中输血量、术后首次排气时间、术后首次下床时间、引流管拔除时间、腹腔积液量、术后阵痛时间、住院时间、住院费用以及术后并发症(包括胸腔积液、胰瘘、肝衰竭、切口感染)等方面进行对比,以用来探究2 种术式的临床治疗效果。研究显示:(1)腹腔镜手术治疗外伤性脾损伤,由于腹腔镜技术开阔的术中视野加之术者对腹腔技术的良好掌握,术中可以进行快速而全面精确的腹腔探查,可以进一步了解腹腔的情况并分清脾脏及其周围脏器解剖结构[19-20]。对于脾脏损伤较轻、早期出血的患者可以迅速止血,并尽可能保留患者的脾脏,减少同等情况下开腹所带来的巨大痛苦。通过小切口把疾病解除并有效避免了常规开腹手术所带来的相关后续不利因素及术后并发症,最终获得和开腹所预期一样甚至更好的术后效果;(2)腹腔镜手术在良好的视野下可以准确探查周围器官的解剖结构并及时发现有无其他器官的连带损伤,及时发现及时处理。由于腔镜技术所带来的良好且清晰的视野,术中可以的发现细小的出血点并且及时准确止血。良好而清晰的视野也可让术者避免一些术中的误伤,减少胰体尾部、胃、脾曲肠段的损伤概率;(3)通过腔镜技术,术中可以尽可能小幅度及低频度反转肠段,术后肠应激反应降低并减小术后肠粘连的几率,从而缩短了术后排气时间,更有利于术后恢复[18];(4)与开腹相比较,切口较小、操作几乎在关闭的腹腔中进行,术后疼痛感不强烈、感染几率低,术后强效止痛药使用剂量与时间明显降低、切口感染率直线下降,同时腹腔引流管的留置时间也明显缩短;(5)由于切口小、手术时间短、感染率低、术后并发症低,术后患者恢复比较快,因此降低了住院时间;(6)由于腔镜技术还是属于比较新型的技术类型,因此手术耗材费用会较高于开腹手术,但由于术后恢复快、镇痛药品使用剂量少、并发症发生率及再次入院治疗的几率较低,因此2 种术式综合费用相差不大。
综上所述,腹腔镜脾切除术对于外伤性脾切除具有较高的使用价值,可以降低术中失血量,有效减低休克甚至死亡发生的概率。相比于开腹手术治疗更加安全有效,更加有利于患者恢复并且提升预后生存品质,更符合现代医学发展。

