单孔胸腔镜肺癌根治术治疗早期NSCLC 对应激反应指标、miR-20a、TOP2A 的影响
梁建伟 曹兵 王晨 杜子豪
肺癌是指起源于肺部腺体或支气管黏膜的原发性恶性肿瘤,其中以非小细胞肺癌(Non-small cell lung cancer,NSCLC)发病率最高,约占总数的80%[1]。超过68% NSCLC 患者确诊时已处于晚期,5 年生存率仅为14%~17%[2]。目前临床上主要采用手术治疗早期NSCLC,以胸腔镜下肺叶切除术+淋巴结清扫为首选金标准术式[3]。常规胸腔镜下肺叶切除术多行三孔操作,具有淋巴结清扫彻底、创伤小、术后康复快等优势[4]。随着医疗水平和微创技术的发展,腹腔镜下手术的术式已发展为创伤更小的单孔手术操作,其同样也在早期NSCLC 患者的治疗中发挥了显著的效果[5]。为了进一步探究单孔与三孔胸腔镜肺癌根治术的优劣,本文以围术期指标、应激反应、miR-20a、TOP2A等为指标来进行研究,以期丰富临床参考依据。现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2022 年12 月于徐州贾汪区人民医院诊治的60 例早期NSCLC 患者。纳入标准:①符合2018 版《中华医学会肺癌临床诊疗指南》[6]中NSCLC 的标准;②临床诊疗资料完整;③TNM 分期为Ⅰ、Ⅱ期。排除标准:①存在胸腔手术史、其他恶性肿瘤或肺癌疾病;②手术禁忌症;③神经精神疾病;④术前存在肺功能损伤或肺部疾病。按切口方式的不同分成单孔组(32 例)和三孔组(28 例)。两组一般资料比较差异无统计学意义(P>0.05)。见表1。本研究经院医学伦理委员会批准通过,受试者或家属已签署《知情同意书》。
表1 两组一般资料的对比[n(%),()]Table 1 Comparison of general data between the two groups[n(%),()]
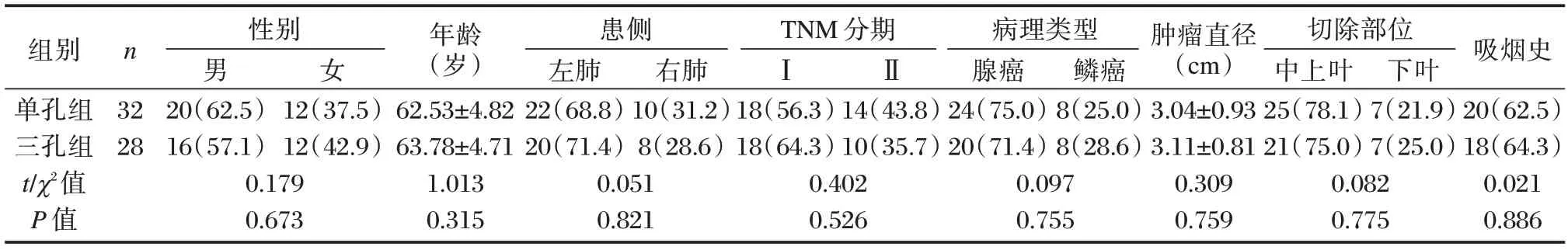
表1 两组一般资料的对比[n(%),()]Table 1 Comparison of general data between the two groups[n(%),()]
1.2 治疗方法
术前完善相关检查。单孔组于腋中线第4~5肋间作3~4 cm 切口为操作孔,置入胸腔镜和切口保护套,观察和手术操作均由该孔进行。三孔组于腋前线第4 或5 肋间作3~4 cm 切口为主操作孔,腋后线第9 肋间作2 cm 切口为副操作孔(术中主副操作孔交替进行),腋中线第7 或8 肋间作1.5 cm 切口为观察孔(置入胸腔镜)。两组均行胸腔镜下行肺叶切除术。术后给予镇痛等常规治疗。
1.3 观察指标
1.3.1 围术期指标
记录术后总胸腔引流量、胸管拔除时间。术后1 d 应用视觉模拟评分(Visual analog score,VAS)[7]评估术后胸部疼痛程度,评分越高表示疼痛程度越重。
1.3.2 肺功能指标
分别于术前1 d、术后1 个月检测顶峰流速(Peak expiratory flow,PEF)、1 秒用力呼气容积(Forced exhalation volume for 1 second,FEV1)及最大肺活量(Forced vital capacity,FVC)。正常范围:PEF 6.67~8.33 L/s;FEV 男2.95~3.41 L,女2.22~2.41 L;FVC 男3.06~3.27 L,女2.267~2.36 L。低于正常范围提示肺功能的损伤,水平越高表示肺功能情况越好[8]。
1.3.3 应激反应指标
术前1 d、术后1 d、3 d 空腹采集静脉血10 mL,3 000 r/min 离心(离心半径13c m)15 min,取血清行后续检测,采用巴比妥法检测丙二醛(Malondialdehyde,MDA)水平,采用放射免疫法检测前列腺素E2(Prostaglandin E2,PGE-2)水平,采用化学发光法检测皮质醇(Cortisol,Cor)水平,正常范围:MDA 1.5~8 nmol/mL,PGE-2 31.2~2 000 pg/mpg/mL,Cor 50~280 ng/mL,值越高表示应激反应越大,对机体的损伤程度越严重[9]。
1.3.4miR-20a及TOP2A检测
两组患者空腹8 h 后取静脉血10 mL,采用实时荧光定量PCR(Real-time fluorescence quantitative PCR,qRT-PCR)检测miR-20a及TOP2A,采用2-ΔΔct法计算相对表达 量。正常范围:miR-20a0.948~52.326,TOP2A62.5~2 000 pg/mL,其水平下降提示癌细胞减少[10-11]。
1.3.5 术后并发症
记录随访期间切口感染、肺部感染、肺不张、肺漏气、心律失常等并发症发生情况。
1.4 统计学方法
采用SPSS 20.0 统计软件进行统计分析。计量资料以()表示,采用t检验,计数资料以n(%)表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 围术期指标对比
单孔组的胸管拔除时间短于三孔组,总胸腔引流量少于三孔组,VAS 评分低于三孔组,差异有统计学意义(P<0.05)。见表2。
表2 两组一般指标对比()Table 2 Comparison of general indexes between the two groups()
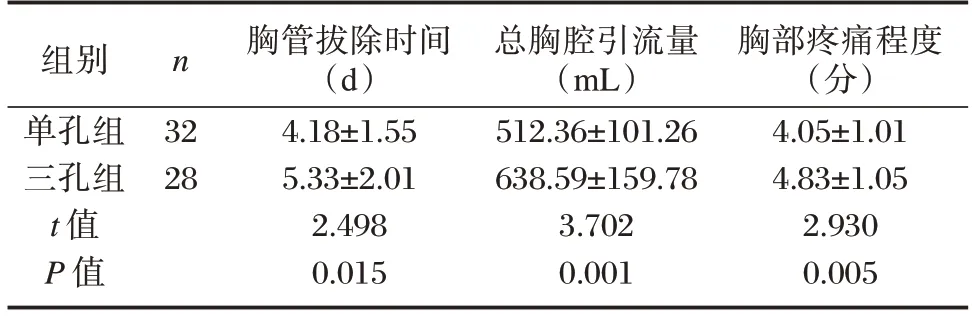
表2 两组一般指标对比()Table 2 Comparison of general indexes between the two groups()
2.2 肺功能指标对比
术后1 个月两组的PEF、FVC、FEV1 均低于术前,但单孔组三指标水平高于三孔组,差异有统计学意义(P<0.05)。见表3。
表3 两组肺功能指标对比()Table 3 Comparison of lung function indexes between the two groups()

表3 两组肺功能指标对比()Table 3 Comparison of lung function indexes between the two groups()
注:与同组术前1 d 相比,aP<0.05。
2.3 应激反应指标对比
两组的MDA、PGE-2、Cor 水平在术后1 d、3 d相比于同组术前1d 呈现先升高后降低的趋势,且术后1 d、3 d 单孔组三指标水平均低于三孔组,差异有统计学意义(P<0.05)。见表4。
表4 两组应激反应对比()Table 4 Comparison of stress responses between the two groups()
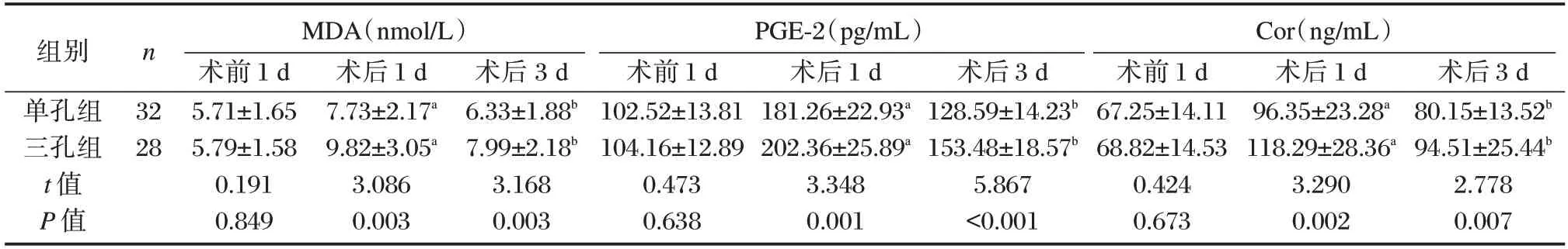
表4 两组应激反应对比()Table 4 Comparison of stress responses between the two groups()
注:与同组术前1 d 相比,aP<0.05;与同组术后1 d 相比,bP<0.05。
2.4 两组miR-20a及TOP2A 对比
单孔组和三孔组患者术后1 d 及术后3 d的miR-20a及TOP2A均较术前1 d 显著降低,差异均有统计学意义(P<0.05)。单孔组和三孔组术前1 d、术后1 d 及术后3 d的miR-20a及TOP2A比较差异均无统计学意义(P>0.05)。见表5。
表5 两组miR-20a及TOP2A 对比()Table 5 Comparison of miR-20a and TOP2A between the two groups()
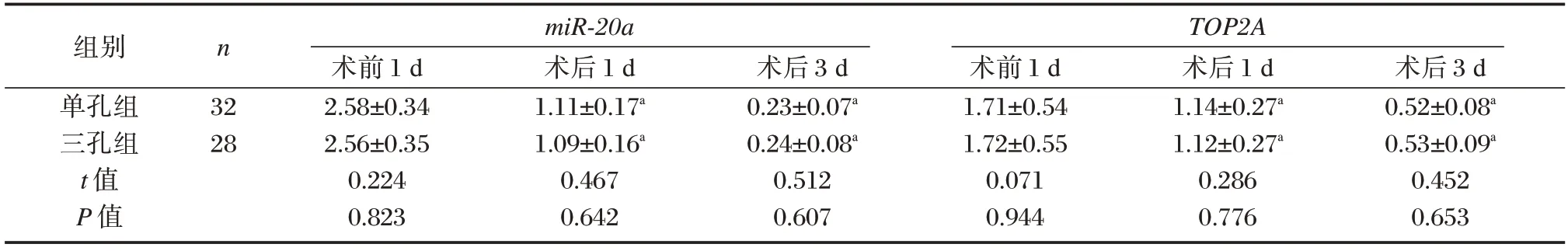
表5 两组miR-20a及TOP2A 对比()Table 5 Comparison of miR-20a and TOP2A between the two groups()
注:与同组术前1 d 相比,aP<0.05。
2.5 术后并发症对比
随访1 个月单孔组发生肺部感染1 例,心律失常1 例,总发生率6.25%(2/32);三孔组发生切口感染3 例,肺部感染1 例,肺不张1 例,肺漏气1 例,心律失常1 例,总发生率25.00%(7/28)。单孔组术后并发症发生率低于三孔组,差异有统计学意义(χ2=4.118,P=0.042)。
3 讨论
传统开胸手术创伤大,预后较差,多孔/单孔腹腔镜下手术为肺癌手术治疗提供了更多的选择。目前临床上多采用三孔和单孔腹腔镜下肺叶切除术+淋巴结清扫,但疗效及安全性差异尚未有明确的定论。本研究中,单孔组的胸管拔除时间短于三孔组,总胸腔引流量少于三孔组,VAS 评分低于三孔组,术后并发症发生率低于三孔组,表明单孔操作相比于三孔操作能更缩短胸管拔除时间,减少术后引流量,减轻术后疼痛程度和减少并发症的发生。分析其原因在于:单孔组仅存在一个操作孔,提高了肺叶切除的精确性,减少了组织渗出引起的积液[12];单孔操作减少对胸壁肌肉以及肋间神经、血管的损伤,使得患者术后的疼痛程度降低同时减少应激反应对机体的损害,有利于促进患者术后的快速康复和降低术后并发症发生的风险[13]。术后1 个月两组的PEF、FVC、FEV1 均低于术前,但单孔组三指标水平高于三孔组,原因在于单孔操作中手术创伤小,术后应激反应小,对肺功能的损伤较小。于民浩等[14]研究也表明单孔组对肺功能的损伤程度低于多孔。研究表明,MDA 水平可反映氧自由基含量,手术造成的创伤会提高氧自由基水平而对机体造成损害[15]。手术疼痛会提高PGE-2 水平,降低机体免疫功能[16]。Cor 为常见的压力激素,机体内任何不良刺激均会提高其水平[17]。本研究中,两组的MDA、PGE-2、Cor 水平在术后1 d、3 d 相比于同组术前1 d 呈现先升高后降低的趋势,且术后1 d、3 d 单孔组三指标水平均低于三孔组,表明单孔操作对机体的刺激更低。
研究发现,NSCLC 的发病机制与miRNA 及其相关基因调控异常有关。miRNA 为内源性非编码单链RNA,在细胞增殖、凋亡、上皮间质转化等多种生物学过程中发挥重要作用,其表达的异常在NSCLC 病情及预后评估、临床诊疗中具有重要作用。miR-20a可通过多种机制调控细胞增殖、迁移及侵袭,在多种恶性肿瘤发病机制、病情及预后评估中具有重要价值。研究发现miR-20a在NSCLC表达异常,与NSCLC患者TNM 分期相关[10]。TOP2A在转录过程中控制和改变DNA 的拓扑状态,参与染色体凝结、染色体单体分离以及DNA转录和复制过程中扭转应力的解除等过程。研究发现TOP2A在NSCLC 中可以作为潜在的标志物,其表达高于正常组织,其水平越高DNA 的复制活跃度越强,肿瘤增殖能力越强[11]。本研究中,NSCLC 患者术前miR-20a及TOP2A显著升高,手术后两组患者miR-20a及TOP2A均显著降低,表明单孔胸腔镜肺癌根治术与三孔胸腔镜肺癌根治术均可显著降低NSCLC 患者miR-20a及TOP2A相对表达量,对NSCLC 患者均具有较好的治疗效果。而两组患者术后miR-20a及TOP2A比较差异无统计学意义,提示两组手术在对肿瘤病灶的切除效果方面无明显差异。
综上所述,单孔胸腔镜肺癌根治术治疗早期NSCLC 患者可显著改善患者肺功能、应激反应、miR-20a、TOP2A,具有高效安全的优点,其疗效不低于传统三孔胸腔镜手术。

