基于症状管理理论构建宫颈癌根治术后患者症状管理方案*
陈果,张成娟,何佳丽,陈翠萍,江佩雯,李展,洪旖旎
(广州市第一人民医院妇科,广东广州,510180)
宫颈癌是女性常见的恶性肿瘤之一,平均发病年龄49 岁,随着筛查的普及,45%患者在Ⅰ期可被确诊。早期宫颈癌患者治疗后5 年生存率为79%~98%[1-2]。宫颈癌根治术是目前治疗不保留生育功能ⅠA1-ⅡA2 期的患者的主要手段[3],宫颈癌根治术后患者容易出现一系列症状,主要包括膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿,产生急性效应和长期影响,影响患者生活质量[2-4]。宫颈癌根治术后的患者膀胱功能障碍的发生率为22%~57%,肠道功能障碍发生率为19%~49%,性功能障碍发生率约66.67%[5],术后下肢淋巴水肿发生率为10%~41%[6]。目前,发布的宫颈癌相关指南仅简单地提及值得关注的症状,并未进一步阐述症状管理要点[8-9],相关临床研究也主要集中在探索术后患者膀胱功能障碍的对症治疗策略上[10-11],症状管理缺乏系统性。症状管理理论(symptom management theory,SMT)[12]作为一种能有效解决症状管理现象的理论,包括症状体验、症状管理策略和管理效果3 个核心概念,概念清晰、逻辑明确,已被成功用于不同的患者人群[13-15]。SMT能为宫颈癌根治术后患者的症状管理提供系统而全面的结构,本研究以SMT 为框架,以循证为手段,在德尔菲法的基础上构建宫颈癌根治术后患者的症状管理方案,现将方法和结果报道如下。
1 方法
1.1 成立研究小组
根据方案的主题,选择9 名相关专业人员组成研究小组,工作年限4~31 年,平均(15.55±3.50)年,其中从事妇科护理4 名、护理科研2 名、妇科肿瘤医生3 名;硕士6 名、本科3 名;从事护理科研及管理的副主任护师负责项目的管理和协调;妇科肿瘤的主任医师和副主任医师负责方案构建指导;妇科专科护士兼护士长负责整合构建初始方案、实施专家函询、适用性评价调查并修订方案;其余组员均接受过循证培训,参与文献筛选、评价及证据分级。
1.2 初步拟订指标体系
1.2.1 理论基础:症状管理理论 SMT包括3个互相影响的中心概念:症状体验、症状管理策略和管理效果。症状体验是症状管理的开始,包括症状感知(患者对症状的识别)、症状评价(患者对症状特征的判断)和症状反应(因症状导致的患者生理、心理、行为上的变化)。症状管理策略是指针对症状体验中一个或多个不适症状而采取的行为干预、药物干预、心理干预等医学手段。策略可以是单一的或多种联合的模式,可以针对个人、团体、家庭或工作环境来制定。症状管理效果指症状管理策略实施后患者结局指标的变化,主要有7个:功能状态、情绪状态、自我照护、医疗花费、生活质量、发病率和并发症、死亡率,在实际应用中只用选择1个或少数几个与研究密切相关的结局指标[16-17]。SMT能指导医务人员更全面评估宫颈癌术后患者的并发症,有利于医务人员制定更科学、合理、规范的措施,更全面、更人性化地评价管理策略所获得的效果,及时个性化地调整管理策略。本研究拟围绕宫颈癌根治术后患者常见症状(膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿)构建症状管理方案,明确症状管理的内容,供妇科临床医务人员参考。
1.2.2 文献循证与分析 系统地检索①计算机决策资源系统:UpToDate临床顾问数据库。②指南网:医脉通、丁香园、英国国家卫生与临床优化研究所(National Institute for Health and Care Excellence,NICE)、苏格兰学院间指南协作网(Scottish Intercollegiate Guidelines Network,SIGN)、国际指南协作网(Guidelines International Network,GIN)、世界卫生组织(World Health Organization ,WHO)。③相关专业网站:美国国家综合癌症网(National Comprehensive Cancer Network,NCCN)、美国临床肿瘤协会(American Society of Clinical Oncology,ASCO)、欧洲肿瘤内科学会(European Society for Medical Oncology,ESMO)。④中英文文献数据库:中国知网数据库、万方数据库、维普全文数据库、中国生物医学文献数据库、Cochrane library,Medline,PubMed,Embase,Web of Science,Ovid,获取与宫颈癌根治术后膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿相关的文献,并对其进行筛选与质量评价,确定最终纳入的文献,提取与主题相关的证据。整个过程均由2名及以上的研究组成员协同完成,再由小组成员共同讨论制订宫颈癌根治术后患者症状管理方案草案。
初步检索文献共2 424 篇,通过文献排重、筛选标题及摘要、查看筛选原文、追踪相关文献、进行质量评价的步骤,最终纳入符合条件的文献42 篇,其中临床决策11 篇、指南18 篇、系统评价6 篇、随机对照研究篇、专家共识5 篇。指南采用《临床指南研究与评价系统Ⅱ》(The appraisal of guidelines for research and evaluation Ⅱ,AGREE Ⅱ)进行质量评价[18],纳入指南的质量评级为A 类7 篇、B 类11 篇。系统评价、随机对照研究、专家共识采用澳大利亚乔安娜布里格斯研究所(Joanna Briggs Institute,JBI)循证实践中心评价工具(2016 版)进行质量评价[19],纳入文献的整体质量较高。围绕研究主题,选择简洁、清晰的语言表达合并相近的证据;遵循高等级、高质量、新发表的优先原则处理相悖的证据,提取证据87 项。采用JBI 证据分级系统,按照证据来源的研究设计类型及严谨性,将证据等级划分为5 级,其中lever1 证据15 项,lever2 证据13 项,lever3 证据7 项,lever4 证据5 项,lever5 证据47 项。按照FAME 原则,根据JBI 证据推荐级别系统(2014 版)划分推荐意见,划分A 级推荐证据56 项,B 级推荐证据31 项。根据症状管理理论框架,由小组成员集中商议,将提取出来的关于宫颈癌根治术后症状管理的最佳证据整理成具体可实施的症状管理方案草案。
1.3 拟定专家咨询问卷
根据初步构建的方案拟定专家函询表,包括①前言,介绍本研究的背景、意义、方案形成的方法;②宫颈癌根治术后患者症状管理方案专家函询表,邀请专家对方案的框架设计及各条目的重要性进行评定和提出修改意见;③函询专家情况调查表,调查专家的一般情况、对该领域的熟悉程度等。
1.4 确定咨询专家
专家纳入标准:从事妇科临床、妇科护理、临床管理、循证等工作10 年及以上;曾参与妇科肿瘤相关研究;副高及以上职称;护理领域本科及以上学历,其他领域硕士及以上学历。
1.5 实施专家咨询
给专家发放电子版或纸质版问卷进行咨询。结合专家意见,完善方案并形成新的问卷,继续咨询专家。第二轮咨询结束后,专家意见接近一致,停止咨询。设定指标筛选标准为保留条目均分≥4 分且变异系数CV<0.25 的指标[20]。
1.6 初步验证
根据修订后的宫颈癌根治术后患者症状管理方案制定医、护、患适用性评价调查问卷,采用便利抽样法,选取广州市某三甲医院妇科医生、护士、宫颈癌患者各10 名进行调查。医护人员纳入标准:从事妇科工作3 年及以上者。患者纳入标准:经病理确诊为子宫颈细胞癌;已行宫颈癌根治术(术后1 年内);年龄≥18 岁。排除标准:患有精神心理疾病;不知晓病情者。邀请医护人员对方案各相关条目的临床意义、安全性、可操作性和社会伦理进行评分,说明是否同意开展各条目,提出具体建议;调查患者是否愿意接受相关对策及影响接受对策的原因。根据调查结果对方案进行再修订,形成最终的宫颈癌根治术后患者症状管理方案。
1.7 统计学方法
数据采用SPSS 22.0 统计软件进行统计学分析。以问卷回收率和专家意见提出率表示专家积极程度。以变异系数(coefficient variance,CV)及Kendall协调系数W表示专家协调程度。专家权威程度以权威系数(Cr)表示,为专家自评分,Cr 由判断系数(Ca)及熟悉程度(Cs)来计算,Cr=(Ca+Cs)/2。各项目的重要性得分以均数±标准差表示。以P<0.05为差异具有统计学意义。
2 结果
2.1 专家的基本情况
本研究最终咨询专家15 名,见表1。

表1 专家的基本情况(n=15)
2.2 专家积极度及权威程度
第一轮咨询问卷回收率88.26%(>70%),专家意见提出率33.30%,积极程度良好。专家权威程度为0.76~0.93,均>0.70,具有权威性。第二轮咨询问卷回收率100%,专家意见提出率13.30%,专家权威程度为0.83~0.94。
2.3 专家意见的协调程度及专家咨询结果
第一轮各条目重要性得分均数3.73~5.00 分,标准差0~1.25,变异系数0~0.30,Kendall 协调系数 W 0.192,P<0.01。根据重要性均分及变异系数得分,结合专家意见,删除9 个条目,如删除对干预后患者进行效果评价时选用“生活质量”指标。调整10 个条目:将症状感知里的“护士”改为“管床护士”;将“询问患者是否出现以下症状”修改为“询问患者有无不适”;将“医生告知可能出现的症状和观察要点”修改为“医生联合护士”进行;将“评估并指导患者控制体重”修改为“评估患者体质量指数并指导患者控制体重”;在“饮食指导”里面增加“术后恢复正常饮食后”的限制;将“神经源性尿潴留时,首选间歇导尿”修改为“术后留置尿管超过14 日,残余尿仍>100mL 者,首选间歇导尿”;在“医生评估患者不能正确收缩盆底肌”条件里增加 “排除神经源性”的限制;将“粪便嵌塞:首选采用栓剂或灌肠”修改为“粪便嵌塞:首选采用栓剂”;在“可联合中医中药治疗前”增加“慢性便秘患者”的限制;在“性反应不敏感者:医生应给患者介绍(性)心理咨询途径”中增加“对症治疗后”的限制;新增1 条条目,“随访时,护士了解患者自我护理情况并强化指导”。
第二轮各条目重要性得分均数4.33~5.00 分,标准差0~0.82,变异系数0~0.19,均<0.25,Kendall's W 0.202,P<0.01,说明专家协调程度随方案的修订变高且最终协调程度较高。调整6 个条目:将饮食指导里面“至少饮水”改为“建议饮水”;把管理效果里的“并发症”改为“远期并发症”;将“膀胱功能障碍:尿路感染”改为“膀胱功能障碍:尿路感染等”;将“下肢淋巴水肿:蜂窝组织炎、丹毒、淋巴管炎、淋巴管肉瘤”改为“下肢淋巴水肿:蜂窝组织炎等”;在“指导患者避免任何辅助膀胱排空的方法”后增加“如腹部加压排尿”的解释;将“淋巴水肿治疗师”改为“淋巴水肿治疗师或专科护士”。
2.4 初步验证结果
本研究共调查医、护、患各10 名。医护年龄24~53 岁,平均(38.80±1.94)岁,工作年限5~28 年,平均(15.40±2.08) 年;初级职称8 名、中级7 名、高级5 名;护士大专学历2 名、本科学历8 名,医生均为硕士及以上学历。患者年龄35~57 岁,平均(49.17±2.02)岁;文化程度小学以下1 名、小学4 名、中学4 名、大专及以上1 名;主要照顾者为父母的3 名、子女4 名、配偶2 名、其他1 名;市内患者7 例、市外患者3 例。调查显示医护人员对各条目的临床意义、安全性、可操作性和社会伦理的评分均分≥4 分,100%医护和不低于80%的患者同意推广所有条目,但是该方案在临床推广可能存在操作要求不够具体、部分患者不愿意接受电话随访等困难。因此,在方案修订版的基础上,补充对锻炼、膳食纤维、外阴阴道保湿剂和润滑剂等的简易说明,修改离院后的随访方式为“电话或微信等形式”,拟定相关对策,完成宫颈癌根治术后患者症状管理方案终稿,包括宫颈癌根治术后膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿4 个方面的症状管理,见表2。
表2 宫颈癌根治术后患者症状管理方案(分,±S)
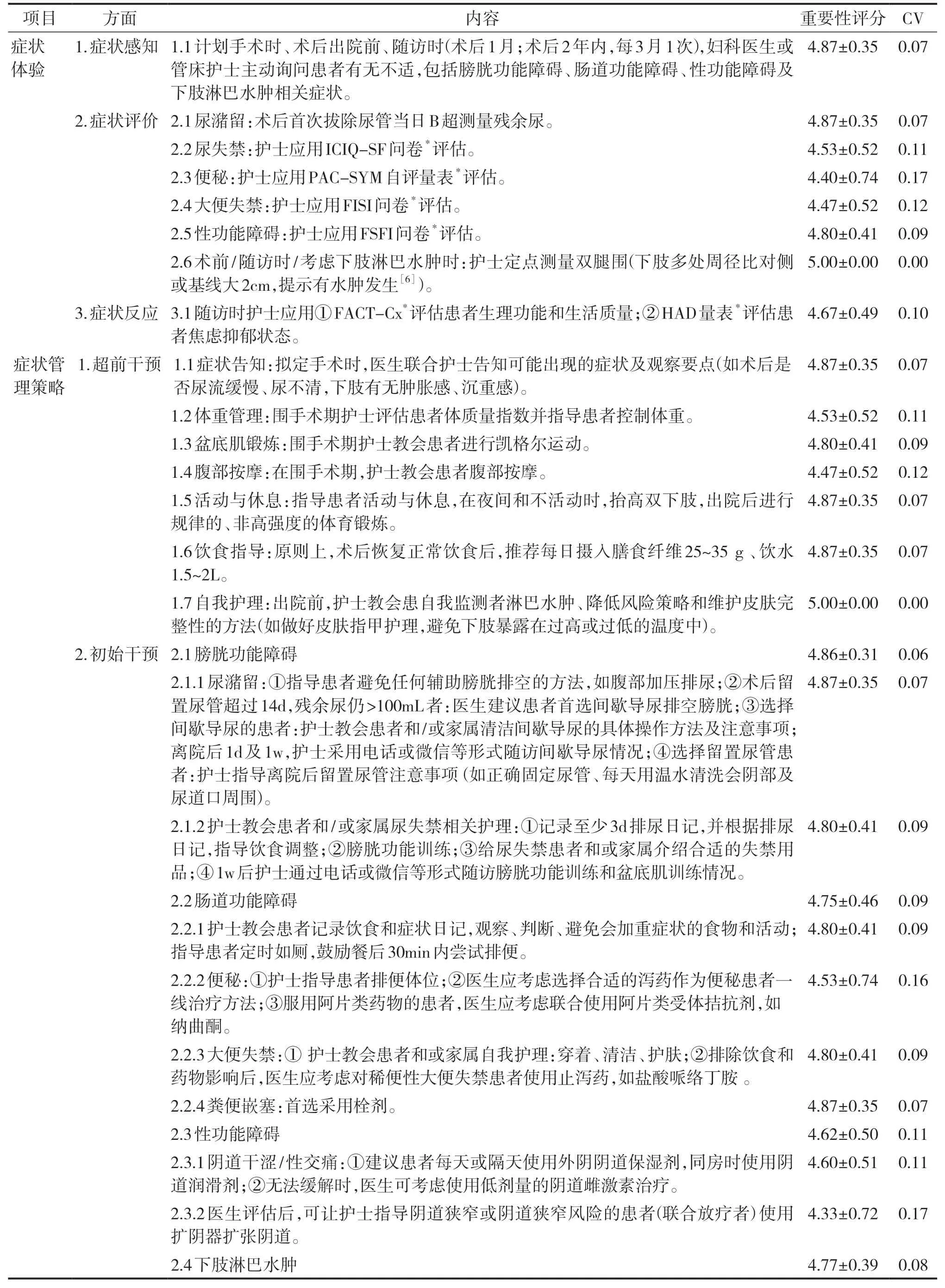
表2 宫颈癌根治术后患者症状管理方案(分,±S)
内容重要性评分 CV手术时、术后出院前、随访时(术后1月;术后2年内,每3月1次),妇科医生或主动询问患者有无不适,包括膀胱功能障碍、肠道功能障碍、性功能障碍及水肿相关症状。4.87±0.35 0.07留:术后首次拔除尿管当日B超测量残余尿。4.87±0.35 0.07禁:护士应用ICIQ-SF问卷*评估。4.53±0.52 0.11:护士应用PAC-SYM自评量表*评估。4.40±0.74 0.17 2.4大便失禁:护士应用FISI问卷*评估。4.47±0.52 0.12 2.5性功能障碍:护士应用FSFI问卷*评估。4.80±0.41 0.09 2.6术前/随访时/考虑下肢淋巴水肿时:护士定点测量双腿围(下肢多处周径比对侧或基线大2cm,提示有水肿发生[6])。5.00±0.00 0.00 3.症状反应 3.1随访时护士应用①FACT-Cx*评估患者生理功能和生活质量;②HAD量表*评估患者焦虑抑郁状态。4.67±0.49 0.10症状管理策略1.超前干预 1.1症状告知:拟定手术时,医生联合护士告知可能出现的症状及观察要点(如术后是否尿流缓慢、尿不清,下肢有无肿胀感、沉重感)。4.87±0.35 0.07 1.2体重管理:围手术期护士评估患者体质量指数并指导患者控制体重。4.53±0.52 0.11 1.3盆底肌锻炼:围手术期护士教会患者进行凯格尔运动。4.80±0.41 0.09 1.4腹部按摩:在围手术期,护士教会患者腹部按摩。4.47±0.52 0.12 1.5活动与休息:指导患者活动与休息,在夜间和不活动时,抬高双下肢,出院后进行规律的、非高强度的体育锻炼。4.87±0.35 0.07 1.6饮食指导:原则上,术后恢复正常饮食后,推荐每日摄入膳食纤维25~35g、饮水1.5~2L。1.7自我护理:出院前,护士教会患自我监测者淋巴水肿、降低风险策略和维护皮肤完整性的方法(如做好皮肤指甲护理,避免下肢暴露在过高或过低的温度中)。4.87±0.35 0.07 5.00±0.00 0.00 2.初始干预 2.1膀胱功能障碍4.86±0.31 0.06 2.1.1尿潴留:①指导患者避免任何辅助膀胱排空的方法,如腹部加压排尿;②术后留置尿管超过14d,残余尿仍>100mL者:医生建议患者首选间歇导尿排空膀胱;③选择间歇导尿的患者:护士教会患者和/或家属清洁间歇导尿的具体操作方法及注意事项;离院后1d及1w,护士采用电话或微信等形式随访间歇导尿情况;④选择留置尿管患者:护士指导离院后留置尿管注意事项 (如正确固定尿管、每天用温水清洗会阴部及尿道口周围)。4.87±0.35 0.07 2.1.2护士教会患者和/或家属尿失禁相关护理:①记录至少3d排尿日记,并根据排尿日记,指导饮食调整;②膀胱功能训练;③给尿失禁患者和或家属介绍合适的失禁用品;④1w后护士通过电话或微信等形式随访膀胱功能训练和盆底肌训练情况。4.80±0.41 0.09 2.2肠道功能障碍4.75±0.46 0.09 2.2.1护士教会患者记录饮食和症状日记,观察、判断、避免会加重症状的食物和活动;指导患者定时如厕,鼓励餐后30min内尝试排便。4.80±0.41 0.09 2.2.2便秘:①护士指导患者排便体位;②医生应考虑选择合适的泻药作为便秘患者一线治疗方法;③服用阿片类药物的患者,医生应考虑联合使用阿片类受体拮抗剂,如纳曲酮。2.2.3大便失禁:① 护士教会患者和或家属自我护理:穿着、清洁、护肤;②排除饮食和药物影响后,医生应考虑对稀便性大便失禁患者使用止泻药,如盐酸哌络丁胺 。4.53±0.74 0.16 4.80±0.41 0.09 2.2.4粪便嵌塞:首选采用栓剂。4.87±0.35 0.07 2.3性功能障碍4.62±0.50 0.11 2.3.1阴道干涩/性交痛:①建议患者每天或隔天使用外阴阴道保湿剂,同房时使用阴道润滑剂;②无法缓解时,医生可考虑使用低剂量的阴道雌激素治疗。4.60±0.51 0.11 2.3.2医生评估后,可让护士指导阴道狭窄或阴道狭窄风险的患者(联合放疗者)使用扩阴器扩张阴道。4.33±0.72 0.17 2.4下肢淋巴水肿4.77±0.39 0.08
(续表2)

表2 宫颈癌根治术后患者症状管理方案(分,±S)
注:*ICIQ-SF(international consultation on incontinence questionnaire-short form),国际尿失禁咨询委员会尿失禁问卷,能简易判断尿失禁类型、尿失禁的严重程度,总分1~21 分,得分越高代表尿失禁越严重[21];PAC-SYM(patient assessment of constipation symptoms),便秘患者症状自评量表,总分0~44 分,得分越高代表便秘症状越严重[22];FISI(fecal incontinence severity inde),大便失禁严重程度指数问卷,总分0~61 分,分数越高代表大便失禁越严重[23];FSFI(female sexual function index),女性性功能指数问卷,总分2~36 分,默认FSFI<26.55 分为女性性功能障碍[24];FACT-Cx(functional assessment of cancer therapy-cervix),癌症治疗功能评价量表-宫颈癌模块,总分0~168 分,得分越高,代表生理功能、生活质量越好[25-26];HAD(hospital anxiety and depression),医院焦虑抑郁量表,A 为焦虑状态筛查项目,D 为抑郁状态筛查项目,分别计分,分值越高,症状越明显,无症状(0~7分),可疑(8~10 分),11~21 分(肯定存在症状)[27]。
项目方面内容重要性评分 CV 2.4.1轻度淋巴水肿:护士教会患者和/或家属单纯淋巴引流手法。4.60±0.51 0.11 2.4.2随访时,护士了解患者自我护理情况并强化指导。4.93±0.26 0.05 3.联合他科治疗3.1膀胱功能障碍:医生评估患者不能正确收缩盆底肌并排除神经源性时,可考虑辅以电刺激和/或生物反馈。4.40±0.74 0.17 3.2肠道功能障碍4.72±0.45 0.10 3.2.1慢性便秘患者,可联合中医中药治疗。4.33±0.72 0.17 3.2.2考虑因盆底肌功能障碍导致便秘的患者,医生可建议患者联合生物反馈治疗。 4.80±0.41 0.09 3.3.3初始干预效果不理想的失禁患者,医生可建议患者进行监督式盆底肌肉训练、生物反馈和直肠灌洗。4.80±0.41 0.09 3.3.4合并精神心理/睡眠障碍的患者,医生应介绍其接受心理指导和认知治疗。4.93±0.26 0.05 3.3性功能障碍:对症治疗后,医生可考虑给性反应仍不敏感的患者介绍(性)心理咨询途径。4.80±0.41 0.09管理效果3.4下肢淋巴水肿4.60±0.58 0.13 3.4.1邀请淋巴水肿治疗师或专科护士为水肿患者选择合适的下肢外部加压设备。4.40±0.74 0.17 3.4.2有自觉症状的下肢淋巴水肿患者,医生应介绍至淋巴水肿治疗师或专科护士处进行综合消肿治疗(complete decongestive therapy,CDT),必要时联合使用间歇性气压泵(intermittent pneumatic compression,IPC)治疗。4.80±0.41 0.09 1.功能状态 1.1应用FACT-CX量表*,并评估是否出现相关功能障碍。4.80±0.41 0.09 2.情绪状态 2.1应用HAD量表*评估。4.33±0.82 0.19 3.远期并发症3.1膀胱功能障碍:尿路感染等。4.87±0.35 0.07 3.2下肢淋巴水肿:蜂窝组织炎等。4.87±0.35 0.07
3 讨论
3.1 方案制订的科学性分析
本研究先根据循证的方法,系统地查询和筛选文献,严格地评价文献质量,规范地提取可信又有效的研究结果,纳入符合条件的文献42 篇,围绕研究主题提取证据87 项。再由小组成员根据临床实际工作,以SMT 为框架,细化最佳证据的实施者、实施对象、实施时机等,形成方案的草案。然后,在完善方案时采用了德尔菲专家咨询法,共进行了两轮,第一轮专家问卷回收率为88.26%,第二轮为100.00%,均>70%,专家积极程度良好。两轮专家自评权威程度均>0.70,具有权威性。通过咨询,删除了专家评分低及意见不统一的项目,调整了不严谨的措辞,共删除9 个条目,调整16 个条目,新增1 个条目,最终所有条目重要性评分均数4.33~5.00,变异系数0~0.19,<0.25。接着,通过相关利益者的适用性评价,进一步细化完善方案,使方案更本土化,利于临床应用。本方案的构建过程层层递进、环环相扣,符合循证实践的过程,具有较高的科学性。
3.2 方案的实用性分析
本方案以SMT[12]为构建框架,并通过专家咨询、相关利益者适用性评价,使方案尽可能做到理论与临床实际相结合[28],具有实用性与系统性。方案分为症状体验、症状管理策略、管理效果3 个部分,内容细化了实施者、实施对象、实施时机、具体措施,使方案具有可操作性。
方案里首先询问患者的症状感知,再进一步采用自评量表的方式评价患者感知到的症状,这种递进式、多维度的症状体验评估有利于个性化地判断患者的症状管理需求,并以此采取针对性的症状管理策略[29]。
方案将症状管理策略分为了超前干预、初始干预和联合他科治疗三部分。超前干预以教会患者自我管理为主,包括:①症状告知,以利于患者及时发现问题;②需要患者长期管理的共性策略:如体重管理;③简易且有益的策略:如腹部按摩。初始干预指患者出现相应症状后妇科医护人员可给予的初步干预措施,如纠正尿失禁患者的不良生活方式[30]。患者初始干预效果不理想、症状明显、合并心理障碍等情况时,需联合他科治疗,如邀请淋巴水肿治疗师或专科护士为有自觉症状的下肢淋巴水肿患者进行综合消肿治疗[31-32]。这样分阶段地实施管理策略,有利于及早、及时、准确地干预患者的症状[33]。
考虑宫颈癌患者的心理负担重,而不良的情绪状态会叠加成为患者的症状负担[34],本方案纳入了功能状态、情绪状态及远期并发症三项作为管理效果的评价指标,以利于及时个性化地调整管理策略,验证方案的有效性。
3.3 方案制定的全面性分析
由于疾病和治疗的原因,癌症患者常常要面临多重症状的困扰,而目前常见的以单一症状的对症管理为主的症状管理形式难以满足患者需求[35]。在术后1 年内,宫颈癌患者膀胱功能障碍以神经源性为主,典型的症状是尿潴留,也可能出现尿失禁;远期约30%的患者会出现压力性尿失禁[4]。肠道功能障碍主要表现为便秘、排便不全与大便失禁,这些症状可能在术后2 年内缓解[2]。性功能障碍主要表现为性交痛、性欲减退、无性高潮等,严重的性功能障碍出现在术后6 个月内,持续长达2 年[7]。下肢淋巴水肿的患者在初期可能仅有下肢肿胀感、沉重感等,如不及时干预,术后5 年内患者出现中度或以上淋巴水肿的比例可能高达25%[2],且难以随时间改善,影响日常生活能力。本研究围绕这些宫颈癌根治术后的常见症状(膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿)构建症状管理方案。本方案从生理功能、生活质量、心理状态不同维度收集患者的症状体验,并针对其中一个或多个症状实施症状管理策略,丰富了宫颈癌根治术后患者症状管理的内容。同时,方案囊括了整个围手术期及术后中长期的随访时间,强化了宫颈癌根治术患者的全程管理。
4 小结
本方案围绕膀胱功能障碍、肠道功能障碍、性功能障碍、下肢淋巴水肿4 种宫颈癌根治术后高发的症状阐述,重视相关症状,及早预防其发生。本方案从症状体验、症状管理策略、管理效果3 方面系统总结了宫颈癌根治术后患者的症状管理要点,利于临床医护人员及早发现、干预相关问题、及时评估干预效果并调整干预方案。由于本研究构建方案时所提取的证据等级有限,有近一半的证据源于专家共识,随着临床实践工作的开展,有必要在获取更高质量的证据后,对本方案动态更新。

