嗅觉与味觉刺激联合抚触护理对早产儿喂养进程及康复情况的影响
郭玉珍
(厦门大学附属妇女儿童医院(厦门市妇幼保健院、厦门市围产-新生儿感染重点实验室、厦门市围产医学临床研究中心)新生儿科,福建厦门 361000)
早产儿因胎龄小,神经反射尚未健全,各系统器官发育不成熟,导致呼吸-吮吸-吞咽等功能较差,难以实现完全经口喂养。 因此,早产儿在早期常需通过管饲喂养满足其每日营养需求。 在此期间,为促进早产儿的各系统器官发育及体格生长,护理人员会采用一定的护理措施,如进行抚触护理等。 胎儿发展的第一感觉是触觉,抚触护理能通过触觉刺激兴奋迷走神经,进一步促进胃肠黏膜分泌肽类激素,帮助营养物质消化和代谢[1]。然而,管饲喂养并非一种生理反应喂养方式,营养物质未经过口腔与鼻腔,早产儿不能接触到乳汁的气味和味道,因此,对头相反应的刺激不足。 而头相反应能增加肠道蠕动、消化酶分泌和消化激素释放[2]。嗅觉与味觉刺激能激活更复杂的路径,启动食物预期,并触发头相反应,做好身体为食物摄入而协调的生理准备[3]。 基于此,本研究选取2021 年1月—2022 年12 月厦门市妇幼保健院新生儿重症监护室(NICU)接收的80 例早产儿为对象,探究嗅觉与味觉刺激联合抚触护理对其喂养进程及康复情况的影响。 报道如下。
1 资料与方法
1.1 一般资料
选取厦门市妇幼保健院新生NICU 接收的80 例早产儿为研究对象。 纳入标准:(1)孕周为28~37 周;(2)口腔发育完善;(3)嗅觉、味觉正常;(4)经评估需实施管饲喂养;(5)生命体征平稳;(6)家属自愿签署研究知情同意书。排除标准:(1)存在先天性中枢神经系统畸形或感染;(2)存在先天性消化道畸形;(3)存在呼吸暂停、重度窒息;(4)患有脑损伤、颅内出血;(5)有唇腭裂。 根据随机数字表法将所有早产儿分为两组,每组40 例。对照组中男婴23 例,女婴17 例;胎龄29~34 周,平均胎龄(31.92±2.12)周;体重1 226~2 000 g, 平均体重(1 613.41±230.69)g;Apgar 评分8.9~9.2 分,平均Apgar 评分(9.05±0.17)分。 观察组中男婴22 例, 女婴18 例; 胎龄30~35 周, 平均胎龄(32.20±1.56)周;体重1 159~1 996 g,平均体重(1 577.41±227.87)g;Apgar 评分8.9~9.4 分,平均Apgar评分(9.08±0.19)分。 两组早产儿的各项一般资料比较,组间差异无统计学意义(P>0.05),具有可比性。本研究已获厦门市妇幼保健院医学伦理委员会批准。
1.2 方法
早产儿入院后放入暖箱。进行体温、意识、肠鸣音等监测,实施无菌护理。遵医嘱置入经口胃管,根据管饲喂养量和喂养时间完成喂养计划。 管饲奶液温度为38~40℃。 将奶液注入空针筒中,通过重力作用灌入胃内。
对照组采用抚触护理。 于喂养前2 h 或喂养1 h后进行抚触, 抚触前需涂抹润肤油在手上摩擦预热。协助早产儿取平卧位,从头部按摩到颈部两侧,再从颈部后侧到肩膀,之后从背部到下背部和腰部,再从大腿开始到脚踝,最后从肩膀到手腕。 以12 s/次的频率进行轻柔抚触,每个部位反复5 次。 完成后再对左右臂、左右腿和双脚进行6 次被动屈曲、伸展运动。抚触过程中要注意与早产儿进行眼神和语言上的互动,同时密切观察其面部舒适反应和皮肤反应。
观察组在对照组基础采用嗅觉与味觉刺激。嗅觉刺激:用注射器取5 mL 喂给早产儿的乳汁(母乳、强化母乳或婴儿配方奶粉),滴在无菌纱布上,靠近其鼻子, 手持纱布从一个鼻孔缓慢移动到另一个鼻孔,距离保持1~2 cm,持续1 min。味觉刺激:将无菌棉签用乳汁浸湿后,涂抹在早产儿的嘴唇和舌头上,或使用注射器将0.2 mL 乳汁滴至早产儿嘴唇、 舌头,3 min后进行管饲喂养。早中晚各实施一次,直至胃管拔除。
两组早产儿护理时长为早产儿入院后至胃管拔除。
1.3 观察指标
(1)喂养进程指标。包括喂养过渡时间(开始经口喂养:早产儿首次自主吮奶且摄入奶量>5 mL,完全经口喂养: 每日经口喂养奶量>120 mL/kg 且管饲停止超过48 h, 喂养过渡时间为开始经口喂养至完全经口喂养的时间)、 胃管拔除时间、 胃肠道转运时间(初次喂养时在乳汁中加入卡红染料120 mg,记录早产儿首次出现排便中有染料的时间)、住院时间。
(2)喂养表现。 记录早产儿开始经口喂养与完全经口喂养的喂养效率、吮吸效率。
(3)生长发育情况。包括身长、体重、头围。评估时间为护理前、护理结束后1 d。
(4)营养状态。 护理前、护理结束后1 d,抽取早产儿外周静脉血4 mL,采用离心法获取血清,冻存待检,以免疫比浊法检测白蛋白(ALB)、转铁蛋白(TRF)水平;并以皮褶厚度测量仪测量早产儿的三头肌皮褶厚度(TSF)。
1.4 统计方法
采用SPSS 25.0 统计学软件进行数据分析。 喂养过渡时间等计量资料用(±s)表示,采用t 检验;性别等计数资料用率(%)表示,采用χ2检验。 P<0.05 为差异有统计学意义。
2 结 果
2.1 两组喂养进程指标比较
观察组的喂养过渡时间、胃管拔除时间、胃肠道转运时间、住院时间均短于对照组,组间差异有统计意义(P<0.05)。 见表1。
表1 两组早产儿喂养进程指标比较(±s)
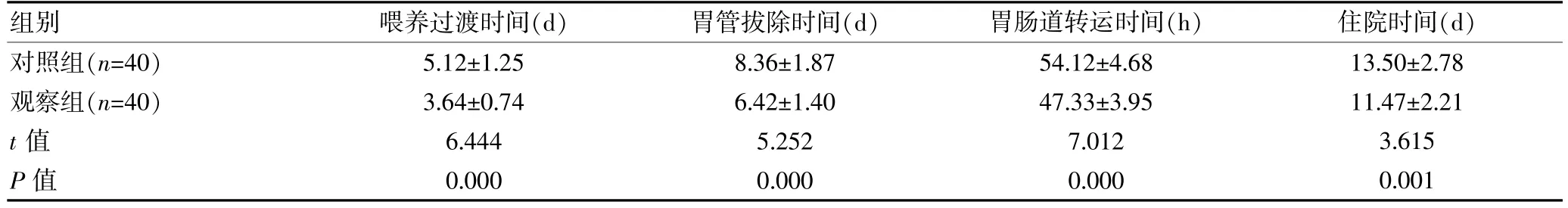
表1 两组早产儿喂养进程指标比较(±s)
组别喂养过渡时间(d)胃管拔除时间(d)胃肠道转运时间(h) 住院时间(d)对照组(n=40)观察组(n=40)t 值P 值5.12±1.25 3.64±0.74 6.444 0.000 8.36±1.87 6.42±1.40 5.252 0.000 54.12±4.68 47.33±3.95 7.012 0.000 13.50±2.78 11.47±2.21 3.615 0.001
2.2 两组喂养表现指标比较
观察组开始经口喂养、完全经口喂养的喂养效率及吮吸效率均高于对照组, 组间差异有统计意义(P<0.05)。 见表2。
表2 两组早产儿喂养表现指标比较(±s)

表2 两组早产儿喂养表现指标比较(±s)
组别喂养效率(mL/min)开始经口喂养 完全经口喂养吮吸效率(次/min)开始经口喂养 完全经口喂养对照组(n=40)观察组(n=40)t 值P 值9.62±1.68 11.23±2.65 3.245 0.002 25.67±4.65 32.49±5.42 6.040 0.000 18.38±3.05 20.75±3.51 3.224 0.002 46.62±6.48 55.16±7.30 5.533 0.000
2.3 两组护理前后生长发育情况指标比较
护理前,两组的各项生长发育情况指标水平比较,组间差异无统计学意义(P>0.05);护理结束后1 d,两组的各项生长发育情况指标水平均改善,且观察组的身长、头围均长于对照组,体重重于对照组,组间差异有统计意义(P<0.05)。 见表3。
表3 两组早产儿生长发育情况比较(±s)

表3 两组早产儿生长发育情况比较(±s)
注:与同组治疗前比较,*P<0.05
组别身长(cm)护理前 护理结束后1 d头围(cm)护理前 护理结束后1 d体重(g)护理前 护理结束后1 d对照组(n=40)观察组(n=40)t 值P 值40.51±5.37 39.96±5.16 0.467 0.642 46.38±6.10*49.71±6.93*2.281 0.025 27.63±1.57 28.05±1.64 1.170 0.246 31.25±1.70*33.74±1.94*6.105 0.000 1 613.41±230.69 1 577.41±227.87 0.702 0.485 2 155.65±261.17*2 308.44±289.72*2.477 0.015
2.4 两组护理前后营养状态指标比较
护理前,两组的ALB、TRF、TSF 比较,组间差异无统计学意义(P>0.05);护理结束后1 d,两组的ALB、TRF 水平高于护理前,TSF 厚于护理前, 组间差异有统计学意义(P<0.05),但观察组的各指标水平与对照组比较,组间差异无统计学意义(P>0.05)。 见表4。
表4 两组早产儿营养状态比较(±s)
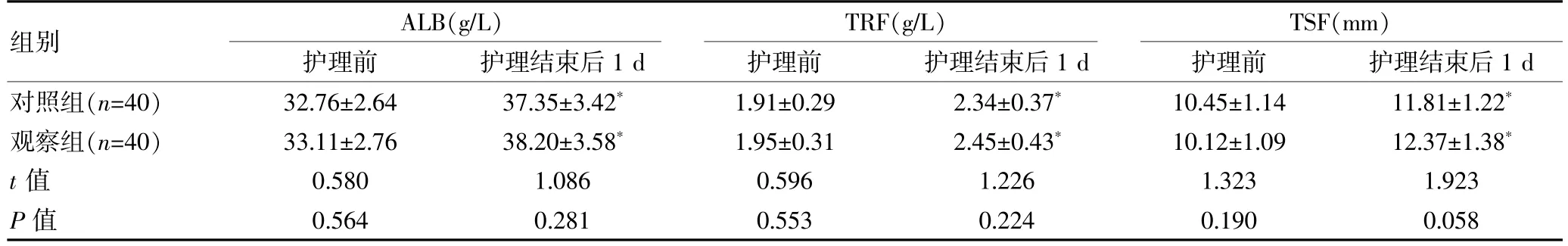
表4 两组早产儿营养状态比较(±s)
注:与同组治疗前比较,*P<0.05
组别ALB(g/L)护理前 护理结束后1 d TRF(g/L)护理前 护理结束后1 d TSF(mm)护理前 护理结束后1 d对照组(n=40)观察组(n=40)t 值P 值32.76±2.64 33.11±2.76 0.580 0.564 37.35±3.42*38.20±3.58*1.086 0.281 1.91±0.29 1.95±0.31 0.596 0.553 2.34±0.37*2.45±0.43*1.226 0.224 10.45±1.14 10.12±1.09 1.323 0.190 11.81±1.22*12.37±1.38*1.923 0.058
3 讨 论
早产儿面临的特定问题包括:(1)不能协调吸吮和吞咽,因此只能管饲;(2)胃肠道系统不成熟,对乳汁的耐受性较差, 有潜在的致命性肠道炎症风险,如坏死性小肠结肠炎;(3)对热量需求极高,因此生长发育受限和神经发育受损的相关风险较高;(4)管饲时,通常不考虑嗅觉和味觉,更侧重于卡路里和营养素的最佳供应。 由此可见,管饲喂养虽能保证早产儿的每日所需营养量,但因生长发育等问题,若不采取相应的干预措施,很可能发生喂养不耐受。乐琼等[4]的研究指出,感知觉方面的训练可促进早产儿的中枢神经系统发育,改善其发育迟滞症状,降低喂养不耐受的发生率。
抚触护理能通过感觉刺激,触发大脑对体表触觉和压力的感受,大脑接收信息后兴奋迷走神经,增加胃肠道激素的分泌和胃肠蠕动的活力,促进胃肠道营养物质的吸收和消化,使早产儿发育明显加快[5]。本研究应用抚触护理后,早产儿的喂养进行顺利,营养状态均衡。但联合嗅觉、味觉刺激后,观察组的喂养过渡时间、胃管拔除时间、胃肠道转运时间、住院时间均短于对照组,开始经口喂养、完全经口喂养的喂养效率及吮吸效率均高于对照组, 组间差异有统计学意义(P<0.05)。 这提示在抚触护理的基础上联合嗅觉、味觉刺激可有效缩短喂养进程, 提升早产儿的喂养表现。 本研究结果显示,护理后,观察组的身长、头围均长于对照组,体重重于对照组,组间差异有统计学意义(P<0.05),说明嗅觉、味觉刺激有利于早产儿的生长发育。方佳等[6]的研究指出,在早产儿喂养护理中增加嗅觉、味觉刺激,能提高喂养耐受性,缩短喂养进程,促进早产儿体重增长。 分析原因:(1)嗅觉与味觉刺激能激活眶额叶皮层(OFC)。 OFC 是接受视觉、听觉、躯体感觉、味觉和嗅觉五种感觉信息的重要区域,OFC 中的许多神经元可对味道刺激起反应[7]。 临床研究指出,OFC 一些神经元的放电频率与对味道、气味等感觉特征的主观价值呈正比,即对味道、气味的吸引力越大,OFC 内相关神经元的反应也越大[8]。 因此,嗅觉与味觉刺激能通过激活OFC 的一些神经元反应,增加早产儿对营养物质的需求。(2)嗅觉与味觉受体介导的胃肠激素分泌。嗅觉受体遍布整个胃肠道及胰腺、肝脏等辅助消化和营养代谢的器官中,同样,味觉受体在整个胃肠上皮中表达, 参与调节食物摄入、消化及生长素释放肽、胆囊收缩素、瘦素、胰高血糖素等消化激素的分泌[9]。 用无菌纱布蘸取乳汁靠近早产儿的鼻孔,或用无菌棉签蘸取乳汁涂抹在早产儿的嘴唇和舌头上,可启动嗅觉与味觉受体介导的消化激素分泌,促进胃肠道功能运转。 此外,少量的乳汁,或乳汁中负责气味的挥发性化合物,可从胃反流到上消化道,激活嗅觉和味觉受体及OFC[10]。本研究结果显示,两组护理结束后1 d 的ALB、TRF 水平均高于护理前,TSF 原于护理前,但两组间差异无统计学意义(P>0.05),说明管饲喂养可均衡早产儿营养状态。
综上所述,在早产儿抚触护理的基础上联合嗅觉与味觉刺激有利于缩短喂养进程, 提升喂养表现,促进生长发育,维持营养均衡。

