血管内皮生长因子D、miRNA-34 在甲状腺乳头状癌中的表达及与患者预后的关系△
张青松,杨迎旭,谌童童
郑州市中心医院甲状腺外科,郑州 450000
甲状腺乳头状癌是临床较为常见的恶性肿瘤,占所有甲状腺恶性肿瘤的60%~90%,近年来发病率呈逐年上升趋势[1-2]。甲状腺乳头状癌好发于女性,与其他病理类型的甲状腺癌相比预后较好,但由于存在明显的淋巴结转移倾向,且淋巴结转移发现越晚,转移数目就会越多,若不尽早治疗,易加重病情,治疗效果并不理想[3]。相关研究显示,约50%的甲状腺乳头状癌患者经手术治疗后,仍然会存在明显的淋巴结转移倾向,存在一定的二次手术风险[4-5]。因此,早发现、早治疗是改善甲状腺乳头状癌患者预后的关键,但微小淋巴结转移病灶往往不能进行早期治疗而延误最佳的手术治疗时间。甲状腺乳头状癌患者的预后与多种因素有关,目前关于血管内皮生长因子D(vascular endothelial growth factor D,VEGFD)、miRNA-34 的表达与甲状腺乳头状癌患者预后关系的研究较少[6-7]。基于此,本研究探讨VEGFD、miRNA-34 在甲状腺乳头状癌中的表达及与患者预后的关系,现报道如下。
1 资料与方法
1.1 一般资料
选取2015 年5 月至2019 年7 月郑州市中心医院收治的甲状腺乳头状癌患者。纳入标准:①符合《甲状腺微小乳头状癌诊断与治疗中国专家共识(2016 版)》[8]中甲状腺乳头状癌的诊断标准,经病理学检查确诊;②无肝肾功能异常;③未合并其他恶性肿瘤;④临床资料完整。排除标准:①合并代谢性疾病;②合并认知功能障碍或精神疾病;③妊娠期或哺乳期女性。依据纳入和排除标准,本研究共纳入352 例甲状腺乳头状癌患者,其中男152 例,女200 例;年龄22~63 岁,平均(31.46±4.25)岁;肿瘤最大直径1~4 cm,平均(2.32±0.23)cm;临床分期:Ⅰ期85 例,Ⅱ期84 例,Ⅲ期91 例,Ⅳ期92例。选取同期郑州市中心医院收治的349 例甲状腺结节患者,其中男118 例,女231 例;年龄21~61岁,平均(30.87±4.16)岁;结节最大直径1~5 cm,平均(2.41±0.21)cm。甲状腺乳头状癌患者与甲状腺结节患者的性别、年龄比较,差异均无统计学意义(P﹥0.05),具有可比性。本研究经医院伦理委员会批准通过,所有患者均知情同意。
1.2 免疫组化法检测VEGFD 的表达情况
取352 例甲状腺乳头状癌患者的甲状腺乳头状癌组织及349 例甲状腺良性病变患者的正常甲状腺组织,石蜡包埋,连续切片,厚度为3~4 μm,抗原修复,磷酸盐缓冲液(phosphate buffered solution,PBS)冲洗3次,每次3 min。采用内源性过氧化物酶阻断剂(试剂A)室温孵育10 min,以阻断内源性过氧化物酶活性,PBS 冲洗3 次,每次3 min。一抗采用羊抗人VEGFD 多克隆抗体,室温孵育150 min,PBS冲洗3次,每次3 min,加入聚合酶辅助剂(试剂B),室温孵育20 min,PBS冲洗3次,每次3 min。二抗采用辣根过氧化物酶标记的羊抗人免疫球蛋白G 多聚合体(试剂C),室温孵育30 min;新鲜配制的二氨基联苯胺(diaminobenzidine,DAB)显色,在显微镜下终止显色,复染,中性树胶封片,光镜下观察。以PBS 代替一抗作为阴性对照。结果判定[9]:依据染色强度和阳性细胞所占比例进行评分。无着色计0 分,淡黄色染色计1 分,棕黄色染色计2分,棕褐色染色计3 分;阳性细胞所占比例﹤25%计1 分,阳性细胞所占比例25%~50%计2 分,阳性细胞所占比例﹥50%计3 分。将染色强度评分和阳性细胞所占比例评分相乘,≤2 分为阴性表达,﹥2 分为阳性表达。
1.3 逆转录聚合酶链反应(reverse transcriptionpolymerase chain reaction,RT-PCR)法检测miRNA-34 的表达情况
取352 例甲状腺乳头状癌患者的甲状腺乳头状癌组织及349 例甲状腺良性病变患者的正常甲状腺组织,提取总RNA,紫外分光光度仪和1%琼脂糖变性凝胶电泳检测RNA的完整性,反转录成互补DNA(complementary DNA,cDNA),以cDNA 为模板,使用PCR 引物进行PCR 扩增,进行反转录。向得到的反应液中添加不含RNA 酶的水补至50 μl,取1 μl 稀释液进行下一步荧光定量RT-PCR:95 ℃预变性5 min,94 ℃变性15 s,55 ℃退火30 s,70 ℃延伸30 s,共40 个循环。每个样本设置2 个复孔,每批样本设置1 个空白对照。采用2-△△Ct法计算miRNA-34 的相对表达量,以相对表达量0.247 为临界值[10],将miRNA-34 相对表达量﹥0.247 判定为阳性,≤0.247 判定为阴性。
1.4 随访
采用电话或门诊复查方式对甲状腺乳头状癌患者进行为期3 年的随访,随访时间截至2022 年7月。依据随访结果将甲状腺乳头状癌患者分为预后良好组和预后不良组,将复发、转移、死亡判定为预后不良,其余判定为预后良好。
1.5 统计学方法
采用SPSS 21.0 软件对所有数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;甲状腺乳头状癌患者预后不良的影响因素采用多因素Logistic 回归分析;以P﹤0.05为差异有统计学意义。
2 结果
2.1 VEGFD、miRNA-34 表达情况的比较
甲状腺乳头状癌组织中VEGFD、miRNA-34 阳性表达率均明显高于正常甲状腺组织,差异均有统计学意义(P﹤0.01)。(表1)
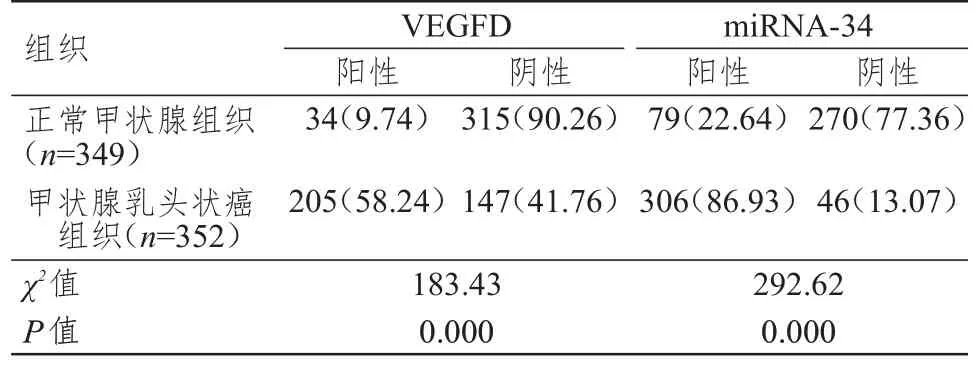
表1 甲状腺乳头状癌组织和正常甲状腺组织中VEGFD、miRNA-34 表达情况的比较[n(%)]
2.2 不同预后情况甲状腺乳头状癌患者临床特征的比较
随访3 年,352 例甲状腺乳头状癌患者中预后良好319 例,预后不良33 例,分别作为预后良好组和预后不良组。预后良好组和预后不良组甲状腺乳头状癌患者年龄、肿瘤最大直径、性别、分化程度比较,差异均无统计学意义(P﹥0.05);预后良好组和预后不良组甲状腺乳头状癌患者淋巴结转移情况、VEGFD 表达情况、miRNA-34 表达情况比较,差异均有统计学意义(P﹤0.05)。(表2)
2.3 甲状腺乳头状癌患者预后影响因素的多因素分析
将2.2 中差异有统计学意义的淋巴结转移情况、VEGFD 表达情况、miRNA-34 表达情况作为自变量,甲状腺乳头状癌患者的预后作为因变量,纳入多因素Logistic 回归分析,结果显示,淋巴结转移、VEGFD 阳性表达、miRNA-34 阳性表达均是甲状腺乳头状癌患者预后不良的独立危险因素(P﹤0.05)。(表3)
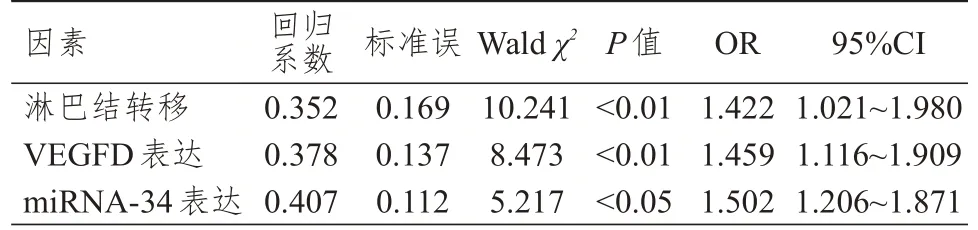
表3 甲状腺乳头状癌患者预后影响因素的多因素Logistic 回归分析
3 讨论
甲状腺癌是头颈部较为常见的内分泌肿瘤,约10%的甲状腺结节会恶化进展为甲状腺癌,其中甲状腺乳头状癌占所有甲状腺恶性肿瘤的80%以上,与其他恶性肿瘤相比,甲状腺乳头状癌生长速度较慢,预后较好,且好发于女性[11]。但由于15%左右的甲状腺乳头状癌存在不同程度的恶性行为,可出现局部浸润、远处转移,手术及放疗效果并不理想。随着医学技术的不断发展及研究的不断深入,研究者发现,肿瘤的发生、发展是多基因及多阶段相互作用的结果[12-13]。基于此,需进一步探讨VEGFD、miRNA-34在甲状腺乳头状癌中的作用。
目前临床越来越重视miRNA 与甲状腺相关联的研究,探讨miRNA 异常表达与甲状腺癌的关系有重要意义,其中miRNA 突变、缺失及表达异常均与肿瘤的发生发展密切相关,参与肿瘤细胞的增殖、分化和凋亡过程,有助于疾病的诊断、治疗及预后评估[14]。miRNA-34 编码基因位于基因脆性位点区域,当肿瘤基因的染色体出现异常,会导致miRNA-34 表达水平的改变。阮圣辉等[15]研究发现,miRNA-34 与细胞的放射敏感性有关,放射敏感性高的细胞经照射后,miRNA-34呈高表达,甲状腺是放疗敏感器官,放射线是目前唯一确定的甲状腺癌危险因素,说明甲状腺接受放射线照射会导致miRNA-34 表达上调,导致肿瘤的发生,这可能是因为miRNA-34 可通过靶向不同目的信使RNA,调控宿主蛋白的表达水平,导致细胞功能失常,从而导致组织病变甚至肿瘤的发生。本研究结果显示,与正常甲状腺组织比较,甲状腺乳头状癌组织中miRNA-34 的表达明显上调,提示miRNA-34 在甲状腺乳头状癌细胞分化、浸润和转移中发挥重要作用,可能与淋巴结转移的预测结果有关。
亓军等[16]研究发现,VEGFD 与受体结合后可激活受体酪氨酸激酶信号通路,诱导内皮细胞增殖,促进肿瘤淋巴管生成和扩张,增加入侵细胞与淋巴管的接触,从而促进淋巴结转移。本研究结果显示,甲状腺乳头状癌组织中VEGFD 的表达明显上调,其高表达可能与肿瘤细胞通过淋巴管转移及区域淋巴结转移有关。
甲状腺乳头状癌细胞的分化、侵袭、转移可明显影响患者的预后,研究认为,甲状腺乳头状癌患者的预后可能与淋巴结转移有关[17]。本研究结果显示,预后不良的甲状腺乳头状癌患者VEGFD、miRNA-34 阳性表达率较高,且多因素Logistic 回归分析结果显示,淋巴结转移、VEGFD 阳性表达、miRNA-34 阳性表达均是甲状腺乳头状癌患者预后不良的独立危险因素(P﹤0.05)。表明淋巴结转移情况、VEGFD 表达情况、miRNA-34 表达情况对甲状腺乳头状癌患者的预后均有重要的参考价值,临床需加强对上述3 个指标的监测,以改善患者的预后。
综上所述,甲状腺乳头状癌组织中VEGFD、miRNA-34 均呈高表达,且与患者的预后密切相关,淋巴结转移、VEGFD 阳性表达、miRNA-34 阳性表达均是甲状腺乳头状癌患者预后不良的独立危险因素。

