血清MCP-1联合Rockall评分在消化性溃疡出血的预测效能研究
李向丘 福建省霞浦县医院消化内科 355100
消化性溃疡出血是临床常见的急诊,也是诱发急性心衰、脑梗死等心脑血管不良事件的危险因素。据有关资料报道,全世界范围内每年消化道出血(UGIB)的发病率约100人/10万,死亡率为6%~10.0%[1-2]。UGIB不仅增加了消化性溃疡的难度,且在首次出血经治疗后依然有再次出血的风险,从而严重威胁患者的生命安全。早期评估是预防消化性溃疡患者UGIB并提升预后的关键,但目前关于影响UGIB相关因素的观点尚不统一。内镜是消化性溃疡诊断和治疗的主要方法,近年来有研究者基于内镜征象构建预测模型,但内镜作为侵入性手段需考虑是否伴有心肺疾病、消化道穿孔、休克等禁忌证,因此寻找一种安全、可靠的早期评估方法对临床治疗更具有实际意义。单核细胞趋化蛋白1(MCP-1)是一类小分子分泌性蛋白,不仅可以聚集、活化特定白细胞,还参与了炎症反应过程[3]。有研究[4]发现,MCP-1在血管疾病患者血液中呈高表达情况,但鲜有报道其与消化性溃疡并发UGIB的关系。Rockall评分是通过对患者休克指数、合并症及年龄等独立指标对消化性溃疡患者进行全面评估。本研究则分析血清MCP-1联合Rockall评分在消化性溃疡并发UGIB中的预测价值。
1 资料与方法
1.1 一般资料 选取自2020年3月—2021年3月间收治的消化性溃疡患者112例,依据是否出现UGIB分为两组:UGIB组45例,男31例,女14例;年龄24~77岁,平均年龄(47.5±5.1)岁;吸烟史14例,饮酒史18例。未发生UGIB组67例,男47例,女20例;年龄21~74岁,平均年龄(46.3±4.3)岁;吸烟史11例,饮酒史22例。两组患者性别、年龄、吸烟史及饮酒史等比较差异无统计学意义(P>0.05)。
1.2 选择标准 纳入标准:(1)均满足《消化性溃疡病诊断与治疗规范:2016,西安》[5]相关诊断标准,UGIB则参照《急性非静脉曲张性上消化道出血诊治指南:2018,杭州》[6]相关内容,经胃镜检查证实且伴有呕血、黑便等症状;(2)临床资料完整;(3)经医院伦理委员会批准实施,文件号[院审字202001-14]。排除标准:(1)合并甲状腺、肝、肾等重要脏器功能障碍者;(2)伴感染性疾病、血液相关疾病、心脑血管疾病者;(3)伴有胃癌、肝硬化及门静脉高压等容易诱发UGIB疾病患者;(4)近期服用抑酸剂、前列腺素合成药物者。
1.3 方法
1.3.1 血清MCP-1检测。空腹下采集两组受检者外周静脉血5ml,3 000r/min离心10min,取上层血清保存在-80℃待检。使用ELISA法测定血清MCP-1水平,试剂盒购自武汉赛培生物科技公司。
1.3.2 Rockall评分标准。Rockall量表从患者的年龄、休克状况、合并症及近期显著出血征象4个维度进行评估。评分标准见表1。

表1 Rockall量表及评分标准
1.4 观察指标 (1)比较两组受检者血清MCP-1及Rockall评分差异,分析该两项指标与消化性溃疡伴发UGIB的关系。(2)构建基于血清MCP-1、Rockall评分在消化性溃疡伴发UGIB的预测模型,使用Hosmer-Lemeshow进行校准度检验,绘制ROC曲线评估预测模型的效能。

2 结果
2.1 影响消化性溃疡伴发UGIB的单因素 Forrest分级、Rockall评分、溃疡活动期、幽门螺杆菌感染及血清MCP-1水平均为影响消化性溃疡伴发UGIB的单因素,数据差异有统计学意义(P<0.05),见表2。
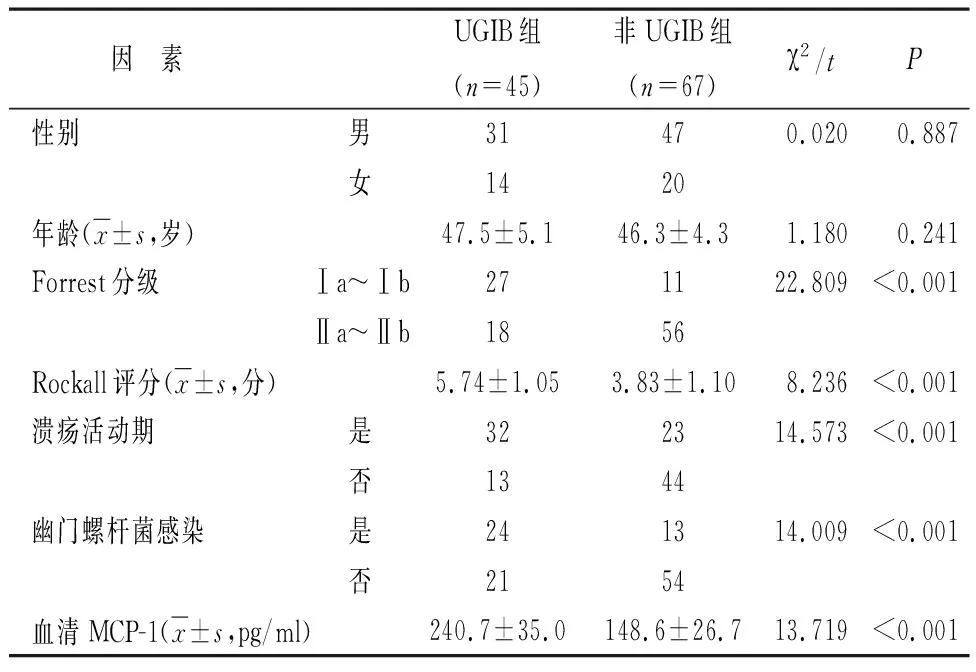
表2 影响消化性溃疡伴发UGIB的单因素
2.2 影响消化性溃疡患者伴发UGIB的多因素 以是否出现UGIB为因变量(UGIB=1,未发生UGIB组=0),以Forrest分级、Rockall评分、溃疡活动期、幽门螺杆菌感染、血清MCP-1水平为自变量进行Logistic回归分析,结果显示Forrest低分级、Rockall评分、溃疡活动期及血清MCP-1水平是消化性溃疡伴发UGIB的独立影响因素(P<0.05),见表3。

表3 影响消化性溃疡患者伴发UGIB的多因素
2.3 消化性溃疡伴UGIB预测模型及校准度分析 经二元Logistic回归分析得出基于血清MCP-1联合Rockall评分的消化性溃疡UGIB预测模型,Log(P)=3.021+5.520Rockall评分+0.079MCP-1。绘制ROC曲线,显示联合预测因子曲线下面积(AUC)为0.918(0.860~0.977),诊断敏感度为0.933,均高于其他单一指标检测。见图1、表4。

图1 MCP-1联合Rockall评分预测消化性溃疡伴UGIB的ROC曲线

表4 MCP-1联合Rockall评分预测消化性溃疡伴UGIB的效能
2.4 联合预测模型的校准度分析 Hosmer-Lemshow检验显示,χ2=0.780,P=0.362,即实测值与期望值无显著差异,说明该模型校准度较好。见图2。

图2 联合预测模型的校准度
3 讨论
UGIB是消化性溃疡患者最主要的并发症之一,多是胃、十二指肠黏膜发生溃烂,刺激临近血管,从而出现渗血等现象,发病时患者表现为腹胀、腹痛等症状[7]。内镜是治疗消化性溃疡伴UGIB的主要手段,但作为侵入性检查,患者依从性和耐受性差,因此很难在UGIB预测中应用。因此,寻求一种依从性好、诊断效能高的检查方式对消化性溃疡伴UGIB预防和治疗意义重大。
本研究Logiatic回归分析发现,Forrest分级、溃疡活动期、Rockall评分及MCP-1水平均是消化性溃疡伴发UGIB的独立危险因素。既往研究认为通过对消化性溃疡出血患者Forrest分级有助于判断患者出血的概率[8]。本研究中分为Ⅰa~Ⅰb、Ⅱa~Ⅱb两个亚组,结果显示UGIB组患者Forrest分级为Ⅰa~Ⅰb组占比更高,从而验证了以往的研究。溃疡出血多为动脉出血,大血管覆盖出血血管逐渐变为红色、黑色血栓,Forrest分级为Ⅱ级者多处于出血病变过程的末期,而Ⅰ级患者为出血演变过程的早期,所以出血概率更大。
Rockall评分是1996年通过一项大样本综合分析提出的临床/完全危险性积分系统,能够从患者年龄、休克、合并症等维度来评估消化道出血的危险度。张占洁等[9]依据Rockall评分将消化性溃疡大出血患者分为低危组(0~2分)、中危组(3~4分)、高危组(>5分)3个亚组,结果显示高危组患者再出血率和死亡率均高于其他两组,说明Rockall评分越高则消化性溃疡大出血后再出血风险越高。本研究结果显示,消化性溃疡伴发UGIB组Rockall评分明显高于非UGIB组,与以往的结果基本吻合,提示对于Rockall评分高的消化性溃疡患者需要积极预防消化道出血,必要时制定综合治疗方案。消化道糜烂面越严重则溃疡基底血管更易被侵犯,溃疡活动期黏膜修复较慢、糜烂范围大血管弹性下降,微循环出现障碍,出血概率增大[10]。本研究中UGIB组患者处于溃疡活动期的占比更高。MCP-1是趋化因子CC家族成员,作为一种继发性炎性介质,能够激活细胞中细胞转导通路,从而诱导白细胞介素1(IL-6)及多种细胞表达黏附分子,与此同时,还能够作用于巨噬细胞参与机体的炎症反应[11-12]。于泓等[13]的研究发现,MCP-1在颅内动脉瘤患者血清中高表达,是瘤体破裂出血的独立危险因素。本研究中,UGIB组患者MCP-1水平显著高于非UGIB组,说明MCP-1参与了消化性溃疡及伴发UGIB的病理过程。究其原因,可能是MCP-1水平升高会加剧局部炎症反应,从而导致溃疡面增加,让溃疡长时间处于活动期,进而造成UGIB的发生风险。
本研究中基于血清MCP1、Rockall评分构建预测消化性溃疡伴发UGIB的模型,绘制ROC曲线,分析显示联合预测的曲线下面积(AUC)、预测敏感度均显著高于单一指标,提示相较于单纯血清MCP-1、Rockall评分;对该模型进行Hosmer-Lemshow检验校对,结果显示该预测模型与观测值的拟合度良好,二者联合可以更好地预测消化性溃疡伴发UGIB。本研究不足:其一,本研究纳入患者均为本院病例,因此结果有一定的本地特征;其二,纳入样本量较少,可能导致结果出现偏倚,希望在之后的研究进行不同地区、大样本多中心的研究。
综上所述,血清MCP-1高表达与Rockall高评分均是消化性溃疡伴发UGIB的独立影响因素,而二者联合构建的预测模型能有效评估患者出现的风险,为预防和治疗提供指导。

