全身麻醉复合胸横肌平面阻滞在重症肌无力经胸骨扩大切除术患者中的应用*
薛 沙,周勇安,郑兰兰,尹逊亮△
(1.西安医学院第二附属医院麻醉科,西安 710038;2.空军军医大学唐都医院胸外科,西安 710038;3.空军军医大学唐都医院麻醉科,西安 710038)
随着免疫医学的不断发展,临床发现胸腺与重症肌无力之间关系密切,胸腺切除术已成为治疗重症肌无力的首要方案[1]。经胸骨扩大胸腺切除术是临床上治疗重症肌无力最常见的术式,在正中胸骨做切口可获得较好的手术视野,充分暴露胸腺及其纵隔内重要器官,便于胸腺的切除与纵隔内脂肪组织清扫,有效治疗重症肌无力[2-3]。但经胸骨扩大胸腺切除术中劈开胸骨、固定胸骨等操作将引起患者强烈的机体应激反应,且术后疼痛明显,需使用大量阿片类镇痛药,影响患者术后恢复。选择合适的手术麻醉方式,提高手术安全性,减轻患者术后疼痛程度,是目前重症肌无力手术的重点研究内容。
胸横肌平面(transversus thoracis muscle plane,TTMP)阻滞是近年来新发展起来的一种筋膜麻醉神经阻滞技术,将局部麻醉药物从胸骨旁4、5肋间注入肋间内肌及胸横肌之间,可有效阻滞T2~T6肋间神经前皮支,为胸骨旁及乳腺内侧区域切口的手术提供良好的围术期镇痛保障[4-5]。为提高重症肌无力经胸骨扩大切除术围术期麻醉效果,丰富手术麻醉手段,本研究对手术患者采用双侧TTMP阻滞联合全身麻醉与术后自控静脉镇痛(patient controlled intravenous analgesia,PCIA),现报道如下。
1 资料与方法
1.1 一般资料
将2019年1月至2022年1月,空军军医大学唐都医院98例择期行经胸骨扩大切除术治疗的重症肌无力患者作为研究对象。(1)纳入标准:符合中国重症肌无力诊断与治疗专家共识确诊标准[6],经术后病理证实;美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级;BMI≤30 kg/m2。(2)排除标准:合并严重心脑血管疾病;合并气道高反应性或呼吸系统疾病;既往开胸手术史;局部麻醉药物及其他麻醉药物过敏史;合并精神障碍。(3)采用随机数字表法将研究对象分为A、B两组,A组术中行双侧TTMP阻滞联合全身麻醉与PCIA,B组术中行单纯全身麻醉联合PCIA。两组一般资料比较,差异无统计学意义(P>0.05),见表1。本研究经空军军医大学唐都医院伦理委员会批准(202006-10-KY-06-XW-02),参与者均知情且同意。
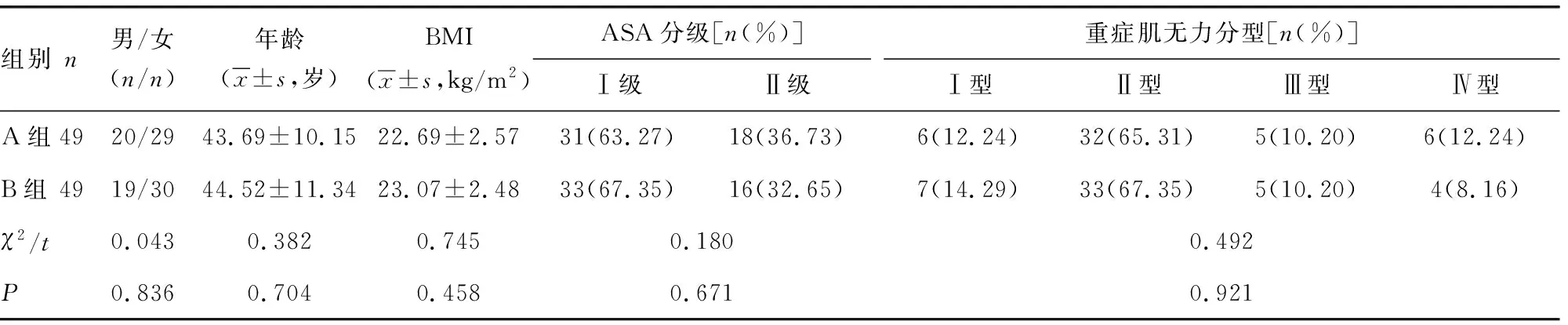
表1 两组一般资料比较
1.2 方法
1.2.1麻醉方法
(1)全身麻醉处理:患者进入手术室后常规连接心电监护,开放外周静脉。静脉注射依托咪酯0.3 mg/kg、咪达唑仑0.1 mg/kg、舒芬太尼0.6 μg/kg、苯磺阿曲库铵0.2 mg/kg进行常规麻醉诱导。后行单腔气管插管机械通气,初设呼吸频率为每分钟12次,潮气量(tidal volume,VT)8~10 mL/kg,呼吸比1∶2,吸入氧流量2 L/min,根据术中血氧饱和度(SpO2)与呼气末二氧化碳分压(PETCO2)调节呼吸参数,维持SpO2及PETCO2分别为98%~100%、35~45 mmHg。麻醉维持采用丙泊酚6 mg·kg-1·h-1+顺阿曲库铵0.15 mg·kg-1·h-1,根据临床需要间断追加舒芬太尼,术中维持BIS值为45~55,血压波动幅度不超过基础血压的20%。
(2)TTMP阻滞:A组在全身麻醉的基础上行超声引导下TTMP阻滞。选择患者胸骨旁第4、5肋骨间隙中点作为穿刺点,将高频超声探头置于胸骨横断面,扫描定位,平面内进针,在超声图像上观察到穿刺针达到肋间内肌与胸横肌间隙之间时,注入1 mL药物,确定药物在筋膜间隙扩散时,回抽无血后将20 mL 0.25%罗哌卡因注射至胸横肌筋膜层,采用同样的方法进行对侧TTMP阻滞。
(3)PCIA处理:手术结束前30 min连接PCIA,将舒芬太尼100 μL+氟比洛芬酯100 mg+昂丹司琼24 mg,加生理盐水稀释至100 mL,设定0.5 mL/h,自控每次3 mL,锁定时间20 min。
(4)术后处理:术后将患者送入麻醉恢复室,待完全清醒,恢复各种反射,潮气量及通气量正常后拔管。
1.2.2手术方法
按照标准经胸骨扩大切除术相关步骤进行手术操作,全身麻醉后经单腔气管插管机械通气,取胸部正中切口,切口上方起自胸骨上缘,下至剑突,胸骨锯劈开胸骨,切除胸腺后清除前纵隔脂肪组织,彻底止血,放置胸腔闭式引流管,以钢丝固定胸骨,缝合切口。
1.3 观察指标
(1)观察两组围术期血流动力学指标:分别于患者进入手术室(T0)、气管插管后(T1)、切皮时(T2)、锯胸骨时(T3)、手术结束前5 min(T4)测量两组患者平均动脉压(mean arterial pressure,MAP)及心率(heart rate,HR)。(2)比较两组围术期机体应激反应:分别于T0、T1、T2、T3、T4及术后6、12 h及24 h,采集患者外周静脉血,3 000 r/min高速离心,留取血浆,ELISA法检测血浆β-内啡肽(β-endorphin,β-EP)及血管紧张素-Ⅱ(angiotensin Ⅱ,Ang-Ⅱ)水平,试剂盒购自武汉伊莱瑞特生物科技股份有限公司,严格按照试剂盒说明书进行操作。(3)比较两组患者术中舒芬太尼用量。(4)比较两组患者术后疼痛程度:分别于拔管后2、6、12、24、48 h,采用视觉模拟自评量表(visual analogue scale,VAS)[7]对患者疼痛程度进行评估,并统计术后48 h内PCIA自控给药次数及术后舒芬太尼使用总量。(5)比较两组术后恶心呕吐及肺部并发症的发生率。(6)比较两组术后下床活动时间、肛门首次排气时间及住院时间。
1.4 统计学处理
2 结 果
2.1 两组一般资料比较
两组一般资料比较,差异无统计学意义(P>0.05),见表1。
2.2 两组围术期血流动力学指标比较
两组围术期HR及MAP均在T3时刻达到最高,A组T2、T3、T4时刻HR均低于B组,T3、T4时刻的MAP均低于B组,差异均有统计学意义(P<0.05),见表2。

表2 两组围术期血流动力学指标比较
2.3 两组围术期机体应激反应比较
两组血浆β-EP及Ang-Ⅱ水平均在T3时刻达到最高,A组T2、T3、T4及术后6、12 h及24 h血浆β-EP及Ang-Ⅱ水平均低于B组同时段水平,差异均有统计学意义(P<0.05),见表3。
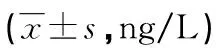
表3 两组围术期机体应激反应比较
2.4 两组术中舒芬太尼用量
A组术中舒芬太尼用量[(100.85±19.88)μg]低于B组[(149.59±23.56)μg],差异有统计学意义(P<0.05)。
2.5 两组术后疼痛程度比较
A组拔管后2、6、12、24 h及48 h,VAS评分均低于B组同时段水平,差异有统计学意义(P<0.05),见表4。
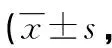
表4 两组术后自评VAS评分比较分)
2.6 两组术后48 h内PCIA自控给药次数及舒芬太尼使用量比较
A组术后48 h内PCIA自控给药次数及舒芬太尼用量均低于B组,差异有统计学意义(P<0.05),见表5。

表5 两组术后48 h内PCIA自控给药次数及舒芬太尼使用量比较
2.7 两组术后恶心呕吐及肺部并发症发生率比较
A组术后恶心呕吐发生率低于B组,差异有统计学意义(P<0.05),两组术后肺部并发症发生率比较,差异无统计学意义(P>0.05),见表6。
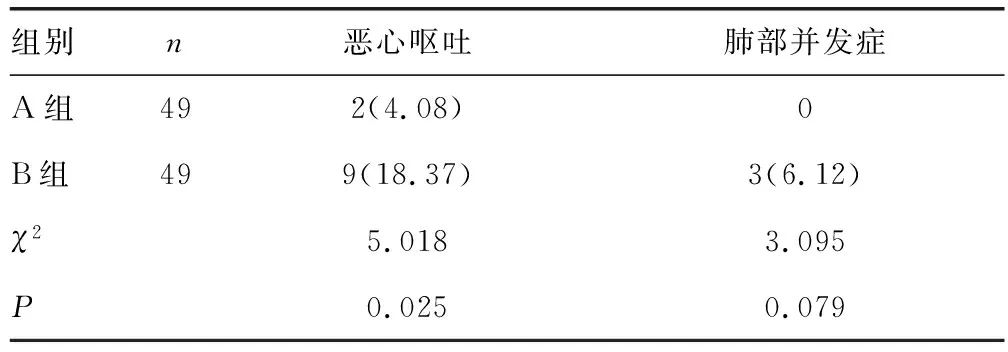
表6 两组术后PONV及肺部并发症发生率比较[n(%)]
2.8 两组术后下床活动时间、肛门首次排气时间及住院时间比较
A组术后下床活动时间、肛门首次排气时间及住院时间均短于B组,差异有统计学意义(P<0.05),见表7。

表7 两组术后下床活动时间、肛门首次排气时间及住院时间比较
3 讨 论
胸腺切除治疗重症肌无力的有效率为40%~90%,是目前治疗重症肌无力的有效方法之一[8]。随着手术技术的不断提高,胸腺切除术术式不断更新,包括胸腔镜经右胸或左胸胸腺扩大切除术、经剑突肋缘下胸腺切除及纵隔脂肪分区清扫术、经颈胸腺扩大切除术等,但经胸骨扩大切除术依旧是目前使用最为广泛的胸腺切除术。该术式可充分暴露手术视野,便于胸腺的完整切除与纵隔内脂肪组织的清扫,避免组织残留导致治疗失败[9]。
但经胸骨扩大切除术需劈开胸骨,术中侵入性危害大,应激重,术后疼痛程度高,并发症多,故该术式对手术麻醉的要求更高[10-11]。TTMP阻滞可将局部麻醉药物精确注射至肋间内肌与胸横肌之间,有效阻滞经过该筋膜平面的肋间神经前皮支,为胸壁切口部位的手术提供良好的麻醉效果[12]。随着超声可视化技术在麻醉领域的应用,超声引导下TTMP阻滞逐渐被应用于临床。有研究显示,TTMP阻滞在女性经乳腔镜甲状腺手术及各类心脏外科手术中均具有良好的应用价值,可提供良好的围术期镇痛效果,促进患者术后快速康复[13-14]。
本研究中A组经胸骨扩大切除术治疗的重症肌无力患者术中采用全身麻醉联合双侧TTMP阻滞与PCIA镇痛的复合麻醉方案,结果显示,与仅采用全身麻醉联合PCIA镇痛的B组患者相比,A组患者术中血流动力学指标心率及MAP波动幅度更小,提示术中加用双侧TTMP阻滞更利于维持经胸骨扩大切除术患者术中血流动力学稳定。
应激反应是机体在遭遇不良刺激时的一种保护反射,经胸骨扩大切除术涉及劈开胸骨、钢丝固定胸骨、胸腺切除、纵隔脂肪组织清扫、气管插管等侵入性操作,患者会出现较重的应激反应,进而造成血流动力学及内环境改变,导致免疫炎症、心血管及神经-内分泌反应等[15]。β-EP属于内源性镇痛物质,Ang-Ⅱ是应激反应下心血管作用物,可引起心血管不良反应,两者均是机体应激反应的敏感指标[16-17]。本研究发现,锯胸骨时,A、B两组患者血浆β-EP及Ang-Ⅱ水平均达到最高水平,说明该阶段机体所遭受的创伤大,患者机体应激反应大,A组患者切皮时、锯胸骨时及手术结束前5 min,及术后6、12、24 h,血浆β-EP及Ang-Ⅱ水平均低于B组同时间段水平,提示联合双侧TTMP阻滞可有效降低重症肌无力患者术中机体应激反应强度。这与双侧TTMP阻滞可有效阻滞T2~T6肋间神经前皮支,使胸骨旁及乳腺内侧区域失去感觉相关。且A组患者术中舒芬太尼用量更少,这与双侧TTMP阻滞可有效阻滞T2~T6肋间神经前皮支,使胸骨旁及乳腺内侧区域失去感觉相关。
术后疼痛也是围术期重要的应激原之一,TTMP阻滞作为复合麻醉的组成部分,可有效阻断伤害刺激的传导,TTMP阻滞联合PCIA在术后镇痛中的应用效果更好。本文中,A组患者术后各时间点疼痛VAS得分更低,PCIA按压次数及舒芬太尼用量更低。此外,良好的术后镇痛在一定程度上减轻了应激反应所带来的恶心呕吐及肺部并发症等不良反应,缩短了A组患者术后下床活动时间、肛门首次排气时间及住院时间,符合快速康复外科理念。
综上所述,双侧TTPM阻滞可降低重症肌无力患者经胸骨扩大切除术中机体应激反应,有利于维持围术期血流动力学稳定,减少术中及术后舒芬太尼用量,降低术后并发症的发生率,提高手术安全性。

