雾化吸入联合气管镜检查在先天性心脏病术后ARDS患儿中的应用研究
庞秋贺 胡朋鹤 朱春荷 张媛媛
阜外华中心血管病医院儿童心脏中心重症监护室,郑州 450000
先天性心脏病(congenital heart disease,CHD)是胎儿时期心脏血管发育异常导致的先天畸形。目前,临床以体外循环(extracorporeal circulation,CPB)下开胸手术作为CHD的首选治疗手段,随着诊疗技术的发展,先心病手术趋于复杂化、低龄化[1]。复杂先心病患儿术前多发血管畸形、结构异常、肺血流改变及CPB等多种因素的影响,加之婴幼儿支气管、肺等发育不成熟等因素的影响,部分患儿术后会出现肺损伤、呼吸功能不全等,大大增加了术后急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)的发生风险,病情严重可导致患儿死亡,故对于CHD术后合并ARDS的患儿,做好肺部护理工作、改善患儿的肺功能水平在促进患儿快速康复、改善预后方面具有十分重要的意义[2-3]。其中,雾化吸入疗法近年来被逐渐应用于呼吸系统疾病的辅助治疗,在减轻肺损伤、加快肺功能的恢复方面具有积极意义。同时,复杂CHD心功能差,心脏代偿性增大,气管局部受压,可能会造成气道软化或狭窄。有报道称,气管镜检查能对患儿气道内部情况予以直观的动态观察,有利于对肺部的护理工作进行指导,同时为CHD术后ARDS患儿撤机困难或撤机后呼吸费力、吃奶反应差、不会呛咳做出进一步的检查和诊断[4]。为了进一步探讨雾化吸入联合气管镜检查在CHD术后ARDS患儿中的临床应用价值,本次研究将选取2022年8月至2023年1月阜外华中心血管病医院收治的CHD术后ARDS患儿60例作为研究对象进行随机对照研究,现报道如下。
资料与方法
1.一般资料
选取2022年8月至2023年1月阜外华中心血管病医院收治的CHD术后ARDS患儿60例,采用随机对照研究,并按照随机抽签法将其分为两组,各30例。观察组男17例、女13例,年龄(9.24±1.38)个月,体质量(7.58±1.13)kg;对照组男19例、女11例,年龄(9.36±1.40)个月,体质量(7.66±1.14)kg。两组一般资料比较,差异均无统计学意义(均P>0.05),见表1。(1)纳入标准:年龄0~2岁;经影像学检查,符合《内科学》[5]中CHD的诊断标准;均行CPB心内直视手术;符合《急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)》[5]中ARDS的诊断标准。(2)排除标准:临床资料不完整;合并严重的凝血功能障碍;循环不稳定。
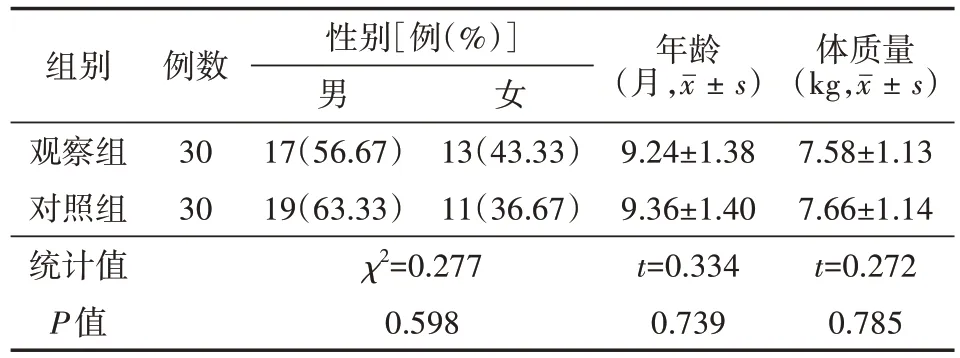
表1 两组CHD术后ARDS患儿一般资料比较
本研究经阜外华中心血管病医院医学伦理委员会审批通过(20220136),家属签署知情同意书。
2.方法
两组均行CPB心内直视手术。
2.1.对照组 给予CPB术后常规监测,芬太尼(宜昌人福药业有限责任公司,国药准字H42022076)和咪达唑仑注射液(江苏九旭药业有限公司,国药准字H20153019)持续静脉泵入镇痛镇静,采用西门子servoi呼吸机辅助呼吸,SIMV(PRVC)+PSV模式,潮气量8~10 ml/kg。维持循环,保持呼吸道通畅,同时做好人工气道的护理,严重的低氧血症,可根据病情实施俯卧位通气,必要时由监护医生给予肺复张技术,同时加强营养支持治疗。
2.2.观察组 在对照组的基础上给予雾化吸入联合气管镜检查:开展机械通气雾化吸入前要先吸痰,防止分泌物堵塞,影响雾化药物的吸收,降低雾化效果。同时将喷射雾化器放置于吸气管路距离 Y 形管10~15 cm处。然后采用压电式振动筛孔雾化器(型号:GUN300,厂家:上海捷锐公司),吸入用乙酰半胱氨酸溶液(海南斯达制药有限公司,国药准字H20183005,3 ml)开展雾化吸入治疗,每次雾化吸入3 ml,每日3次,同时将0.5 mg吸入用布地奈德混悬液(AstraZeneca Pty Ltd,国药准字H20140475,1.0 mg)和灭菌注射用水混合,然后吸入,每日3次。两组均连续治疗7 d。雾化结束后及时温水浸泡30 min或采用灭菌注射用水空雾15 min,防止残余雾化药液堵塞微孔损坏机器。同时于术后开展CT检查,了解患儿病变情况,依据患儿的年龄选择合适的气管镜型号,由呼吸治疗组医生经鼻腔或者气管插管,动态观察患儿的会厌是否软化、声门活动度、气管隆突处左右支气管开口是否受压狭窄、动态观察支气管及亚段是否软化狭窄。然后用37℃的生理盐水依次对病变部位进行灌洗,每次灌洗的剂量为0.5~2.0 ml/kg,灌洗后吸出灌洗液,退出气管镜。退镜于隆突处经气管镜注入剂量为0.5 mg的布地奈德混悬液,防止气管痉挛。根据肺部听诊情况和胸片结果,判断再次气管镜检查时间。为预防误吸发生,ARDS患儿病情复杂、带机时间长,患儿撤机后,气管镜检查重点关注患儿的声带活动情况。若声带活动差,应立即停止经口进食,减少误吸风险。
3.观察指标
(1)应用床旁血气分析仪(型号:RP500,厂家:西门子)分别对两组干预前30 min,干预1 h、3 d后动脉血气指标[动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)、动脉血氧饱和度(SaO2)]予以检测,并计算氧合指数(PaO2/FiO2)。(2)给予两组飞利浦床旁监护仪(型号:MP20)监测,比较其干预前30 min,干预2 h、3 d后呼吸功能监测指标[平台压(Pplat)、气道峰压(Ppeak)、肺动态顺应(Cdyn)]。(3)对两组术后恢复情况(机械通气、住ICU时间)予以比较。(4)评估两组不良反应发生情况,主要包括呼吸道感染、误吸、咳呛等。
4.统计学方法
应用SPSS 22.0软件作统计处理,以率(%)表示计数资料,行χ2检验;以平均数±标准差()表示符合正态分布的计量资料,组间比较采用独立样本t检验,组内采用配对t检验,P<0.05为差异有统计学意义。
结果
1.两组CHD术后ARDS患儿干预前后血气指标变化情况比较
干预前30 min两组血气指标水平比较差异均无统计学意义(均P>0.05);干预2 h、3 d后,两组PaO2、SaO2、PaO2/FiO2水平均较干预前30 min提高,且观察组均高于对照组,差异均有统计学意义(均P<0.05);干预2 h、3 d后,两组PaCO2水平均下降,且观察组均低于对照组,差异均有统计学意义(均P<0.05)。见表2。
表2 两组CHD术后ARDS患儿干预前后血气指标变化情况比较()
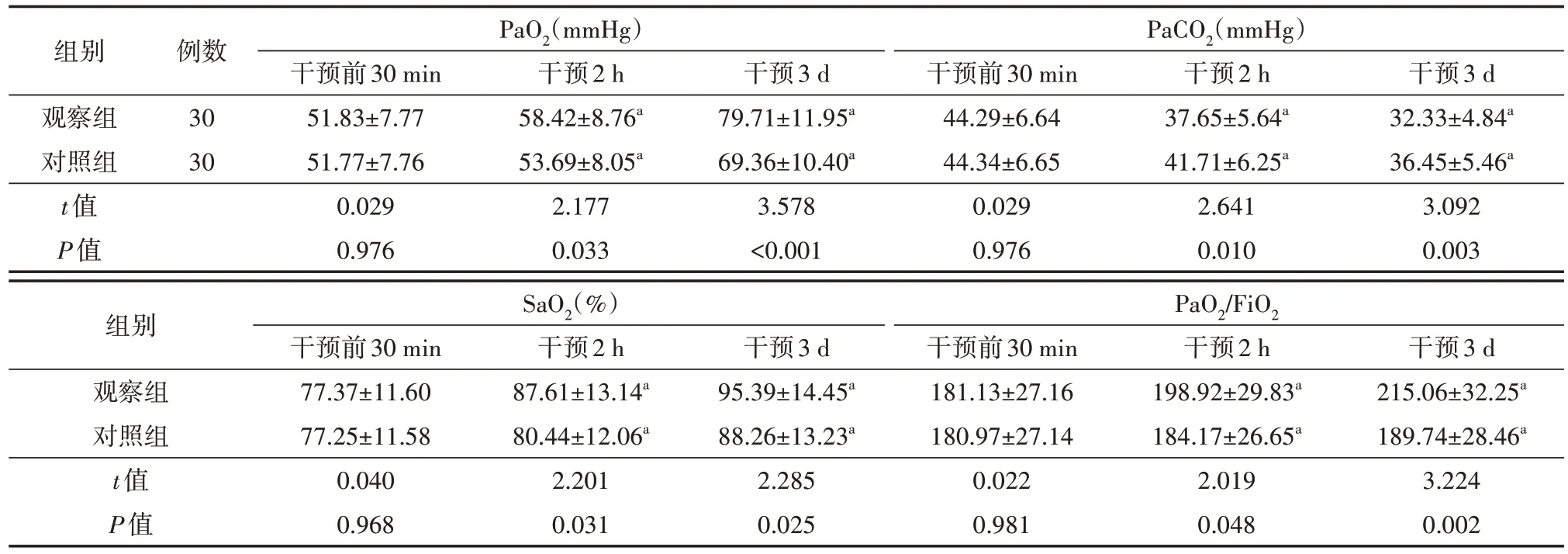
表2 两组CHD术后ARDS患儿干预前后血气指标变化情况比较()
注:对照组术后施以ARDS常规护理,观察组在对照组的基础上给予雾化吸入联合气管镜检查;CHD为先天性心脏病,ARDS为急性呼吸窘迫综合征,PaO2为动脉血氧分压,PaCO2为动脉血二氧化碳分压,SaO2为动脉血氧饱和度,PaO2/FiO2为氧合指数;与干预前30 min相比较,aP<0.05;1 mmHg=0.133 kPa
组别观察组对照组t值P值例数30 30干预3 d 79.71±11.95a 69.36±10.40a 3.578<0.001干预2 h 58.42±8.76a 53.69±8.05a 2.177 0.033干预2 h 37.65±5.64a 41.71±6.25a 2.641 0.010干预3 d 32.33±4.84a 36.45±5.46a 3.092 0.003 PaO2(mmHg)干预前30 min 51.83±7.77 51.77±7.76 0.029 0.976 SaO2(%)干预前30 min 77.37±11.60 77.25±11.58 0.040 0.968干预2 h 87.61±13.14a 80.44±12.06a 2.201 0.031干预3 d 215.06±32.25a 189.74±28.46a 3.224 0.002组别观察组对照组t值P值干预3 d 95.39±14.45a 88.26±13.23a 2.285 0.025 PaCO2(mmHg)干预前30 min 44.29±6.64 44.34±6.65 0.029 0.976 PaO2/FiO2干预前30 min 181.13±27.16 180.97±27.14 0.022 0.981干预2 h 198.92±29.83a 184.17±26.65a 2.019 0.048
2.两组CHD术后ARDS患儿干预前后呼吸功能水平比较
干预前30 min两组呼吸功能指标水平比较,差异均无统计学意义(均P>0.05);干预2 h、3 d后,两组Ppeak、Pplat水平均较干预前30 min下降,Cdyn水平提高,且与对照组相比较,观察组Ppeak、Pplat水平均低于对照组,Cdyn水平均高于对照组,差异均有统计学意义(均P<0.05)。见表3。
表3 两组CHD术后ARDS患儿干预前后呼吸功能水平比较()

表3 两组CHD术后ARDS患儿干预前后呼吸功能水平比较()
注:对照组术后施以ARDS常规护理,观察组在对照组的基础上给予雾化吸入联合气管镜检查;CHD为先天性心脏病,ARDS为急性呼吸窘迫综合征,Ppeak为气道峰压,Pplat为平台压,Cdyn为肺动态顺应;与干预前30 min比较,aP<0.05;1 cmH2O=0.098 kPa
Ppeak(cmH2O)Pplat(cmH2O)Cdyn干预3 d 6.47±0.97a 4.85±0.72a 7.345<0.001组别例数干预2 h 4.84±0.72a 4.26±0.63a 3.320<0.001干预前30 min 26.79±4.01 26.84±4.02 0.048 0.961干预2 h 23.43±3.51a 25.75±3.86a 2.435 0.018干预3 d 21.76±3.26a 23.85±3.57a 2.367 0.021干预前30 min 16.32±2.44 16.47±2.47 0.236 0.813干预2 h 13.98±2.09a 15.56±2.33a 2.764 0.007干预3 d 11.76±1.76a 13.92±2.08a 4.342<0.001干预前30 min 4.13±0.62 4.09±0.61 0.251 0.802观察组对照组t值P值30 30
3.两组CHD术后ARDS患儿术后恢复情况比较
与对照组比较,观察组机械通气、住ICU时间均较短,差异均有统计学意义(均P<0.05),见表4。
表4 两组CHD术后ARDS患儿术后恢复情况的比较(h,)
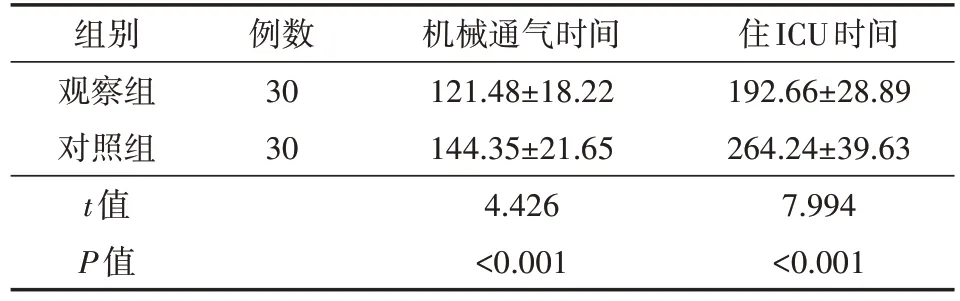
表4 两组CHD术后ARDS患儿术后恢复情况的比较(h,)
注:对照组术后施以ARDS常规护理,观察组在对照组的基础上给予雾化吸入联合气管镜检查;CHD为先天性心脏病,ARDS为急性呼吸窘迫综合征
例数30 30组别观察组对照组t值P值机械通气时间121.48±18.22 144.35±21.65 4.426<0.001住ICU时间192.66±28.89 264.24±39.63 7.994<0.001
4.两组CHD术后ARDS患儿不良反应发生情况比较
观察组不良反应发生率为3.33%,低于对照组(20.00%),差异有统计学意义(χ2=4.043,P=0.044),见表5。

表5 两组CHD术后ARDS患儿不良反应发生情况比较[例(%)]
讨论
CPB是心内直视手术的必备手段。近年来,CPB手术的安全性虽得到了极大提升,但CPB术中非生理性血流灌注仍可诱发全身炎症反应综合征,引发器官功能损伤[6]。加之患儿的气管、支气管和肺等发育不成熟,代偿能力较低,因此,大大增加了术后肺部损伤、呼吸功能不全等情况的发生,病情严重可导致ARDS的发生,给患儿的生命安全造成严重危害[7-8]。故对CHD术后合并ARDS的患儿给予有效的干预措施,对改善患儿的肺功能水平、促进患儿快速康复则显得尤为重要。
雾化吸入疗法是指通过高速氧气气流,将药物形成雾状,由呼吸道吸入,从而起到治疗的目的,近年来被逐渐应用于呼吸系统疾病的辅助治疗当中[9-10]。本研究结果显示,与对照组相比较,干预2 h、3d后观察组PaO2、SaO2、PaO2/FiO2水平较高,PaCO2水平较低,提示给予CHD术后合并ARDS患儿雾化吸入联合气管镜检查在改善患儿动脉血气指标方面具有积极意义。考虑原因可能是因为布地奈德作为一种吸入的糖皮质激素,其水溶性较高,具有良好的局部抗炎作用,能有效减少促炎因子的释放,抑制炎症细胞的趋化吸附和激活,减少气道黏膜充血等情况的发生,并能对呼吸道高反应性起到一定的抑制作用,修复受损气道,在缓解通气障碍,改善换气功能方面具有积极意义[11-13]。同时,采用雾化吸入的方式,能进一步提高抗炎效果并使呼吸功能消耗减少,有利于增加氧合能力,从而促使患儿的动脉血气指标得到有效改善[14-15]。此外,CHD患儿病程较长,需长期应用呼吸机辅助呼吸,术后撤机困难或反复气管插管大多与肺部感染和气道异常有关。尤其是继发性气道异常,联合气管镜检查能更加直观地动态观察患儿气道内部情况,有利于指导护士术后更好地开展肺部护理工作(术后严密监测患儿的通气功能,定期观察患儿呼吸道内分泌是否排出等),促进患儿肺功能的恢复[16-18]。
本研究结果还显示,与对照组相比较,干预2 h、3 d后观察组Ppeak、Pplat水平较低,Cdyn水平较高,表明将雾化吸入联合气管镜检查应用于CHD术后ARDS患儿能有效改善患儿的呼吸功能水平。其中,乙酰半胱氨酸是一种黏液溶解剂,能有效将痰液及黏性分泌物进行快速溶解,利于患儿咳出[19]。同时,采用气道局部雾化吸入乙酰半胱氨酸和布地奈德混悬液,能促使药物在患儿肺部均匀分布,进一步提高药效,溶解气道内痰液和分泌物,并抑制气道内的炎性反应,两种药物相互补充,共同促进患儿的呼吸功能得到有效改善和术后恢复[20-22]。
除此之外,CHD术后合并ARDS患儿需要呼吸机辅助呼吸,加之反复的气管插管,极其容易出现肺部感染[23]。给予CHD术后合并ARDS患儿雾化吸入乙酰半胱氨酸和布地奈德混悬液,能有效清除氧自由基,对氧化应激反应起到一定的抑制作用,可防止肺泡的过氧化损伤的情况发生,并能有效抑制免疫炎症反应,在降低肺部感染发生风险方面具有积极意义。雾化吸入后,药物可直接作用于患儿肺部,能提高临床疗效,短期应用可大大降低全身不良反应发生风险[24]。同时,联合气管镜检查,通过操作孔道可进行肺泡灌洗,清理患儿气道能有效改善肺通气并降低呼吸道感染风险。本研究结果还显示,与对照组相比较,观察组不良反应发生率明显较低,提示将雾化吸入联合气管镜检查应用于CHD术后合并ARDS患儿在降低术后不良反应发生率方面具有积极意义。究其原因,可能是因为给予患儿气管镜检查能动态观察气道内部情况,更加直观地发现患儿的会厌是否软化、声门活动度、气管隆突处左右支气管开口是否受压狭窄。若患儿出现会厌软化,则给予钙和维生素D补充剂;若出现支气管开口受压狭窄则施以解痉、平喘等治疗,有利于后续更好地开展干预措施,降低术后不良反应发生风险[25-26]。
综上所述,给予CHD术后合并ARDS患儿雾化吸入联合气管镜检查能有效改善患儿的动脉血气指标和呼吸功能水平,促进患儿术后恢复,在降低术后不良反应方面具有积极意义,值得推广和应用。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明庞秋贺:撰写论文、研究设计;胡朋鹤:数据采集;朱春荷、张媛媛:研究设计

