清热宣肺解毒汤联合孟鲁司特治疗小儿支原体肺炎后慢性咳嗽的疗效观察*
于峰伟,刘建东,王婷婷
(驻马店市中医院儿科一病区,驻马店 463000)
支原体肺炎(MPP)是一种常见呼吸系统疾病,多发于幼儿群体,临床主要表现为气促、发热、头痛等,随着病情进展可发展为慢性咳嗽,对患儿正常学习与生活造成极大影响。现阶段,西医治疗MPP多采用白三烯受体拮抗剂、糖皮质激素等药物,其中孟鲁司特较为常用,临床实践证实,其在缓解气道高反应性、减轻支原体感染致咳嗽方面取得较好效果,但也存在一定不足,如抗炎效果不甚理想、停药后易复发等,限制了临床应用[1]。近年来,中药在MPP 治疗中发挥独特优势,受到临床医师的广泛关注。中医理论认为,MPP 病机主要在于热毒侵体、肺气郁闭,清热宣肺解毒汤含有大黄、连翘、黄芩、金银花等成分,具有宣肺止咳、清热解毒之功效[2]。但清热宣肺解毒汤在MPP 后慢性咳嗽中的应用未见报道,基于此,笔者将清热宣肺解毒汤联合孟鲁司特应用于该疾病患儿中探讨临床疗效,旨在为用药选择提供指导。
1 资料与方法
1.1 各组一般资料比较 选取2021 年1 月—2022 年1 月在本院接受治疗的MPP 后慢性咳嗽患儿90 例,以随机抽签法分为3 组,各30 例。3 组间一般资料(性别、体质量、病程、肺炎类型、年龄)差异无统计学意义(P>0.05),见表1。本研究经本院医学伦理委员会审核通过(KY-2022056)。
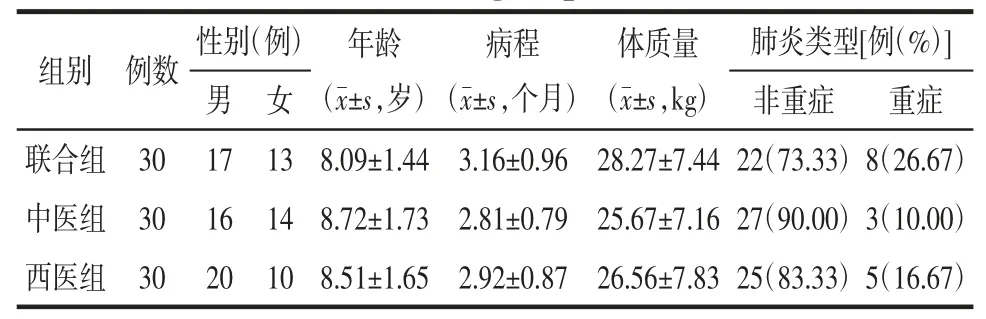
表1 各组一般资料比较Tab.1 Comparison of general information in each group
1.2 筛选标准 纳入标准:1)符合《儿童肺炎支原体肺炎中西医结合诊治专家共识(2017 年制定)》[3]中MPP 诊断标准。2)符合《中国儿童慢性咳嗽诊断与治疗指南(2013 年修订)》[4]中慢性咳嗽诊断标准。3)临床资料齐全。
排除标准:1)近1 周内接受过相关治疗。2)合并其他肺部疾病或其他病原体感染。3)伴有脏器功能不全、免疫系统疾病、恶性肿瘤、严重并发症。4)过敏体质。5)其他因素引发的慢性咳嗽。6)依从性差。7)治疗期间服用其他药物影响疗效判定。
1.3 治疗方法 西医组予以孟鲁司特[齐鲁制药(海南)有限公司,国药准字:H20203123,规格:4 mg],口服,小于6 岁,4 mg/次,6~12 岁,5 mg/次,每日1 次,睡前服用。中医组予以清热宣肺解毒汤,组方如下:大黄3 g,连翘6 g,石膏6 g,荆芥6 g,莪术6 g,黄芩9 g,苦杏仁6 g,金银花6 g,甘草6 g,前胡9 g,金荞麦6 g,桑白皮9 g。随症加减:胸满胃胀者加炒莱菔子,饮食不良者加麦芽、神曲,痰多者加瓜蒌、半夏,口干发苦者加栀子。每日1 剂,以水煎煮至150 mL,依照患儿年龄给予不同剂量,大于5 岁,每日150 mL,每日3 次;2~5 岁,每日100 mL,每日3 次;小于2 岁,每日50 mL,每日3 次。联合组予以清热宣肺解毒汤联合孟鲁司特。3 组均治疗2 周。
1.4 观察指标
1.4.1 临床疗效 治疗2 周后对疗效进行评估。咳嗽评分标准:无咳嗽计0 分;偶发咳嗽计1 分;频繁咳嗽,对日常生活造成轻度影响计2 分;频繁咳嗽,对日常生活造成严重影响计3 分。痊愈:咳嗽评分为0 分;显效:咳嗽评分下降≥2 分;有效:咳嗽评分下降1 分;无效:咳嗽评分未下降甚至升高[5]。除无效外其他计入总有效率的计算。
1.4.2 肺功能 肺功能指标包括用力肺活量(FVC)、最大呼气流速(PEF)、第一秒用力呼气容积(FEV1),于治疗前、治疗2 周后各使用心肺功能测试系统(CORTEX 公司,型号:MetaLyzer 3B)检测1 次。
1.4.3 趋化因子水平 于治疗前、治疗2 周后分别采集1 次空腹外周静脉血(2~3 mL),离心(3 000 r/min,5 min,离心半径15 cm)取血清,以酶联免疫吸附(ELISA)法测定半胱氨酰白三烯(CysLTs)、单核细胞趋化蛋白-4(MCP-4)等趋化因子水平,试剂盒由上海酶联生物科技有限公司提供。
1.4.4 免疫功能指标 于治疗前、治疗2 周后分别采集1 次空腹外周静脉血(5 mL),置于抗凝管,以流式细胞仪(希森美康公司,型号:CyFlow Counter)测定CD8+、CD3+、CD4+等免疫功能指标,依照仪器使用说明书进行操作。
1.4.5 安全性及复发率 统计3 组轻微腹泻、上腹痛、呕吐等不良反应发生情况,并计算出总发生率。复发是指有效、显效、痊愈患者临床症状出现或恶化,于治疗后3 个月进行统计。
1.5 统计学方法 以SPSS22.0 处理数据,计量资料以均数±标准差(±s)表示,组内比较采用配对t检验,多组间比较采用单因素方差分析,组间两两比较采用LSD-t 检验,计数资料用例(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 各组患者临床疗效比较 联合组总有效率(93.33%)明显较中医组(66.67%)、西医组(73.33%)高(P<0.05),中医组、西医组间差异无统计学意义(P>0.05),见表2。
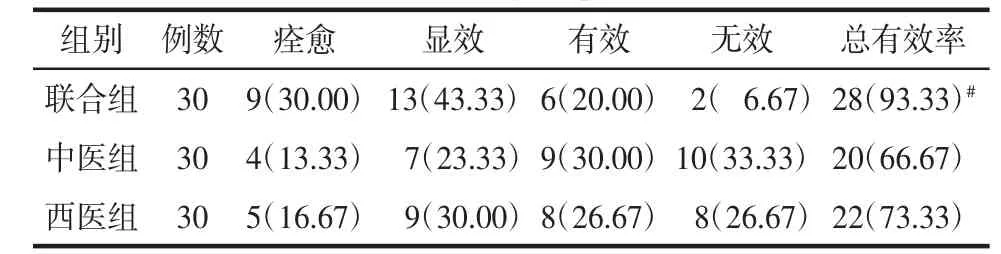
表2 各组患者临床疗效比较Tab.2 Comparison of clinical efficacy of patients in each group例(%)
2.2 各组患者肺功能比较 治疗前,联合组、中医组与西医组肺功能指标比较差异无统计学意义(P>0.05);治疗2 周后,联合组、中医组与西医组肺功能指标均改善,联合组优于中医组、西医组(P<0.05),中医组、西医组间差异无统计学意义(P>0.05),见表3。
表3 各组患者肺功能比较(±s)Tab.3 Comparison of lung function of patients in each group(±s)

表3 各组患者肺功能比较(±s)Tab.3 Comparison of lung function of patients in each group(±s)
注:与同组治疗前比较,*P<0.05;联合组与中医组、西医组同期比较,#P<0.05。
组别例数FVC(L)PEF(L/min)FEV1(L)治疗前治疗2 周后治疗前治疗2 周后治疗前治疗2 周后联合组302.01±0.333.32±0.48*#237.45±7.94355.92±10.45*#1.44±0.242.42±0.33*#中医组302.08±0.342.51±0.38*238.63±8.12301.08± 8.56*1.47±0.251.92±0.25*西医组302.12±0.352.68±0.40*239.22±8.41303.67± 9.07*1.50±0.262.03±0.29*
2.3 各组患者趋化因子水平比较 3 组治疗前CysLTs、MCP-4 水平差异无统计学意义(P>0.05);3 组治疗2 周后CysLTs、MCP-4 水平均降低,联合组较中医组、西医组低(P<0.05),中医组、西医组间差异无统计学意义(P>0.05),见表4。
表4 各组患者趋化因子水平比较(±s)Tab.4 Comparison of chemokine levels of patients in each group(±s)pg/mL
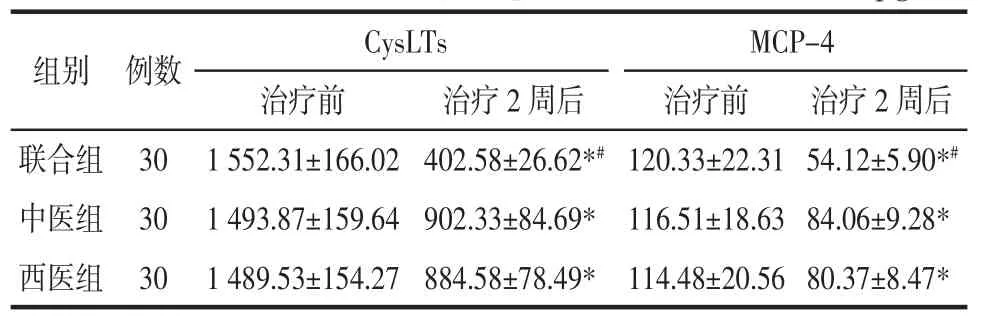
表4 各组患者趋化因子水平比较(±s)Tab.4 Comparison of chemokine levels of patients in each group(±s)pg/mL
注:与同组治疗前比较,*P<0.05;联合组与中医组、西医组同期比较,#P<0.05。
组别 例数CysLTsMCP-4治疗前治疗2 周后治疗前治疗2 周后联合组 30 1 552.31±166.02 402.58±26.62*# 120.33±22.31 54.12±5.90*#中医组 30 1 493.87±159.64 902.33±84.69* 116.51±18.63 84.06±9.28*西医组 30 1 489.53±154.27 884.58±78.49* 114.48±20.56 80.37±8.47*
2.4 各组患者免疫功能指标比较 3 组治疗前免疫功能指标比较未见统计学差异(P>0.05);3 组治疗2 周后免疫功能指标改善,联合组优于中医组、西医组(P<0.05),中医组、西医组间差异无统计学意义(P>0.05),见表5。
表5 各组患者免疫功能指标比较(±s)Tab.5 Comparison of immune function indicators of patients in each group(±s) %
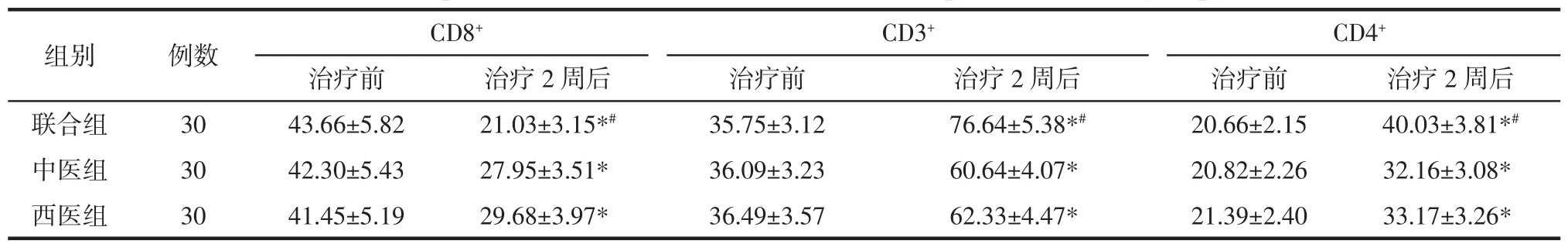
表5 各组患者免疫功能指标比较(±s)Tab.5 Comparison of immune function indicators of patients in each group(±s) %
注:与同组治疗前比较,*P<0.05;联合组与中医组、西医组同期比较,#P<0.05。
组别例数CD8+CD3+CD4+治疗前治疗2 周后治疗前治疗2 周后治疗前治疗2 周后联合组3043.66±5.8221.03±3.15*#35.75±3.1276.64±5.38*#20.66±2.1540.03±3.81*#中医组3042.30±5.4327.95±3.51*36.09±3.2360.64±4.07*20.82±2.2632.16±3.08*西医组3041.45±5.1929.68±3.97*36.49±3.5762.33±4.47*21.39±2.4033.17±3.26*
2.5 各组安全性及复发率比较 各组患儿仅有少数出现轻微腹泻、上腹痛、呕吐,无严重不良反应出现,且给予相应处理后消失。治疗后3 个月,联合组复发2 例,中医组复发10 例,西医组复发8 例,联合组复发率6.67%(2/30)低于中医组33.33%(10/30)、西医组26.67%(8/30),χ2=6.686,P=0.035。
3 讨论
MPP 是肺炎支原体引发的急性炎症改变,肺炎支原体感染后,支原体黏附于呼吸道并释放毒性物质,由于患儿呼吸道抵抗及清除细菌能力较弱,使得呼吸道上皮细胞极大受损,最终引发慢性咳嗽[6]。孟鲁司特可减弱白三烯活性,引起血管通透性下降,使得炎症介质释放量与气道黏液分泌量减少,利于减轻气道黏膜水肿,缓解临床症状,改善肺功能,但对于部分患儿来说疗效欠佳,可能在于该药物不能彻底清除肺炎支原体[7]。
MPP 在中医学中属“喘嗽”“肺痰”“温病”等范畴,小儿稚阴未长、稚阳未充,卫外不固,痰、热、风等外邪易犯肺,以致肺阴亏损,肺气不宣,气逆而上,以致痰热阻肺,引发咳嗽。因此,治疗MPP 后咳嗽临床主张以清热宣肺、平喘化痰为原则。本研究所用清热宣肺解毒汤组方包括大黄、连翘、石膏、荆芥、莪术、黄芩、苦杏仁、金银花、甘草、前胡、金荞麦及桑白皮,其中大黄具有清湿热、泻火、解毒之功效;金银花与连翘均可清热解毒;石膏可清热泻火;莪术可消积止痛、破气行血;黄芩、金荞麦及桑白皮可泄肺热;苦杏仁、前胡可散风清热、降气化痰、止咳平喘;甘草可调和诸药,且具有清热解毒、镇咳平喘的功效;荆芥性微温,具有散风解表的功效,可制约前药之寒凉。全方配伍合理,契合清热宣肺、平喘化痰的治则。笔者在孟鲁司特基础上加用清热宣肺解毒汤治疗小儿MPP 后慢性咳嗽,发现联合组总有效率、肺功能指标水平明显较中医组、西医组高,说明联合用药效果优良,可能是因为孟鲁司特、清热宣肺解毒汤发挥协同增效作用,能快速缓解临床症状。
西医指出,支原体感染可导致大量炎性因子产生,引发炎症反应,趋化因子表达异常可加重炎症反应[8]。CysLTs 与MCP-4 是趋化因子中常见的2种,其中前者可提高黏液分泌量,为气道中纤毛的运动增加阻力,从而加剧咳嗽,后者可促进Th2 细胞介导的免疫炎症损伤[9-10]。本研究证实,清热宣肺解毒汤联合孟鲁司特应用于小儿MPP 后慢性咳嗽,可进一步减少趋化因子释放。研究结果显示,孟鲁司特发挥抑制CysLTs、MCP-4 的作用,首先,孟鲁司特为CysLT1 受体拮抗剂,能一定程度拮抗CysLTs生物学功能,其次,孟鲁司特通过阻止核因子-κB(NF-κB)活化,可减少促炎因子单核细胞趋化蛋白-1(MCP-1)产生,由于MCP-1、MCP-4 结构相似,故孟鲁司特可能在以上机制作用下抑制MCP-4合成与释放[11],且清热宣肺解毒汤中黄芩、金银花、苦杏仁、桑白皮等具有抑菌、抗炎功效,两者联合使用相较于单一应用孟鲁司特作用更明显。
文献报道显示,感染肺炎支原体可减弱机体免疫功能,免疫系统紊乱又会加重MPP 病情,造成病情迁延难愈[12]。T 细胞是反映细胞免疫功能重要指标,其中CD8+属细胞毒T 细胞,与CD4+相互协调、相互制约,CD3+、CD4+属辅助T 细胞,发挥提升免疫功能作用,两者水平下降提示免疫功能减弱[13-15]。本研究结果显示,联合组治疗后CD3+、CD8+、CD4+水平均优于中医组、西医组,可见相较于单一应用孟鲁司特,中西医联用能更好改善患儿免疫功能。究其原因,清热宣肺解毒汤通过宣肺化痰、清热解毒,可促进肺部血液流动,利于肺部组织修复,增强机体非特异性和特异性免疫,进而提升整体免疫功能。本研究中联合组复发率明显较中医组、西医组低,可见在孟鲁司特基础上加用清热宣肺解毒汤能提升小儿MPP 后慢性咳嗽的远期效果,出现此种结果的原因可能在于免疫功能增强可有效提升患儿抗病能力。此外,3 组在治疗过程中均无严重不良反应出现,证实联合用药方案不增加不良反应发生风险,应对其安全性予以肯定。
综上,清热宣肺解毒汤联合孟鲁司特治疗小儿MPP 后慢性咳嗽疗效显著,能改善患儿肺功能,下调趋化因子表达量,增强免疫功能,减少复发风险,且安全性较高。

