糖尿病合并中风后遗症的中医护理联合针灸疗法应用价值分析
徐风敏 李 晨 赵景明
(1.东明县中医医院内科,山东 菏泽,274500;2.菏泽市中医医院内科,山东 菏泽,274000)
糖尿病是发病机制复杂的一种慢性疾病,截至2017年,我国糖尿病患者人数已高达1.1 亿人,其中约610 万例患者的病因未明确[1]。若糖尿病患者的血糖水平长期未得到有效的控制,机体内硫酸性黏多糖代谢会发生异常,会导致血浆脂蛋白于动脉壁上沉积,从而诱发动脉硬化,增加了中风的发生风险。中风是临床上较为严重的一种心脑血管疾病,对患者的脑组织造成一定程度的损伤[2]。有统计资料显示,糖尿病患者发生中风的风险是普通人群的2.4 倍[3]。糖尿病合并中风后遗症患者的后期康复难度大以及周期较长,常规康复护理对此类患者的效果有限。近年来中医药在中风患者恢复期的应用越来越广泛,而针灸是中医药特有的治疗方法,为了探究其用于糖尿病合并中风后遗症患者中的治疗效果,本文进行了如下研究。
1 资料与方法
1.1 一般资料
选取2019年7月—2021年12月在东明县中医医院就诊的56 例糖尿病合并中风后遗症患者作为研究对象,以抽签法将患者分为观察组和对照组,每组28 例。
对照组中,男性17 例,女性11 例;年龄46~76 岁,平均年龄(61.53±7.38)岁;疾病类型:脑梗死20 例、脑出血8 例;糖尿病病程2~9年,平均糖尿病病程(5.83±1.28)年。观察组中,男性16 例,女性12 例;年龄45~78 岁,平均年龄(61.46±7.42)岁;疾病类型:脑梗死19 例、脑出血9 例;糖尿病病程2~10年,平均糖尿病病程(5.89±1.25)年。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者及其家属均知情同意并签署研究知情同意书,本研究经东明县中医医院医学伦理委员会研究审核批准同意。
1.2 纳入与排除标准
纳入标准:①所有患者均符合《中国2 型糖尿病防治指南》[4]中2 型糖尿病的诊断标准及第四届全国脑血管病学术会议[5]通过的中风相关诊断标准;②患者病情稳定。
排除标准:①合并急性或慢性感染性疾病的患者;②合并自身免疫性疾病的患者;③合并恶性肿瘤的患者;④合并高血压脑病的患者;⑤合并心肝肾严重疾病的患者;⑥沟通及执行动作障碍的患者。
1.3 护理方法
对照组给予常规护理。①血糖管理:严格监测患者的血糖水平,叮嘱患者制订科学的饮食计划和遵医嘱用药。②健康宣教:以疾病相关知识、恢复期知识及注意事项等为主,叮嘱患者保持平稳的情绪。③康复护理:恢复初期指导患者进行简单的运动锻炼,通过按压和摇动四肢、被动或主动屈伸四肢、夹腿等锻炼促进患者肢体的血液循环,协助患者进行床上运动或下床活动,若患者未见不适,可在护理人员或家属的陪伴下,量力而为地进行步行、站立、自行进食、上下楼梯等运动。
观察组患者实施针灸疗法联合中医护理干预。以百会穴、合谷穴、曲池穴、外关穴、环跳穴、内关穴、手三里穴、足三里穴和三阴交穴为主穴。若患者合并语言障碍,可加哑门穴、神门穴和涌泉穴;若患者吞咽功能障碍,可加风池穴、风府穴、颈百劳穴、廉泉穴、夹廉泉穴、金津穴和玉液穴。同时给予患者相应的中医护理干预:①情志护理:以辨证施护为原则,利用移情易性法、情志相胜法、音乐调节法和清养心神法等方法对患者进行情志干预,以确保患者五脏六腑生理功能的正常,1 次/d,每次干预30 min。②家庭社会支持:告知患者家属需细心的陪伴和照顾患者,使患者拥有积极向上、健康阳光的心态,避免患者产生孤独焦虑感,同时还可以提升患者战胜疾病的信心。③饮食调护:告知患者需遵循低盐、清淡、易消化、低碳水化合物、低脂、优质高蛋白、高维生素和高纤维素的饮食原则,若患者为痰火内扰型,则可进食薤白、陈皮和夏枯草等制成的药膳,避免进食辣椒、姜、蒜、浓茶等辛辣、油腻及易助湿生热的食物;若患者为气虚型,则可进食蛋白质丰富的食物。两组患者均进行3 个月的干预。
1.4 观察指标
①两组患者的血糖水平,主要包括空腹血糖、餐后2 h 血糖和糖化血红蛋白水平。②两组患者的心理状况,以正负性情绪状态量表(PANAS)[6]进行评估,共包含正性情绪因子(PA)和负性情绪因子(NA),均包括10 个条目,每个条目分值1~5 分,正性情绪因子评分越高则说明患者的个人精神越旺盛,负性情绪因子评分越高则说明患者的个人主观感觉越困惑。③两组患者的日常生活能力,以日常生活能力量表(ADL)[7]进行评估,总分为0~105 分,且评分的高低与患者日常生活能力的高低呈正比。④两组患者的生活质量,以脑卒中专用生活质量量表(SS-QOL)[8]进行评估,包括12 条内容,分别为精力、家庭角色、语言、活动能力、情绪、个性、自理、社会角色、思维、上肢功能、视力和工作能力,包括的条目数分别为3 个、3 个、5 个、6 个、5 个、3 个、5 个、5 个、3 个、5 个、3 个和3 个,每个条目可以按照5 级评分法分为5 级,分值为1~5 分,评分越高说明患者生活质量越佳。
1.5 统计学分析
采用SPSS26.0 统计学软件对数据进行处理分析,计量资料采用(±s)表示,组间比较采用独立样本t 检验;计数资料采用[n(%)]表示,组间比较采用χ2检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者干预前后的血糖水平比较
干预前,两组患者的血糖水平比较,差异无统计学意义(P>0.05),有可比性;干预后,两组患者的空腹血糖、餐后2 h血糖和糖化血红蛋白水平较干预前低,且观察组患者的血糖水平明显低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者干预前后的血糖水平比较 (±s)
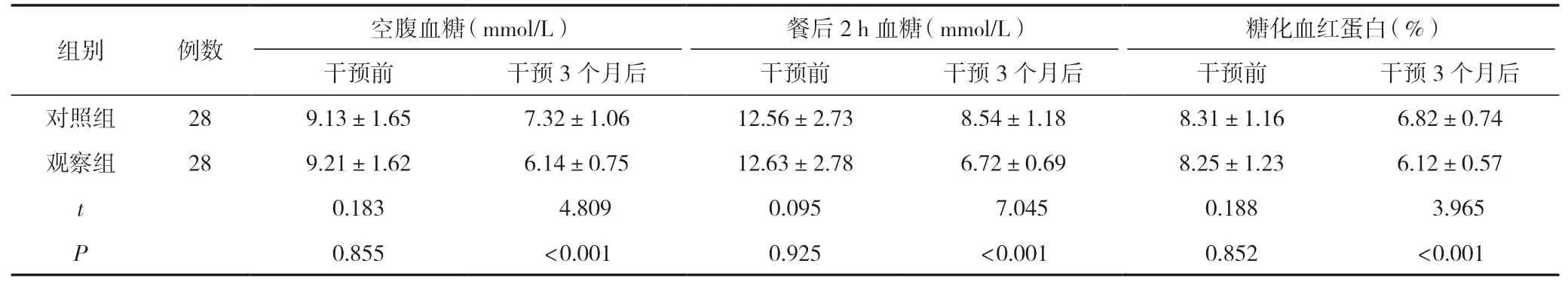
表1 两组患者干预前后的血糖水平比较 (±s)
空腹血糖(mmol/L)组别例数餐后2 h 血糖(mmol/L)糖化血红蛋白(%)干预前干预3 个月后干预前干预3 个月后干预前干预3 个月后对照组289.13±1.657.32±1.0612.56±2.738.54±1.188.31±1.166.82±0.74观察组289.21±1.626.14±0.7512.63±2.786.72±0.698.25±1.236.12±0.57 t 0.183 4.8090.095 7.0450.188 3.965 P 0.855<0.0010.925<0.0010.852<0.001
2.2 两组患者干预前后的心理状况比较
干预前,两组患者的PA 评分、NA 评分比较,差异无统计学意义(P>0.05),有可比性;干预后,两组患者的PA 评分较干预前高,两组患者的NA 评分较干预前低,且观察组患者的PA 评分明显高于对照组,NA 评分明显低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者干预前后的心理状况比较 (±s,分)
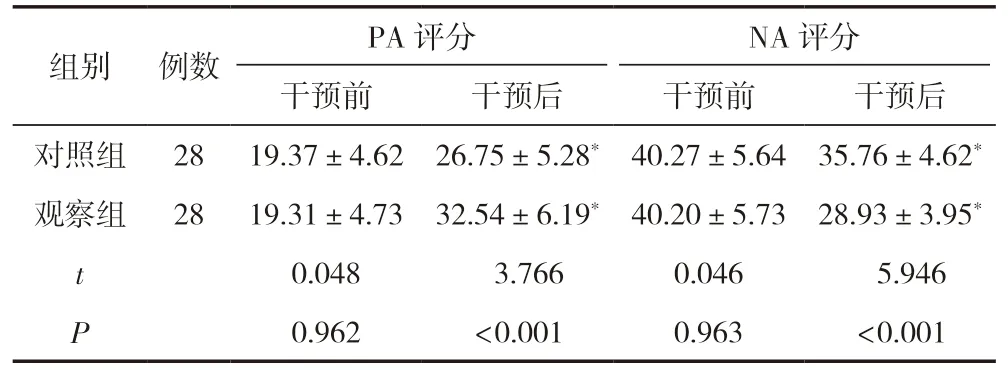
表2 两组患者干预前后的心理状况比较 (±s,分)
注:与各组治疗前比较,*P<0.05。
NA 评分干预前干预后干预前干预后对照组 28 19.37±4.62 26.75±5.28* 40.27±5.64 35.76±4.62*观察组 28 19.31±4.73 32.54±6.19* 40.20±5.73 28.93±3.95*t 0.048 3.7660.046 5.946 P 0.962<0.0010.963<0.001组别 例数PA 评分
2.3 两组患者干预前后的日常生活能力比较
干预前,两组患者的日常生活能力评分比较,差异无统计学意义(P>0.05),有可比性;干预后,两组患者的日常生活能力评分均明显高于干预前,且观察组患者的日常生活能力评分明显高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者干预前后的日常生活能力比较 (±s,分)
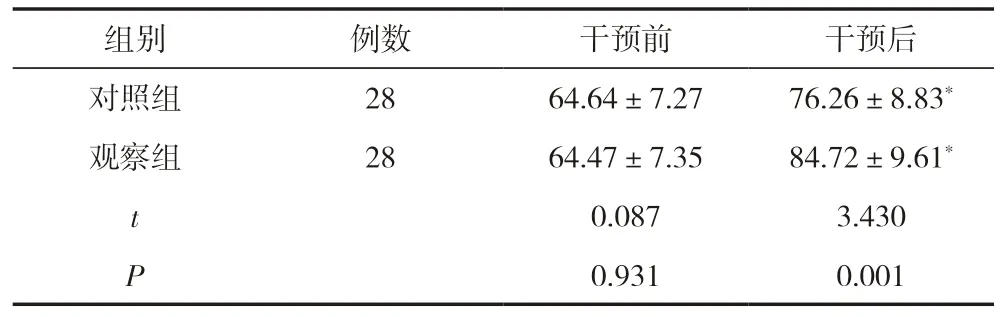
表3 两组患者干预前后的日常生活能力比较 (±s,分)
注:与各组治疗前比较,*P<0.05。
组别例数干预前干预后对照组2864.64±7.2776.26±8.83*观察组2864.47±7.3584.72±9.61*t 0.0873.430 P 0.9310.001
2.4 两组患者干预前后的生活质量比较
干预前,两组患者的生活质量评分比较,差异无统计学意义(P>0.05),有可比性;干预后,两组患者的生活质量评分均明显高于干预前,且观察组患者的生活质量评分明显高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者干预前后的生活质量比较 (±s,分)
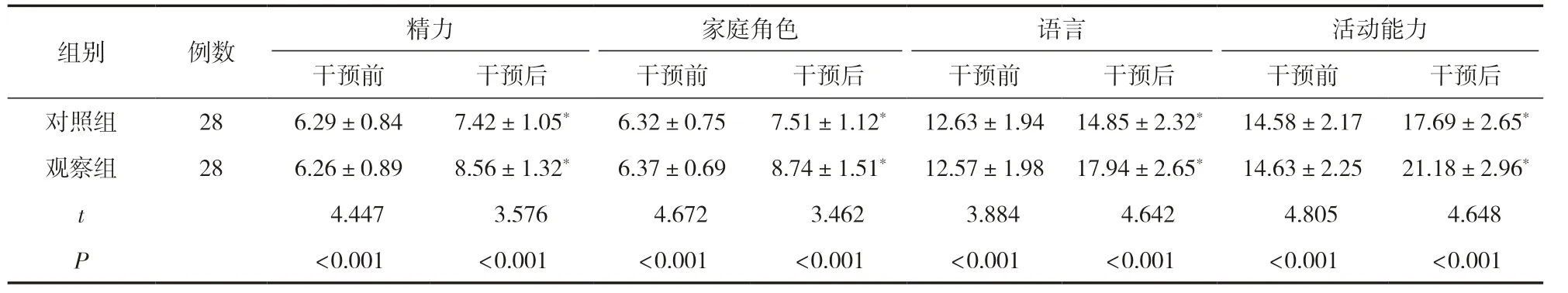
表4 两组患者干预前后的生活质量比较 (±s,分)
活动能力干预前干预后干预前干预后干预前干预后干预前干预后对照组286.29±0.847.42±1.05*6.32±0.757.51±1.12*12.63±1.94 14.85±2.32*14.58±2.1717.69±2.65*观察组286.26±0.898.56±1.32*6.37±0.698.74±1.51*12.57±1.98 17.94±2.65*14.63±2.2521.18±2.96*t 4.447 3.576 4.672 3.462 3.884 4.642 4.805 4.648 P<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001组别例数精力家庭角色语言
续表4 两组患者干预前后的生活质量比较 (±s,分)
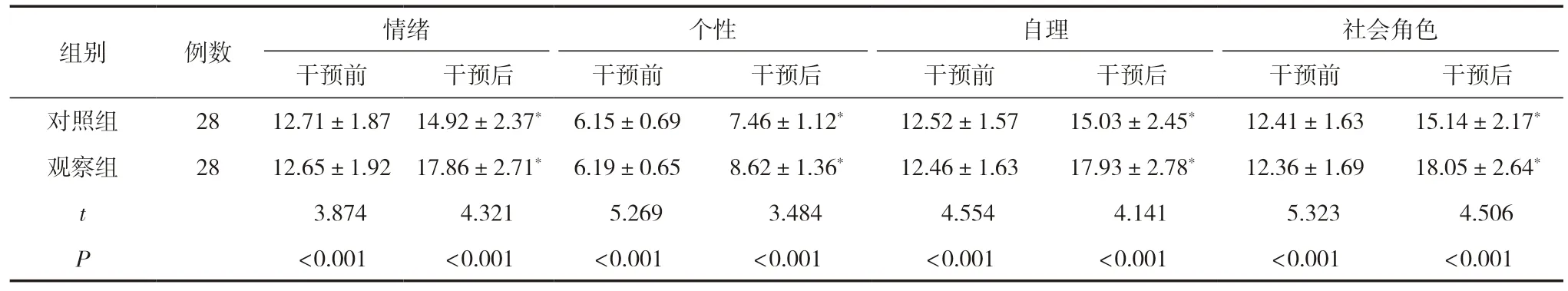
表4 两组患者干预前后的生活质量比较 (±s,分)
社会角色干预前干预后干预前干预后干预前干预后干预前干预后对照组2812.71±1.87 14.92±2.37* 6.15±0.697.46±1.12*12.52±1.5715.03±2.45*12.41±1.6315.14±2.17*观察组2812.65±1.92 17.86±2.71* 6.19±0.658.62±1.36*12.46±1.6317.93±2.78*12.36±1.6918.05±2.64*t 3.874 4.321 5.269 3.484 4.554 4.141 5.323 4.506 P<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001组别例数情绪个性自理
续表4 两组患者干预前后的生活质量比较 (±s,分)
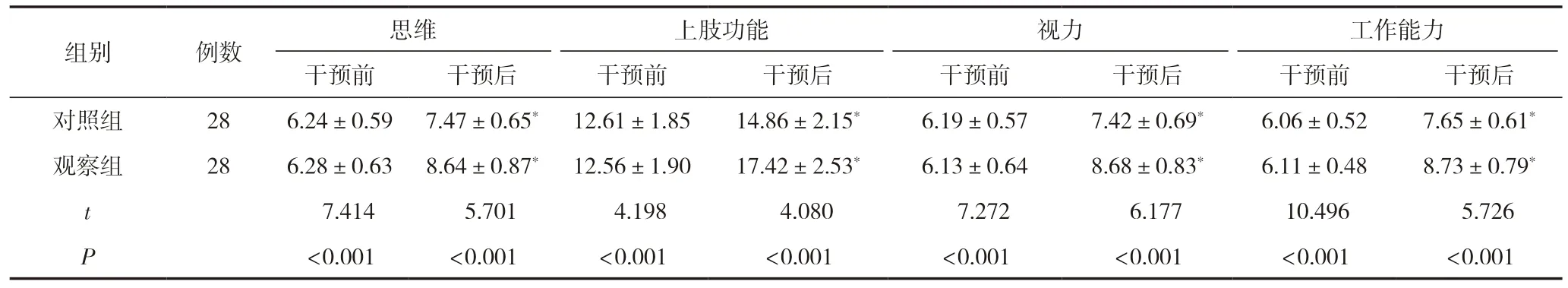
表4 两组患者干预前后的生活质量比较 (±s,分)
注:与同组护理前比较,*P<0.05。
工作能力干预前干预后干预前干预后干预前干预后干预前干预后对照组286.24±0.59 7.47±0.65* 12.61±1.8514.86±2.15*6.19±0.577.42±0.69*6.06±0.527.65±0.61*观察组286.28±0.63 8.64±0.87* 12.56±1.9017.42±2.53*6.13±0.648.68±0.83*6.11±0.488.73±0.79*t 7.414 5.701 4.198 4.080 7.272 6.177 10.496 5.726 P<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001组别例数思维上肢功能视力
3 讨论
糖尿病并发中风后遗症患者的神经功能遭受损伤,导致患者机体多项功能障碍[9]。传统康复护理可促进中枢神经活动,使相应功能逐渐恢复,但单独使用,效果有限[10]。中医学认为中风与风、痰、火等病理因素关系密切,以脑府为主要病位,肝肾阴虚、肝风妄动、饮食不节和痰浊内生是主要发病机制,影响了患者机体的气机运行,导致血运不通,产生血瘀,故临床治疗需坚持活血益气、疏经通络的原则[11]。针灸作为中医学的特有干预方法,活血益气和疏经通络的效果较为理想,中医护理中的情志干预、饮食护理和家庭社会支持等护理措施,有助于中风患者的恢复。
糖尿病患者并发中风后,若血糖未得到有效控制,会出现偏瘫等后遗症,影响患者的身心健康和日常生活[12]。本文研究结果显示,干预后观察组患者的空腹血糖水平、餐后2 h血糖水平和糖化血红蛋白水平均明显低于对照组患者,差异有统计学意义(P<0.05),说明中医护理联合针灸治疗,可以有效控制患者的血糖水平,因为加用针灸治疗,可以兴奋迷走神经-胰岛素系统,缓解患者的胰岛素抵抗,增强靶细胞膜上胰岛素的敏感性,改善了相关受体功能障碍的情况,使血糖水平得到了有效的控制;此外对患者脑部穴位进行针灸,可以刺激大脑中枢,影响了胰岛素的分泌[13];同时研究中对观察组实施基于辨证原则的饮食调护,有助于降低患者的血糖水平。
心理因素在疾病的发生和发展过程中发挥着重要的作用,不良的心理状态会扰乱机体正常的生理功能,从而导致患者脏腑气血功能紊乱,加重患者的病情,糖尿病并发中风后遗症患者因生活不能自理,会产生悲观失望、烦恼等情绪,严重者会产生焦虑和抑郁等负面心理,无法积极配合医护人员的工作,从而影响临床治疗和护理的效果。本研究对观察组患者加用针灸治疗后,PA 评分明显高于对照组,NA 评分明显低于对照组,差异有统计学意义(P<0.05)。说明针灸治疗联合中医护理可以改善患者的心理状态。可能是因为针灸治疗可以降低机体内血浆皮质醇和促肾上腺皮质激素的含量,减少了下丘脑室旁核精氨酸加压素阳性神经元的数目,调节HPA 轴的功能,同时针灸还可以保护患者的海马脑源性神经营养因子,缓解因机体慢性应激反应引起的负面情绪[14];此外,对患者实施情志干预和家庭社会支持等干预措施,可使患者摆脱负面心理的困扰,以积极的心态配合医护工作。
本研究中观察组患者加用针灸干预后,日常生活能力和生活质量的各项评分均明显高于对照组,差异有统计学意义(P<0.05)。说明针灸治疗联合中医护理可以改善患者的日常生活能力和生活质量,因为针灸可帮助患者建立脑血管的侧支循环,有助于改善脑部和肢体的微循环,还可促进患者运动神经元功能的恢复,改善患者的语言功能和肢体功能;此外,针刺百会穴具有开窍醒脑的作用,对自由基的产生和脂质过氧化反应有较强的抑制作用,可保护脑组织细胞膜结构的完整性,缓解患者的神经功能缺损程度,可提高患者的认知功能[15]。
综上所述,将护理干预和针灸疗法用于治疗糖尿病合并中风后遗症患者的效果显著。

