多学科血糖管理方案在颅脑损伤并应激性高血糖患者中的应用研究*
聂方方 樊毅婷 丁 朵
平顶山市第二人民医院重症医学科 (河南 平顶山 467000)
颅脑损伤通常是遭受外力打击引起,例如车祸、高空坠落、工伤事故等,偶发婴儿会因难产造成颅脑损伤[1-2]。颅脑损伤患者主要临床表现为意识障碍、头痛、呕吐等。其中中重度颅脑损伤患者病情较为危重,患者机体代谢严重紊乱致使产生应激反应,主要临床表现为血糖过高,严重影响患者预后及死亡率[3-4]。临床主要使用胰岛素控制患者血糖,但血糖的影响因素较多,单用药物降糖效果不佳,且血糖波动较大会对患者内皮细胞造成严重影响,甚至引发脑出血、脑梗死等严重并发症[5-6]。多学科护理模式区别于常规护理模式的单一经验化护理,采取多学科小组综合评估、决策模式,从而提高护理服务质量与各学科联合发展[7]。因此,为了提升护理服务质量并改善患者预后效果,我院开展了本次研究探讨多学科血糖管理方案在颅脑损伤并应激性高血糖患者中的应用。
1 资料与方法
1.1 一般资料选取2022年1月至2022年12月就诊于我院的84例颅脑损伤并应激性高血糖患者进行研究。
纳入标准:依据美国《颅脑损伤救治指南》[8]联合影像学资料确诊为中重度颅脑损伤患者;患者年龄≥18岁;患者入组后住院时间≥7d。排除标准:有既往颅内损伤史患者;有既往糖尿病史患者;合并高血压患者;合并心肝肾等脏器功能受损患者;临床资料不全患者。本研究经由我院医学伦理会审核通过。将上述84例患者按照护理干预方法分组,将其中使用常规护理方法的40例患者设为常规组,使用多学科血糖管理方案干预的44例患者设为多学科组。其中常规组患者性别:男26例,女18例;年龄34~75岁,平均(51.09±7.68)岁;手术治疗38例,保守治疗6例。其中多学科组患者性别:男22例,女18例;年龄32~77岁,平均(52.68±8.14)岁;手术治疗35例,保守治疗5例。经比较,两组患者一般资料无统计学意义,具备可比性(P>0.05)。
1.2 护理方法常规组患者采取常规置管护理控制患者血糖,每日定时定点监测患者血糖,依据糖尿病人标准给予饮食管理等干预,并给予对应的胰岛素治疗。
多学科组患者使用多学科血糖管理方案干预。(1)成立我院多学科护理小组:小组成员包含护士长、责任护士、主治医师,营养科、心理科、康复科等共同介入。护士长任组长,小组成员共同制定、调整血糖管理方案。(2)血糖管理方案:将患者血糖初始值按照高低划分为严重低(<2.8mmol)、低(2.8mmol~3.9mmol)、目标范围(3.9mmol~10.0mmol)、高(10mmol~16.7mmol)、严重高(>16.7mmol)。对于血糖初始值不在目标范围患者每30min测量一次,处于目标范围患者每2h测量一次。依据患者血糖检测结果给予对应的胰岛素泵入,当患者处于严重低范围时停止胰岛素泵入转为静脉推注。对于低于目标范围患者,血糖变化值较上一次降低在0~0.6mmol内,胰岛素剂量缩减或至上一次剂量的50%,如升高胰岛素剂量不变。对于处于目标范围患者,血糖变化值较上一次降低在0~0.6mmol内或升高在0~1.1mmol内维持原剂量,如升高1.1mmol以上通知主治医生并升高胰岛素泵入速率,如降低0.6mmol以上通知主治医生并减少胰岛素泵入速率。对于高于目标范围患者,如血糖变化值较上一次升高通知主治医生并升高胰岛素泵入速率或视情况给予静脉推注。如血糖变化值较上一次降低在0mmol~2.8mol之间维持原剂量,如血糖变化值较上一次降低在2.8mml以上减少胰岛素泵入速率。当患者血糖处于严重低范围或连续两次测量处于严重高范围通知主治医师。两组患者均持续干预7d。
1.3 观察指标(1)血糖指标:早干预前后测量并比较2组患者糖化血红蛋白(HbA1C)、空腹血糖(FPG)、餐后2h血糖(2hPG)指标的变化;(2)血糖达标率:由责任护士记录干预时间内患者所有血糖测量数据,并计算血糖达标率。血糖达标率=(处于目标范围次数)/总次数×100%。(3)临床指标:由责任护士记录患者胰岛素使用时间、住院时间、感染率并进行比较。感染率=(感染人数)/总人数×100%。
1.4 统计学方法本研究选用SPSS 19.0统计软件进行数据的分析,计量资料采用(±s)来表示,采用t检验;计数资料以率表示,采用χ2检验。若P<0.05则有统计学意义。
2 结 果
2.1 两组患者血糖指标比较干预前,两组患者HbA1c、FPG、2hPG比较无统计学差异(P>0.05),干预后多学科组患者HbA1c、FPG、2hPG低于常规组患者(P<0.05),见表1。
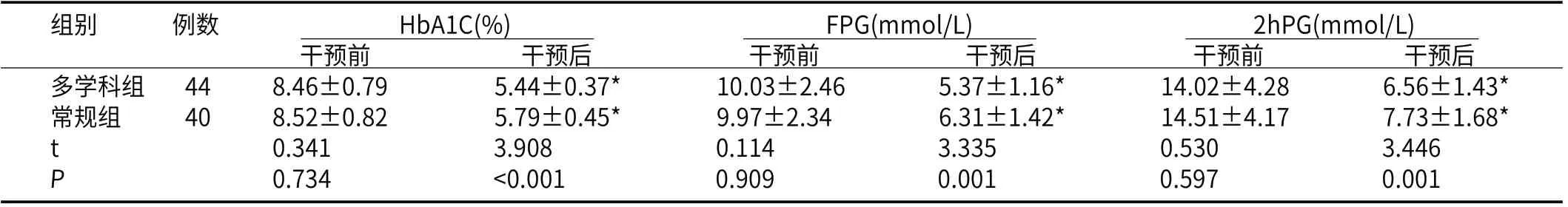
表1 两组患者的血糖指标比较
2.2 两组患者血糖达标率比较多学科组患者床旁血糖检测有效次数为2854次,血糖达标率为70.53%(2013/2854),常规组患者床旁血糖检测有效次数为1362次,血糖达标率40.53%(552/1362),两组间比较有统计学差异(P<0.05),见表2。
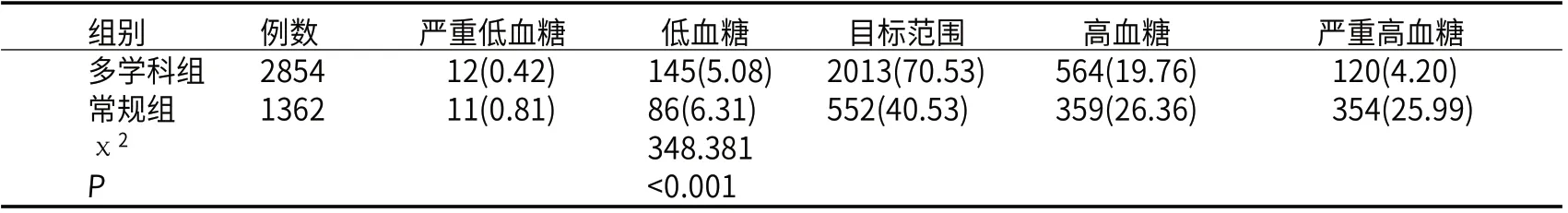
表2 两组患者血糖达标率比较[例(%)]
2.3 两组患者临床指标比较多学科组患者胰岛素使用时间、住院时间、感染率均低于常规组患者(P<0.05),见表3。
3 讨 论
颅脑损伤是一种致残率、致死率均较高的疾病,由于外力损伤刺激引起人体下丘脑、垂体等受到刺激,致使胰高血糖素、胰岛素、肾上腺皮质激素等分泌异常,从而引发应激性高血糖[9-10]。有研究表明,颅脑损伤患者的预后与血糖控制效果存在显著相关性,血糖异常升高持续时间越长,患者预后效果越差,对心脑血管等继发性损伤越严重[11-12]。因此,在临床护理当中,提高颅脑损伤患者血糖控制的干预效果极为重要,本研究采取了多学科血糖管理方案,并探讨了其在颅脑损伤并应激性高血糖患者中的应用效果。
本研究结果显示,使用多学科血糖管理方案的多学科组患者在血糖指标、血糖达标率、临床指标中均显著优于使用常规护理方法的常规组患者。这一研究结果表明了多学科血糖管理方案可以提升颅脑损伤患者干预效果,与既往学者的研究结果一致[13]。推测造成该结果的主要原因有以下几点:(1)通过多学科联动的方式可以最大化将医疗资源整合,提高医疗机构工作效率,提高患者护理的康复效果,减少各种不良事件发生率,通过对患者住院期间各项指标、因素进行分析,实现了医院体系有机整合,从而提高了护理质量,这也与徐家旋等学者的研究结果一致[14];(2)对于中重度颅脑损伤患者,受到的外力损伤通常危险系数极大,且主要临床表现多样,伴有休克重低氧血症、各种生理功能紊乱等,而对于该种重症患者常规方法无独立处理方式,且大多数医疗机构没有专业性极强的创伤医师作为主导,因此采取多科室联合综合评估诊疗护理方法可以提高临床应对措施,针对各种损伤性较大的病理因素做针对处理,这与既往研究一致[15];(3)多学科血糖管理方案区别于常规方法将患者视为一般性高血糖,而是通过高频率的连续血糖监测对患者进行综合评估并及时调整护理方案,最大限度避免了患者血糖大幅度波动,从而缓解了患者代谢紊乱,这也与张茜等学者研究结果相似[16]。
综上所述,多学科血糖管理方案在颅脑损伤并应激性高血糖患者中的应用效果良好,能有效控制血糖并改善预后。

