踝关节机械刺激联合踝策略启动训练对老年性步行效能减退的改善作用
尹琳,江汉宏,谢苏杭,许惊飞
与老年人功能退行性变化相关的身体重心下降、承重反应消失、步幅减小、双脚前后站立不稳、步行距离缩短、步速减慢等现象统称为老年性步行效能减退。造成这一现象的神经学机制之一为平衡反射(尤其是踝策略)减弱[1-3],踝足感觉的减退也与步行效能显著相关[4]。平衡测试系统、关节弓步测试等一系列测试方法表明踝关节压力疗法等机械刺激和策略训练单独运用时都可带来人体运动控制的改善。为进一步提高上述人群的步行效能,探索出效果更佳的康复训练方案,现将踝关节机械刺激训练与踝策略启动训练联合使用。
目前,踝关节机械刺激方法主要有足底噪声系统、多模式感觉增强系统、足底压力装置等。足底噪声系统指采用小型振动装置作用于足底而辐射出噪声的系统,该系统降低了皮肤及纺锤体的感觉阈值,可有效改善足部感觉,减少静态平衡时的躯体晃动。但该方法带来的干预效果在闭眼状态明显优于睁眼状态,且研究的结局指标局限于姿势摇摆、足底压力轨迹等,未显示其他功能指标的改善情况[5,6]。多模式感觉增强系统指使用振动觉、触觉、听觉、视觉刺激增加感觉权重,减少平衡障碍人群姿势保持时的躯体晃动的方法。该方法的作用机制是通过人为施加的刺激以增加患者的意识性感觉,而未增加非意识性本体感觉的促通,因此在治疗结束后治疗效果不能保持[7]。足底压力装置的研究对象为糖尿病患者,缺乏改善非糖尿病老年人群步行障碍的证据,同时短时间穿戴不能产生对步行功能的积极影响[8]。
人体的平衡反射包括踝策略、髋策略和迈步策略,髋策略和迈步策略会在人体感受巨大外力时启动,而踝策略却与人体感受较小外力时的姿势控制及与环境互动时的感觉输入密切相关。由于人体重心较高,足底支撑面小,在应对较小外力及躯体晃动时,踝策略扮演了十分重要的角色[9],老年人重心下降也是为了代偿踝策略的减弱。而现有研究中关于踝策略与老年性步行效能关系的较少。综上,本研究将对踝关节机械刺激联合踝策略启动的平衡训练方法进行研究,报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2021 年8 月在四川大学华西医院康复治疗前移部的老年患者42例,按随机数字表法分为对照组和实验组,各21例。本研究获四川大学华西医院生物医学伦理审查委员会审批[2021年审(126)]并在中国临床试验注册中心注册(ChiCTR2100045583)。
纳入标准:①年龄>65岁,自觉患病前步行效能下降>1年,本次因肩痛、尿失禁、腹泻、前列腺炎等疾病收治入院,入院后患者有改善步行功能的愿望至康复医学中心老年医疗组处治疗;②入院时起立-行走计时(timed up & go,TUG)测试时长>13.5秒,简易体能状况量表(short physical performance battery,SPPB)测试总分为6~9分,即双脚平行站立时间>10 s,半串联站立时间<10 s,串联站立时间≤10 s,4米步行时间≥6.21 s,5次坐起时间≥16.69 s;③无下肢骨折、脑卒中、前庭病变、明显的视听觉障碍、认知障碍等;④无药物性眩晕、乏力、血压降低等;⑤不借助辅助器具能独立行走>100米,至少能爬1层楼梯;⑥理解并愿意配合4周的康复评定及治疗,如住院时间不满4周,愿门诊随访。
排除标准:①生命体征不平稳;②由小脑、脑干、脊髓或颅脑外伤引起的平衡功能障碍;③下肢有骨折或骨关节炎影响下肢负重。
1.2 方法
1.2.1 对照组康复 根据患者的肌力等级选择适度的阻力进行徒手肌力训练。本研究所选用的肌群为屈髋肌群、屈膝肌群、髋外展肌群、髋内收肌群、伸膝肌群、踝背伸肌群及踝跖屈肌群,8 个1 组,3 组/次,每做完1 组休息30~60 s,单次肌力训练时间约为40 min,每天训练1次,每周训练5 d。
1.2.2 实验组康复 (1)机械刺激:步行及上楼梯过程中,在踝关节处捆绑沙袋(步行时双踝各绑1 kg沙袋,上楼梯时双踝各绑0.5 kg)。①步行:在华西医院老年医学中心环形走廊内设置起、止点,并在地面粘贴醒目标识,沿途放置椅子备用以确保患者不能耐受时可及时停止。嘱受试者在沙袋负荷下行走,1 名治疗师在旁边提供实时保护,步行强度为主观感受中等用力程度,PRE疲劳指数约11~14分。②上楼梯:受试者上1层楼梯,行走于扶手侧,必要时可抓握,治疗师在后方予以保护。
(2)踝策略启动训练:训练工具为平衡垫,训练场地为平衡杠内或站立扶手处,2 名治疗师站在患者前后方提供保护。嘱患者双手抓握平衡杠或扶手,双足站在平衡垫上维持静态稳定,逐步放开双手并维持静态平衡后交替踮起双侧脚尖、脚后跟,再将身体重心交替移向单腿,以引起小腿轻度酸胀为度。单次联合训练的治疗时间约为40 min,每天训练1次,每周训练5 d。
1.2.3 评定指标 分别于治疗前、治疗4周后,采用TUG、SPPB量表对2 组患者进行步行功能评估,评估量表均具有较好的信度和效度[10,11],所有评估均由专业的康复治疗师完成,同一患者所有评估均由同一治疗师完成。
(1)TUG 测试:TUG 测试时间>13.5 s[12,13]时被认为存在跌倒风险。测试要求患者坐于靠背椅上,双手置于双侧扶手,嘱患者双手离开扶手、背部离开靠背并按动秒表计时,步行3米后返回椅子坐下,双手再次置于扶手,背部再次靠于靠背并按下秒表停止计时。测试3次取平均值,以完成时间作为观测指标,完成时间越长,代表患者步行能力越差。
(2)SPPB测试:SPPB总分<6分被认为存在跌倒高风险。测试由3部分组成:串联站立、4米步行及5次起坐,其中串联站立又分为串联站立、半串联站立及平行站立。3项测试均以完成时间作为观测指标,串联站立时间延长、4米步行及5次起坐时间缩短提示患者步行能力改善,串联站立及平行站立维持10 s以上视为正常。本实验纳入的受试者平行站立时间都能达到10 s,因而此项测试不纳入研究比较,4米步行及5次起坐完成时间得分越低,串联完成时间越短得分越低。将5项分测试的得分相加即得出总分。
1.3 统计学处理
采用SPSS 23.0 统计软件对所得数据进行统计分析,符合正态分布以及方差齐性的计量资料以(±s)表示,组间比较采用独立样本均数t检验;非正态分布的数据以M(Q)表示,采用Mann-Whitney U检验;P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较结果
治疗前,2 组的年龄、性别、TUG 值、SPPB 4 项指标组间差异无统计学意义(P>0.05),见表1。
表1 2组患者一般情况比较[(±s)或M(Q)]
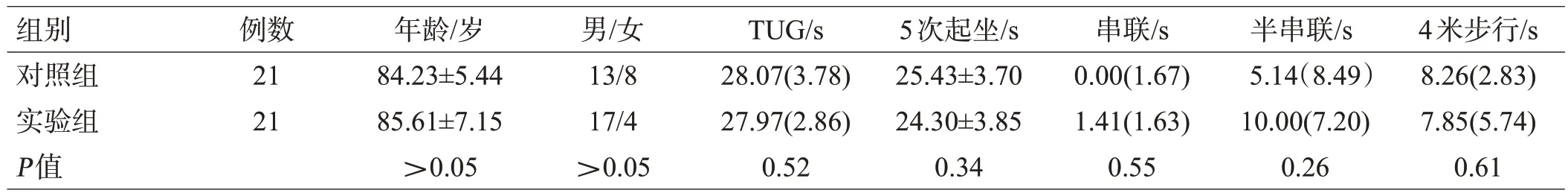
表1 2组患者一般情况比较[(±s)或M(Q)]
组别对照组实验组P值例数21 21年龄/岁84.23±5.44 85.61±7.15>0.05男/女13/8 17/4>0.05 TUG/s 28.07(3.78)27.97(2.86)0.52 5次起坐/s 25.43±3.70 24.30±3.85 0.34串联/s 0.00(1.67)1.41(1.63)0.55半串联/s 5.14(8.49)10.00(7.20)0.26 4米步行/s 8.26(2.83)7.85(5.74)0.61
2.2 2组治疗前后差值比较结果
2 组治疗前后TUG 的差值有统计学意义(z=2.45,P<0.05),且对照组差异更显著;5 次起坐的差异具有统计学意义(t=4.28,P<0.01)且对照组差异更显著;串联的差异不具有统计学意义(z=1.82,P>0.05);半串联的差异存在统计学意义(z=3.76,P<0.05),且对照组差异更显著;4米步行的差异存在统计学意义(z=2.10,P<0.05)且对照组差异更显著,见表2。
表2 2组患者治疗前后差值比较[s,(±s)或M(Q)]
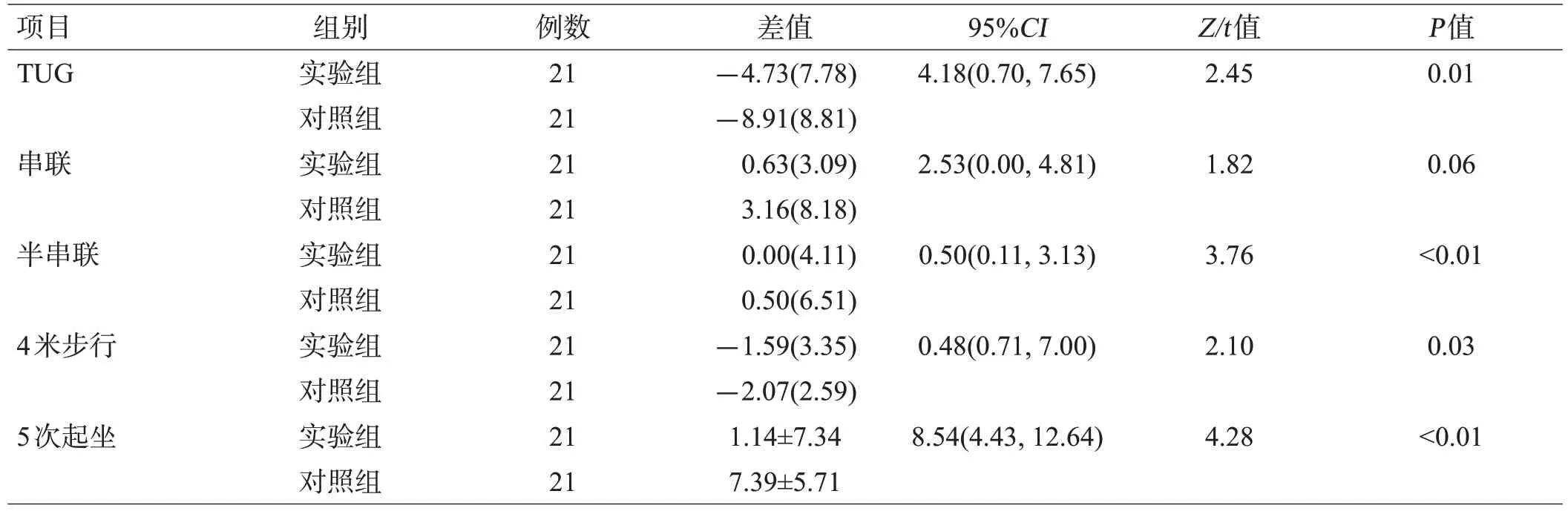
表2 2组患者治疗前后差值比较[s,(±s)或M(Q)]
项目TUG 95%CI 4.18(0.70,7.65)Z/t值2.45 P值0.01串联2.53(0.00,4.81)1.82 0.06半串联0.50(0.11,3.13)3.76<0.01 4米步行0.48(0.71,7.00)2.10 0.03 5次起坐组别实验组对照组实验组对照组实验组对照组实验组对照组实验组对照组例数21 21 21 21 21 21 21 21 21 21差值-4.73(7.78)-8.91(8.81)0.63(3.09)3.16(8.18)0.00(4.11)0.50(6.51)-1.59(3.35)-2.07(2.59)1.14±7.34 7.39±5.71 8.54(4.43,12.64)4.28<0.01
3 讨论
4 米步行时长反映短距离步行速率,TUG 时长反映短距离步行速率的同时还反映老年人的转身及重心高低变化时的姿势转换效能,串联、半串联时长则反映质心落在前后放置的两脚之间所形成的不同支撑面内的姿势控制效能。
年龄增长使人体姿势调整时效降低,这种变化与老年人踝策略减弱、频繁启动髋策略和迈步策略有关[14]。踝策略减弱,蹬离期跖指关节内的感受器无法传递正确的关节位置、运动信息,人体无法启动桥网状纤维束对躯干近端、骨盆、腹肌等核心肌群进行预期姿势调整。在步行周期中,双足支撑模式依赖于桥网状纤维束等参与的自动化的姿势稳定和调整,而踝策略的减弱会使姿势控制的感觉输入产生偏差。同时,踝足复合体接受单独的皮质脊髓侧束的纤维投射,通过脑部的积极活动产生对足部的选择性感觉输入调节,向中枢提供精确预测性或反馈性的感觉输入而使运动学习更准确高效;与本体感觉相关的神经结构随着年龄的增长而退化[15,16],本体感觉受损与老年人平衡功能下降及跌倒有关[17]。其中,踝关节本体感觉敏锐度更与平衡、功能、活动、客观平衡测试结果及主观测试结果呈显著相关性,在运动员身上甚至可以通过评估踝关节本体感觉预测运动成绩[18,19];主动或被动的用以提高踝关节本体感觉输入的方法都可显著改善平衡控制[20];踝策略的启动对睁眼平衡和线性平衡都会产生显著影响[21],踝的灵活性、稳定性、关节活动度是影响踝策略启动的主要因素[22]。踝关节机械刺激联合踝策略启动训练可增强踝关节处腱器官的敏感性,还通过启动踝策略产生稳定的足底支撑面,自下而上激活全身姿势张力;小腿三头肌、胫前肌交互神经支配关系可以充分激活脊髓层面的步行模式发生器[23]。因此,预期的踝策略联合机械刺激训练可能提高老年人平衡功能。但本研究结果却显示单独的踝策略联合机械刺激的平衡训练或肌力训练使4米步行及TUG时长增加,这代表步行效能下降,肌力训练组更甚;但肌力训练组的串联、半串联时长却产生了正性结果。有关研究表明,踝关节本体感觉、踝关节跖屈肌力与Berg平衡测试结果呈弱至中度相关性[24],研究中肌力训练组串联、半串联时长的增加恰与踝跖屈肌力训练增加了踝关节稳定性相关。同时,由于肌肉中的纺锤体受到牵拉后产生传入信息经后角传递至感觉皮质及小脑,对运动神经元进行更精准的调控,从而增强姿势控制,提高步行效能。因此,对平衡功能、步行效能的改善,不能只关注皮肤、肌腱、关节处的本体感觉输入,还应关注肌肉中的纺锤体作为本体感受器对运动整合的作用。因此,改善老年性步行效能下降的最佳康复方案应为踝策略训练、机械刺激与踝跖屈肌肌力训练相结合的康复治疗方案。
本研究拓宽了老年人步行效能的评估和治疗思路,局限在于纳入的受试者的基线情况较好,治疗前后差值较小,所选用的结局指标也更利于解释步行过程中的速率和效能,缺乏反馈老年人姿势控制和身体力线变化的指标,评价体系不够完整;同时由于干预时间太短,缺少实验方法对老年人的平衡功能的持续性影响的观测,未来的研究将增加足底压力系统、步态分析系统等评价指标,也将增加更长时间的随访。

