自体脂肪间充质干细胞对大鼠乳腺癌前病变组织的作用及影响
林 泉,孔翔玉,莫明添,石身俪,梁海洁,蔡妮娜,陆红英
(1.广西爱思特整形外科医院美容外科,广西 南宁,530001;2.广西南宁七和医疗美容门诊部,广西 南宁,530001;3.广西南宁爱玛莎医疗美容医院美容外科,广西 南宁,530001)
自体脂肪移植填充是当今美容外科的热点手术之一,能解决诸多体表凹陷或形体欠饱满的问题,术后形体能达到和谐的美以及面容获得饱满的年轻态。自体脂肪由于是自身组织具备无免疫抗原性、取材容易、量充足等优点,已成为整形外科软组织填充的首选材料。但是,脂肪细胞的存活率或移植物体积留存率在术前无法预知确定,致使其临床应用受到较多限制,据统计其吸收率可达20-90%[1]。自体细胞辅助脂肪移植技术(cell-assisted lipotransfer,CAL)解决了存活率低的问题,通过提高待移植脂肪组织中脂肪间充质干细胞等多种血管基质成分含量的方式可以显著提高移植后脂肪的存活率[2]。然而,脂肪间充质干细胞(adipose derived stem or stromal cells,ADSCs)移植虽然能提高移植脂肪组织的成活率,但这种方法对于乳腺组织,尤其是处于癌前病变期的乳腺组织的作用及影响尚不明确。本实验应用大鼠自体脂肪间充质干细胞移植,观察其对乳腺癌前病变组织的作用及影响,结果报告如下。
1.材料与方法
1.1 材料
1.1.1 实验动物
选择72只雌性未育Wistar大鼠(10周,220±10 g)购自广西医科大学动物实验中心,实验过程中严格遵守操作流程及伦理标准,大鼠全程自由饮食、进水。动物证书编号:SXCK(桂)K2021-0002;SPF动物房 22~26℃,相对湿度 52%~58%;伦理审批号:gx20210361。
1.1.2 试剂
多聚甲醛溶液(湖北科沃德化工有限公司)、大鼠免疫组化试剂盒(北京百奥莱博科技有限公司)。
1.2 方法
1.2.1 造模方法 通过1 次性胃管灌注DMBA100mg/Kg 的方式构建化学诱导性乳腺癌前病变大鼠模型。
1.2.2 脂肪间充质干细胞制备方法 建模同日,在麻醉情况下,常规消毒铺巾,打开实验组大鼠单侧腹股沟,切取皮下脂肪垫,随后获取脂肪组织中的脂肪间充质干细胞并通过流式细胞仪对其鉴定。使用CAL技术,将脂肪间充质干细胞进行浓缩提纯备用。
1.2.3 移植方法 建模同日,将建模成功的乳腺癌前病变大鼠72 只随机分为实验组和对照组,每组36 只,在实验组大鼠第5 对乳腺组织内注射脂肪间充质干细胞1×106,对照组相同位置注射生理盐水 0.1ml。
1.2.4 检测方法 建模第10 周,处死所有实验大鼠,无菌操作下切除大鼠第5 对乳腺及周围组织,逐一完成以下检测。
1.2.4.1 病理学检测 将大鼠第5 对乳房腺体组织,冰冻切片,进行细胞学检查、常规组织学检查。
1.2.4.2 免疫组化法 清洗载玻片,将大鼠第5 对乳房腺体组织,进行固定、脱水、包埋、切片,厚度为5μ m,然后按照捞组织、脱蜡、抗原修复、血清封闭、加一抗、加二抗、加SABC、加显色剂、复染、脱水、封片等步骤逐一完成,详按试剂盒说明书进行操作。封片后,在显微镜(200 倍)下随机选取5 个区域,用图像分析系统准确测定VEGF 平均光密度值。
1.3 统计学处理
数据统计处理采用SPSS23.0进行统计学分析,计数资料采用χ2检验,计量数据以均数()表示,组间比较采用方差分析,P<0.05表示差异有统计学意义。
2 结果
2.1 病理细胞学观察
实验组与对照组大鼠乳腺增生程度无统计学差异(P>0.05),见表1、图1.
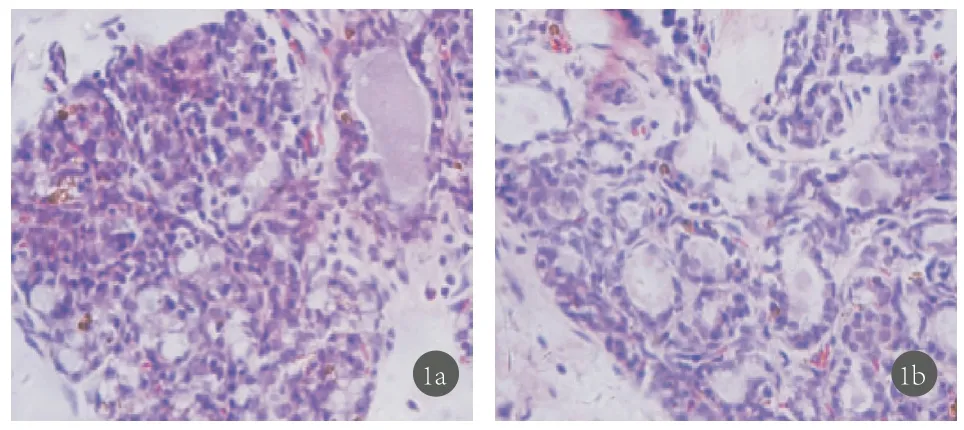
图1a 实验组大鼠乳腺组织病理学结果(X200)图1b 对照组大鼠乳腺组织病理学结果(X200)

表1.大鼠乳腺组织增生程度
2.2 免疫组
化法检测乳腺组织内血管内皮生长因子VEGF平均光密度结果与对照组比较,差异无统计学意义(P>0.05)。见表2、图2。

表2.大鼠乳腺组织增生程度

图2a 实验组大鼠乳腺组织VEGF 的表达(X200)图2b 对照组大鼠乳腺组织VEGF 的表达(X200)
3 讨论
乳房作为性器官一直是反映女性体态美的重要因素,对称、圆润、挺拔、和谐的乳房代表着年轻、活力十足而受到所有人的喜爱。随着社会文明的进步,主动追求乳房形态美感的人群也越来越多。自体脂肪移植隆乳具有损伤小、无排异性、质地柔软等优点已成为临床乳房美化的重要手段和选择之一。据统计,早在2017年全球已进行了137070例自体脂肪移植隆乳手术,占当年总隆乳量的8.2%。但脂肪隆乳技术仍有至今未解决的临床问题,即存活率及安全性,引发较多学者进行研究。即使Torsvik和Bjerkvig报道脂肪间充质干细胞移植物在肿瘤发生发展过程中不同阶段发挥不同的作用[3],也未见临床报道脂肪移植增加了乳腺癌的发生风险[4]。研究已证实CAL技术能够提高自制体脂肪移植隆乳后脂肪组织的存活率,但在乳腺癌发病率居高不下的背景下,浓缩获取的脂肪间充质干细胞是否对乳腺癌前病变组织有促进癌变作用或其它影响,应当展开深入研究。
乳腺癌癌前病变是指乳腺导管内上皮细胞的异常增生,出现形态学改变,这些变异增生的部分病例可能发展成癌的乳腺增生性病变[5]。研究显示乳腺癌癌前病变组织5年癌变率为6.6%,25年最高癌变率为 46.0%[6]。探究乳腺癌形成的原因,主要是正常乳腺导管上皮细胞转化为癌细胞是复杂的过程,分为不同阶段、不同步骤,受较多因素调控。乳腺癌癌前病变是这一过程中不可缺少的环节,且是这一过程是可逆。如果乳腺癌癌前病变加速发展,则不可避免的发展为乳腺癌。ADSCs具有自身多方向分化潜能,而且有发挥旁分泌和免疫调节功能,可调控周围细胞增殖分化。那么,移植以脂肪间充质干细胞为主的血管基质成分浓度较高的物质后,乳腺癌前病变组织在移植物的调控作用下,局部血管增加或不变,加速向癌变方向转化或是往正常组织转归最值得观察。
乳腺癌癌前病变模型的制造学界一直有争论,通常分为自发性模型、诱发模型或可移植模型三种,李静蔚等[7]认为DMBA诱导的SD大鼠乳腺增生及癌变,造模10周后出现乳腺癌癌前病变,成功率优于wister大鼠,但也学者持不同观点[8]。本实验选择了Wistar大鼠,缘于其体型较SD大鼠短胖大腿内侧脂肪相对较丰富,利于实验。建立乳腺癌癌前病变模型时,选择了1次性胃管灌注DMBA100mg/Kg的方式构建化学诱导性乳腺癌前病变大鼠模型,成模便捷稳定。文献报道还有利用DMBA+雌孕激素序贯5天组建立乳腺癌癌前病变方法,虽然该方法是建立乳腺癌癌前病变模型较好的方法之一[8],但耗时、繁琐,亦不为首选。
VEGF又称血管通透因子,能增加血管通透性,而且还可以促进细胞外基质变性,也能够促进新生血管形成。VEGF不仅促进肿瘤血管生长,对乳腺癌细胞本身也有促进作用,与乳腺的发生、发展、转移呈正相关[9]。因此,检测VEGF的值可以判断癌前病变的转归方向。本实验的免疫组化结果提示,VEGF光密度值无明显变化,这可能是脂肪间充质干细胞移植后可能已直接替代作用参与组织修复,对周围乳腺组织发挥旁分泌和免疫调节功能,调控组织周围相关细胞改善微循环等作用参与组织修复和重建[10,11],致使乳腺组织局部微循环得到明显改善,而不是加速癌前病变向癌症转归。因此,运用CAL技术制备的高浓度脂肪间充质干细胞移植物对乳腺癌前病变起到修复、抑制及促使增生细胞逆转的作用,是一种良好的作用。本实验的研究手段通用可靠,采用的病理检测、免疫组化均已被广泛应用与乳腺癌的发病机制研究[12-14],其准确性得到公认。
此外,研究证实乳腺增生程度与乳腺血液流变学的诸多因素关系密切,特别是与乳腺的血液黏稠度、局部微循环障碍呈正相关[15],检测乳腺血液流变学对乳腺癌癌前病变的诊断、转归均有积极的意义和重要价值。在实体肿瘤乳腺癌发生前的非典型增生阶段,病变组织中已有新血管生成,尤其在中、重度非典型增生及原位癌阶段,新生血管明显增多[7,16],因此,检测局部血管数量及微循环可以判断组织的转归方向,也可作为肿瘤发生发展演变的佐证,需要下一步再研究。
综上所述,自体脂肪间充质干细胞移植可安全用于乳腺癌前病变组织,不会导致乳腺癌前病变组织加速向乳腺癌发展。对于正常乳腺而言,脂肪隆乳致癌的可能性更低、安全性更高。

