运动功能评估指导下的个体化康复锻炼对股骨颈骨折患者的应用研究
王小燕 胡泊
南阳医学高等专科学校第一附属医院骨科一病区,南阳 473000
股骨颈骨折为一种常见于中老年群体的骨折类型。目前,根据骨折严重程度不同,临床主要将此类患者分为4种类型,一般针对病情较轻的Ⅰ型、Ⅱ型患者临床多会实施保守治疗,而对于病情较重且伴有不同程度股骨颈移位的Ⅲ型、Ⅳ型患者临床则更多会实施手术治疗。通过切开复位及内固定可有效改善患者股骨颈移位病灶,但为加快患者康复进程、促进其下肢功能,临床常会在其术后实施一系列康复锻炼措施[1]。既往会依据患者个人康复情况及主观感受为其制定并积极开展功能锻炼,但传统康复锻炼措施的科学性、针对性较差,部分患者可能存在康复不足或锻炼过度等情况,加之受患者及医生主观因素影响,传统康复锻炼措施的干预效果并不理想[2]。Fugl-Meyer 运动功能评分量表(FMA)是目前用于评估机体上肢、下肢运动功能的常见量表,在评估患者康复效果及指导患者康复方案制定方面具有较高应用价值[3]。本研究主要探讨基于FMA运动功能评估指导下的个体化康复锻炼在股骨颈骨折患者术后的应用效果及功能康复的影响。
资料与方法
1.一般资料
本文为前瞻性研究,选取南阳医学高等专科学校第一附属医院2019年6月至2022年1月期间的123例股骨颈骨折患者为研究对象,采用抽签法,将入组患者分为观察组(62例)和对照组(61例)。观察组男32例、女30例,年龄(52.47±0.11)岁,骨折病程2~14(8.15±0.22)d;Garden骨折分型[4]:Ⅰ~Ⅱ型25例、Ⅲ~Ⅳ型37例。对照组男31例、女30例,年龄(52.33±0.15)岁,骨折病程3~13(8.11±0.25)d;Garden骨折分型:Ⅰ~Ⅱ型27例、Ⅲ~Ⅳ型34例。两组患者一般资料比较,差异均无统计学意义(均P>0.05)。(1)纳入标准:入组患者经影像学检查确认存在股骨颈骨折病灶,均符合股骨颈骨折诊断要点[5];骨折时间均在14 d内;均符合相关手术指征且自愿接受手术治疗。(2)排除标准:存在其他病理性髋关节功能异常;存在感染性疾病或免疫机制异常;有手术禁忌证;凝血功能异常;伴精神、认知障碍性疾病;依从性差,不愿配合完成研究。
本次研究已通过南阳医学高等专科学校第一附属医院医学伦理委员会批准(20112)。患者均已知悉此次研究相关内容,同意且自愿参与研究,均已签署相关同意书。
2.方法
对照组仅实施常规康复管理,观察组实施基于FMA量表评估指导下的个体化康复锻炼,两组持续干预14 d。
2.1.常规康复管理 (1)对患者进行常规健康宣教,告知康复锻炼的重要性后通过视频播放、亲身示范的方式指导患者开展阶段性康复锻炼,包括下肢功能训练及直腿抬高训练两种。(2)下肢功能训练:分为床上训练和下床训练2个阶段,第一阶段需限制患者过多下床活动,鼓励其开展床上训练,嘱其自主活动踝关节、膝关节、髋关节;第二阶段可根据患者恢复情况及个人主观感受,待其自觉功能恢复、疼痛改善时可指导患者下床开展阶梯训练、独立穿袜、穿鞋练习等,每日下肢功能锻炼时间控制在30~60 min,可根据患者康复情况酌情增加训练强度。(3)直腿抬高训练:待患者可独立下床完成日常活动时可嘱其平卧于病床,将下肢紧贴床面伸直后,保持上身不动同时将下肢整体抬离床面,10次/组,3组/d。
2.2.基于FMA量表评估指导下的个体化康复锻炼(1)首先成立专门的个体化康复锻炼管理小组,组内成员需先通过查阅文献及临床经验总结的方法明确FMA评分基本原则及评分标准,FMA量表下肢部分满分为34分,根据评分结果将患者分为轻度障碍(评分25~34分)、中度障碍(评分15~<25分)和重度障碍(评分<15分)3个等级,协同康复科医生为患者制定个体化康复锻炼方案,方案制定完成后需向患者详细讲解具体实施计划,在获得患者认可即可开始实施。(2)重度障碍患者康复措施如下:①术后1~3 d内需限制患者活动,嘱其在床上取平卧位,进行踝关节旋转及膝关节屈伸训练,10次/组,2组/d;②术后4~7 d在关节活动训练基础上指导患者借助床吊环,屈曲健侧膝关节并用健足蹬床抬高臀部,抬高后保持臀部平衡,维持3~5 s后放松,5次/组,2组/d;③手术7 d后在上述锻炼基础上,指导患者在家属协助或独立进行翻身、坐起等动作训练,完成以上动作时应注意速度,不可突然翻身或突然坐起。(3)中度障碍患者康复措施如下:①此类患者可在术后1~3 d直接开展关节活动及臀部抬高训练,两种训练频率可增加为3~5组/d;②术后7 d除完成上述训练及翻身、坐起后,可下床进行站立、行走训练,每次站立20~30 min,行走500~1 000 m,同时开展上下楼梯训练,上下楼梯时手扶双拐,遵循拐先下、患肢随后下、健肢最后下的原则。(4)轻度障碍患者康复措施如下:除上述训练措施外,此类患者需重点进行髋关节活动度训练,包括外展、屈伸、内旋等,以及平卧位下直腿抬高及单腿平衡站立练习等,可在站立、行走时增加负重训练,每日训练时间可延长至60 min以内。(5)康复效果评估及方案调整:每周采用FMA重复评估1次患者下肢功能,根据评估结果重新划分其功能障碍等级并将康复计划调整至对应等级方案。
3.观察指标
(1)于干预前、干预14 d后由护理人员测量并对比两组患者的髋关节外展、屈曲、内旋等活动度,外展活动度在30°~45°、屈曲活动度在130°~145°、内旋活动度在30°~45°。(2)于干预14 d后8个月随访期间,由护理人员采用Harris髋关节功能评分(Harris评分)[6]评估患者髋关节功能恢复情况,量表包括疼痛(0~44分)、功能(0~46分)、畸形(0~5分)和关节活动度(0~5分)等4个维度,满分100分,分值越高提示髋关节功能越好。(3)于干预14 d后8个月随访期间,由护理人员采用视觉模拟疼痛(VAS)[7]评估两组患者髋部疼痛改善情况,VAS量表满分10分,≥7分提示剧烈疼痛,≤3分提示轻微疼痛或无痛。(4)于干预14 d后8个月随访期间,由护理人员统计并对比两组患者不良事件发生情况,主要包括骨折愈合不良、股骨头坏死、股骨颈移位、下肢活动受限等4种。
4.统计学方法
数据均采用软件SPSS 22.0处理,计数资料用率(%)表示,采用χ2检验,符合正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验,P<0.05为差异有统计学意义。
结果
1.两组股骨颈骨折患者干预前后髋关节活动度比较
干预前,两组患者的髋关节活动度差异均无统计学意义(均P>0.05);经不同方法干预后,观察组的髋关节外展、屈曲、内旋等活动度均高于对照组(均P<0.05)。见表1。
表1 两组股骨颈骨折患者干预前后的髋关节活动度比较(°,)
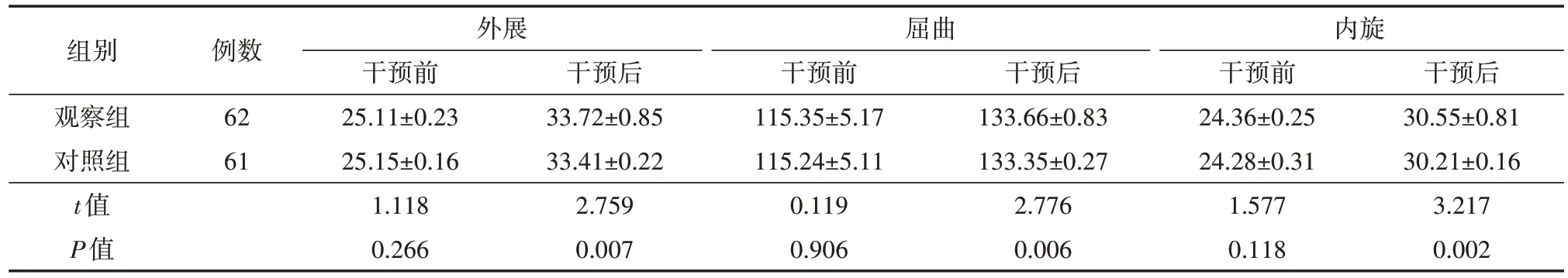
表1 两组股骨颈骨折患者干预前后的髋关节活动度比较(°,)
注:对照组仅实施常规康复管理,观察组实施基于FMA运动功能评估指导下的个体化康复锻炼
组别观察组对照组t值P值外展屈曲内旋干预后30.55±0.81 30.21±0.16 3.217 0.002例数62 61干预前25.11±0.23 25.15±0.16 1.118 0.266干预后33.72±0.85 33.41±0.22 2.759 0.007干预前115.35±5.17 115.24±5.11 0.119 0.906干预后133.66±0.83 133.35±0.27 2.776 0.006干预前24.36±0.25 24.28±0.31 1.577 0.118
2.两组股骨颈骨折患者随访期间髋关节功能比较
随访期间,观察组干预1、4、8个月时的Harris评分均高于对照组(均P<0.05),见表2。
表2 两组股骨颈骨折患者随访期间的Harris髋关节功能评分比较(分,)
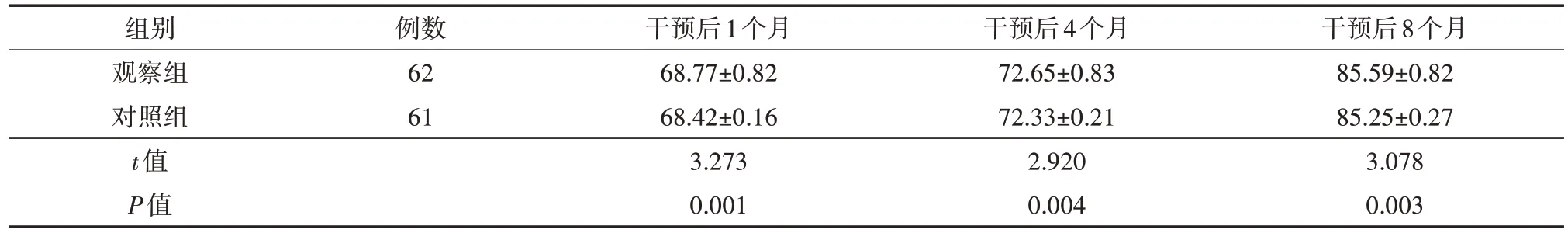
表2 两组股骨颈骨折患者随访期间的Harris髋关节功能评分比较(分,)
注:对照组仅实施常规康复管理,观察组实施基于FMA运动功能评估指导下的个体化康复锻炼
干预后8个月85.59±0.82 85.25±0.27 3.078 0.003组别观察组对照组t值P值例数62 61干预后1个月68.77±0.82 68.42±0.16 3.273 0.001干预后4个月72.65±0.83 72.33±0.21 2.920 0.004
3.两组股骨颈骨折患者随访期间的髋部疼痛比较
随访期间,观察组干预1、4、8个月时的VAS评分均低于对照组(均P<0.05),见表3。
表3 两组股骨颈骨折患者随访期间的髋部VAS评分比较(分,)

表3 两组股骨颈骨折患者随访期间的髋部VAS评分比较(分,)
注:对照组仅实施常规康复管理,观察组实施基于FMA运动功能评估指导下的个体化康复锻炼;VAS为视觉模拟疼痛
干预后8个月2.77±0.21 3.04±0.88 2.349 0.020组别观察组对照组t值P值例数62 61干预后1个月4.11±0.25 4.42±0.83 2.814 0.006干预后4个月3.36±0.25 3.68±0.85 2.842 0.005
4.两组股骨颈骨折患者随访期间的不良事件发生率比较
随访期间,观察组的不良事件发生率为4.84%(3/62),低于对照组[16.39%(10/61)],差异有统计学意义(P<0.05),见表4。

表4 两组股骨颈骨折患者随访期间的不良事件发生情况比较[例(%)]
讨论
股骨颈为人体重要承重结构,在外界多种直接、间接暴力因素下,骨量、骨密度水平偏低的中老年群体发生股骨颈骨折的风险较青壮年群体明显更高。针对未发生移位的单纯骨折患者,临床多建议实施保守性疗法治疗,而对于完全骨折且存在明显移位表现者,临床则更多建议实施手术治疗[8]。目前认为,在股骨颈骨折患者术后积极康复锻炼对减轻患者疼痛、促进髋关节功能恢复并提升患者生活质量均有重要意义[9-10]。但传统康复锻炼的具体措施多是医生依据患者主观感受制定并实施的,其康复方案的科学性较差,其实施效果也极易受到多种主观因素影响[11]。
FMA量表是目前用于评估肢体运动功能的常用量表,此前更多被用于脑卒中后肢体障碍的康复效果评估方面。此量表可实现对机体上肢、下肢运动功能的客观评估,取其下肢评分项目对股骨颈骨折患者下肢功能进行系统评估后,或可一定程度上指导其康复锻炼措施的构建[12]。本研究结果显示,经不同方法干预后,观察组的髋关节外展、屈曲、内旋等活动度均高于对照组(均P<0.05)。与传统康复锻炼措施相比,应用FMA量表将患者分为不同等级下肢功能障碍,更有利于临床制定针对性强、可行性高的个体化康复措施,通过询问患者意见得到其认可再实施康复锻炼也可极大程度上提升其康复依从性及配合度,从而获得更加理想的康复效果。除可改善近期康复效果外,通过定期应用FMA量表重复评估其下肢运动功能也有助于干预措施的调整,在其漫长康复进程或可实现对患者康复效果的动态评估及监测,由此也可更好的促进患者髋部疼痛缓解、髋关节功能恢复[13]。故观察组随访期间干预1、4、8个月时的髋关节Harris评分均高于对照组,干预1、4、8个月时的髋关节VAS评分均低于对照组(均P<0.05)。股骨颈骨折患者一般都为中老年人,为避免锻炼不足或锻炼过度等风险事件,在其康复锻炼实施过程需保证康复措施的科学性、可行性,而FMA量表则可实现对患者下肢运动功能的系统、客观评估,以此为依据为其制定并实施个体化康复措施后,可有效缩短康复进程,对改善患者髋关节功能及生活质量并降低其他不良事件发生风险均有重要意义[1]。故观察组随访期间的不良事件发生率为[4.84%(3/62)],低于对照组[16.39%(10/61)],差异有统计学意义(P<0.05)。
综上所述,基于FMA量表运动功能评估的个体化康复锻炼在股骨颈骨折患者术后康复中具有较高应用价值,可在有效改善患者髋关节活动度的同时促进其髋关节功能恢复、髋部疼痛缓解,对降低患者不良事件发生风险也有重要意义。
作者贡献声明王小燕:撰写论文、研究设计、数据采集、统计分析;胡泊:数据采集、论文内容审核指导

