三阴性及非三阴乳腺癌多模态磁共振成像影像表现分析
刘 萍,李献玲,高 成,李 珍,苏 丹,任基刚(通信作者)
(盘州市人民医院医学影像科 贵州 六盘水 553537)
乳腺癌是女性高发恶性肿瘤疾病之一。乳腺癌最准确的诊断方式为病理诊断,但针对部分病变面积小的肿瘤患者,则以影像学诊断为主[1]。乳腺癌的早期诊断可以通过采取早期手术治疗改善患者临床预后,以提升患者生活质量。从免疫组化视角讲,乳腺癌包括三阴性乳腺癌(triple-negative breast cancer,TNBC)和非三阴性乳腺癌(non-triple-negative breast cancer,nTNBC);而TNBC 的发病率约占整体乳腺癌发病率的10.0%左右;且TNBC 中后期患者即使采取手术治疗,也易出现术后复发、转移[2-4]。因此,全面加强TNBC 患者早期诊断及治疗,对提高患者生活质量、延长患者生存时间具有重要意义。目前,MRI 是乳腺癌常用临床检查方法,在乳腺癌临床诊断中具有较高的应用优势。本文选取盘州市人民医院2021年1月—2023年4月收治的50 例非三阴性乳腺癌(nTNBC)患者及50 例三阴性乳腺癌(TNBC)患者为研究对象,分析TNBC 和nTNBC 在多模态磁共振成像(MRI)技术支持下的影像特征,报道如下。
1 资料与方法
1.1 一般资料
选取盘州市人民医院2021年1月—2023年4月收治的100 例乳腺癌患者为研究对象,其中nTNBC 患者50 例,年龄33 ~70 岁,平均年龄(49.51±4.21)岁;病灶位于左侧31 例,右侧19 例。TNBC 患者50 例,年龄34 ~69 岁,平均年龄(48.23±4.17)岁;病灶位于左侧29 例,右侧21 例。两组一般资料比较差异无统计学意义(P>0.05),有可比性。
纳入标准:①经手术病理及免疫组化分析确诊的乳腺癌患者;②同意开展多模态MRI 技术检查;③女性患者,且为单侧病灶;④年龄在18 ~70 岁;⑤预测生存时间>6 个月;⑥符合乳腺癌根治术适应证,且同意实施手术者,并签署知情同意书。排除标准:①合并其他恶性肿瘤者;②乳腺癌复发患者;③伴认知功能障碍者;④伴MRI 检查禁忌证者。
1.2 方法
多模态MRI 检查:采用全数字磁共振扫描仪(SIGNA Explorer1.5T 静音核磁共振扫描仪)对患者进行诊断,嘱患者去除上衣,乳腺保持自然下垂状态,且置于线圈中心处;嘱患者前额低至线圈之下,使之能够有效保证上胸部与线圈的良好接触。扫描系列:3 plane loc(三平面定位)、OAx T2FRFSE FS、OAx T1FSE、L Osag T2fs FSE shim、R Osag T2fs FSE shim、Ax DWI、Ax VlBRANT Flex +C。扫描参数:T2-spair 序列:TR 3 360 ms,TE 85 ms,层厚 4.0 mm,间隔 1.0 mm,TE 65 ms,激励数1,视野(FOV)220 mm×340 mm,TR 5 000 ms。T2-w-tse 序列:TE 120 ms,TR 3 600 ms,激励数2。T1W-TSE 序列:激励数1,TE 8 ms,TR 677 ms。DWI 扩散灵敏度系数(b 值)为1 000 s/mm2。层厚5 mm,间隔1 mm,TE 最小75 ms,dyn-eTHRIVE TRA 动态增强,激励数1,FOV 340 mm×340 mm。将造影剂注射至肘中静脉,团注0.2 mmol/kg 对比剂钆喷酸葡胺,注射速率为2 mL/s。用20 mL 0.9%氯化钠注射液冲洗试管,采集时间为57 s,43 s 后进行第一次采集,采集8 次。检查完成后,将影像学资料发送到MR 工作站,经图像处理后得到重要参数,即ADC、Emax 与Tmax。
1.3 观察指标
比较nTNBC 及TNBC 患者MRI 检查影像表现。
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
nTNBC 及TNBC 患者的病灶形态、病灶大小、内部强化、病灶边缘、T2WI 信号、TIC 类型、ADC、Emax、Tmax 方面差异有统计学意义(P<0.05),两组患者病灶数量对比,差异无统计学意义(P>0.05);见表1。
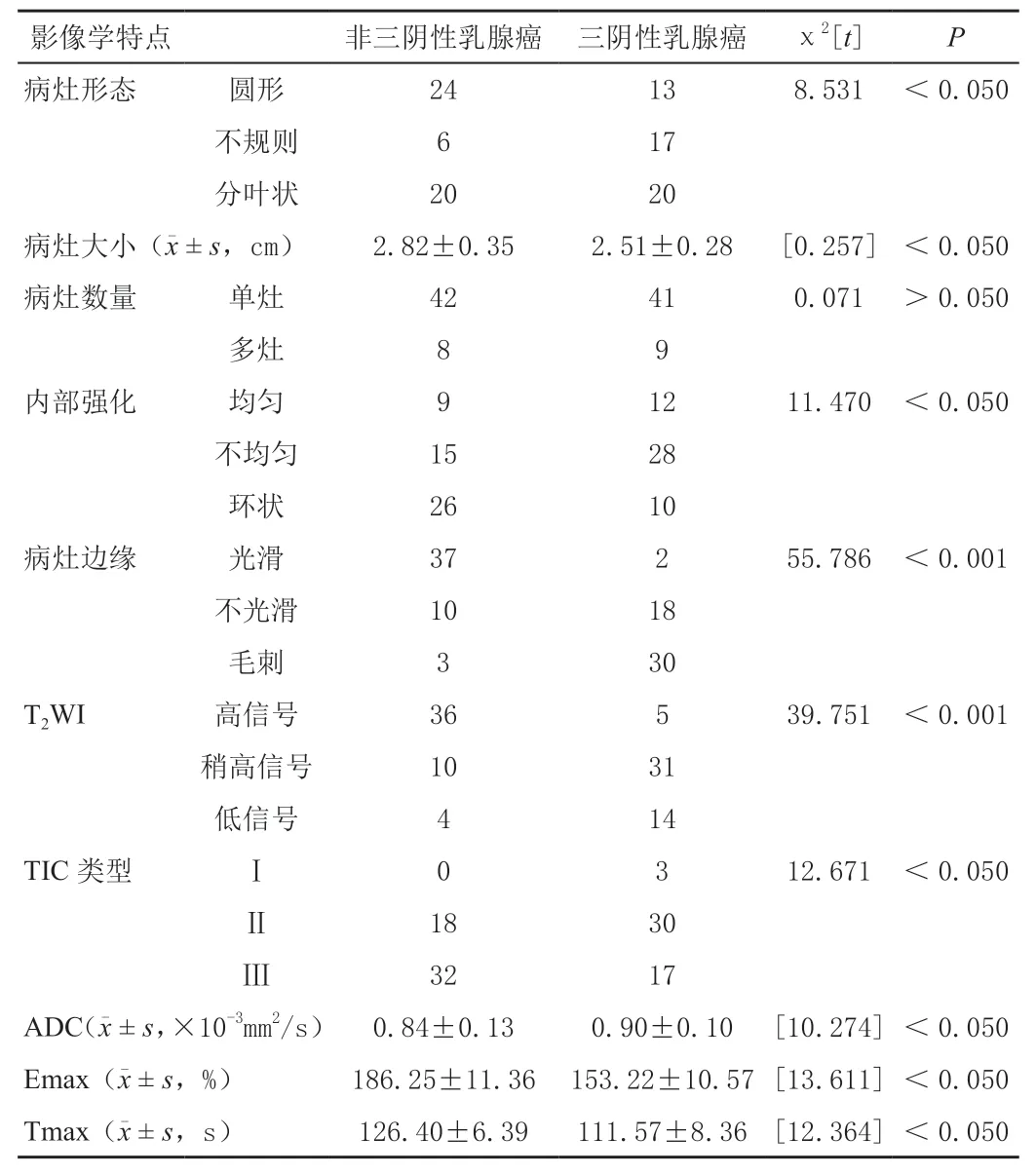
表1 nTNBC 及TNBC 患者MRI 检查影像表现
3 讨论
乳腺癌是女性常见恶性肿瘤之一。研究显示,不同乳腺癌患者在临床免疫表达、组织学形态等方面均存在诸多差异,这些差异是影响临床治疗方案制定的主要因素[5-7]。三阴性乳腺癌患者病情进展相对较快,易出现淋巴结转移,且术后复发率高。因此,全面加强乳腺癌临床检查,为医师在手术治疗前拟定更为精准、有效的临床治疗方案提供参考,为提高患者生存时间、生存质量提供保障[8-9]。目前,磁共振扫描成像技术在临床乳腺疾病诊断中应用较广,且取得了较理想的诊断效果。MRI 检查方式具有多种扫描序列功能,在乳腺癌检查中可在常规性临床诊断或针对性检查基础上予以增强式扫描,这对提高<2 cm 乳腺肿块病灶的临床检出率具有良好的促进作用[10-12]。磁共振成像技术还具无创性,通过对病灶分子细胞密度及细胞膜通透性的观察与分析,可进一步提高临床诊断准确性[13]。有研究证实,增强磁共振动态对比成像、磁共振波谱分析以及磁共振弥散加权呈现等方式的联合运用,可在最大程度上使乳腺癌诊断更具精准性[14-15]。
本文结果表明,nTNBC 及TNBC 患者的病灶形态、病灶大小、内部强化、病灶边缘、T2WI 信号、TIC 类型、ADC、Emax、Tmax 方面差异有统计学意义(P<0.05),两组患者病灶数量对比,差异无统计学意义(P>0.05)。这也进一步证实,基于多模态MRI 技术支持下的乳腺癌诊断,能够更加客观地就患者乳腺在病灶形态、病灶大小、内部强化、病灶边缘、T2WI 信号、TIC类型、ADC、Emax、Tmax 方面差异进行分析,进而准确判断出乳腺癌患者的疾病类型。同时,医生还可通过对TNBC 和nTNBC 患者的MRI 影像学资料分析,并结合患者实际病情做出更具个性化、针对性的临床治疗方案。本文研究发现,TNBC患者病灶边缘多存在“毛刺征”,且T2WI 多为稍高信号或等高混杂信号;而nTNBC 患者病灶边缘“毛刺征”发生率则明显低于TNBC 患者;而其T2WI 则多为高信号或等高混杂信号。另外,nTNBC患者环形强化也明确多于TNBC 患者,且环形强化多和病灶边缘光滑同时出现,故本文认为:环形强化对TNBC 乳腺癌的诊断具有较高的价值[15]。另外,多模态MRI 技术支持下的乳腺癌临床诊断过程中,利用DWI 技术可以结合乳腺组织内水分子扩散运动的差异,间接地呈现出其内部组织的结构特点,进而将表观弥散系数的测量作为nTNBC 和TNBC 的临床诊断鉴别依据[16-17]。由于多模态磁共振成像技术具有很高的软组织对比分辨率,且能够对活体分子微观运动予以成像处理,该技术可以将MR 信号直接转换为波普,并从分子层面上呈现病理变化。由于乳腺癌与良性病变的表观弥散系数值不同,若细胞繁殖越旺盛,密度越高,生物膜结构对水分子弥散的限制往往也更加明显[18-19]。研究发现:影响表观弥散系数(ADC)值大小的因素除细胞密度外,病灶组织新生血管增多也会引起的微血管灌注效应,进而也会对ADC值产生影响,造成病灶区存在异常高信号[20-21]。另外,弥散加权成像(DWI)还可以对病灶组织扩散程度进行探查,使临床医师能够更直观地观察、分析病灶组织的微观结构,更好掌握病灶情况。由此可见,多模态磁共振成像技术在检查乳腺癌病灶组织时,具有较高的分辨敏感性,可降低误诊率与漏诊率。但是,在利用多模态磁共振成像技术进行乳腺癌检查遇到疑难、可疑病例时,还需要结合其他临床检查技术进行诊断,为后续治疗提供更精准的参考。
综上所述,多模态磁共振成像技术可以通过对三阴性乳腺癌及非三阴乳腺癌病灶边缘、T2WI 信号、ADC 值、TIC类型等方面的差异对比提升两者的临床诊断准确率,且具有良好的应用价值。

