基于BlSAP和改良Glasgow评分的血液学指标在评估急性胰腺炎预后和严重程度中的临床价值研究
钟金金,高天,刘彬森,黄玲,徐石秀(江西省上犹县人民医院,江西 赣州 341200)
急性胰腺炎(AP)属于常见急腹症,具有病情凶险、进展迅速的特点,可引起持续上腹痛、恶心呕吐等症状,若救治不及时,还可诱发其他器官功能障碍,增加患者死亡风险[1-2]。依据AP病情严重程度可分为轻度与重度两类,前者常规对症治疗后多数预后良好,而后者病情更为凶险,病死率较高,故早期明确病情严重程度并据此制定治疗方案,方可更好地改善患者病情,减轻疾病对机体的损害。同时,AP患者预后评估具有重要意义,若能早期预测患者预后,则有助于进一步完善治疗方案。急性胰腺炎严重性床边指数(BISAP)是临床评估AP严重程度的重要指标,改良Glasgow评分(mGPS)在预后评估中具有重要作用,但该类系统临床评估相对繁琐,在急诊患者中应用存在一定局限性[3]。血清学指标具有操作简单、取材方便、出结果快等优势,其中性粒细胞与淋巴细胞比率(NLR)、血小板与淋巴细胞比率(PLR)均为常见血常规指标,在AP发病后会出现异常变化[4]。但关于该类血液学指标是否能够用于AP预后及严重程度的评估值得深入明确。鉴于此,本研究分析基于BISAP及mGPS评分的血液学指标在评估AP预后及严重程度中的临床价值。
1 资料与方法
1.1一般资料 回顾性分析2020年7月-2022年6月我院收治的84例AP患者及59例健康体检者临床资料,将84例AP患者设为观察组,将59例健康体检者设为对照组。观察组男33例,女51例;年龄35-64岁,平均年龄(45.69±4.12)岁;体质量指数(BMI)19-28kg/m2,平均BMI(24.39±1.52)kg/m2。对照组男23例,女36例;年龄33-65岁,平均年龄(45.73±4.18)岁;BMI 19-28kg/m2,平均BMI(24.46±1.58)kg/m2。两组一般资料对比,差异无统计学意义(P>0.05)。本研究经医院伦理委员会审批通过。
1.2入选标准 纳入标准:AP符合《中国急性胰腺炎诊治指南(2019年,沈阳)》[5]诊断;精神状态正常;临床资料完整。排除标准:合并恶性肿瘤;存在肝肾衰竭;诊断不够明确;心肺功能欠佳。
1.3方法 所有研究对象均在入院后采集3mL空腹血,以全自动分析仪检测NLR、PLR、红细胞分布宽度(RDW)、白细胞计数(WBC)、C反应蛋白(CRP)变化。并于入院后开展BISAP评分及mGPS评分评估,其中BISAP评分包括尿素氮、意识障碍、全身炎症反应综合征、年龄及影像学5个项目,每个项目1分,≥3分为重度AP,<3分为轻度AP;mGPS评分范围为0-2分,0分:血清CRP≤10mg/L,伴或不伴低蛋白血症;1分:血清CRP>10mg/L,无低蛋白血症;2分:血清CRP>10mg/L,伴有低蛋白血症。mGPS评分≥2分为预后差,mGPS评分<2分为预后良好。
1.4观察指标 ①血液学指标:比较两组NLR、PLR、RDW、CRP、WBC水平差异。②不同严重程度AP患者NLR、PLR水平变化:比较轻度与重度AP患者NLR、PLR水平变化。③不同预后AP患者NLR、PLR水平变化:比较预后差与预后良好AP患者NLR、PLR水平变化。④预测重度AP价值:绘制ROC曲线,分析NLR、PLR及联合检测预测重度AP的临床价值。⑤预测AP预后的价值:绘制ROC曲线,分析NLR、PLR及联合检测预测AP预后的临床价值。
1.5统计学方法 采用SPSS22.0软件分析数据,计数资料以百分数表示,用χ2检验;计量资料以±s表示,用t检验;绘制ROC曲线并计算曲线下面积(AUC)值,AUC值>0.9表示诊断效能极高,0.71-0.90表示诊断效能良好,0.5-0.7表示诊断效能较差;P<0.05表示差异有统计学意义。
2 结果
2.1血液学指标 观察组NLR、PLR、RDW、CRP、WBC高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组血液学指标对比(±s)

表1 两组血液学指标对比(±s)
?
2.2不同严重程度AP患者NLR、PLR水平变化 经BISAP评分评估,观察组患者中有32例重度AP,52例轻度AP;重度AP患者NLR、PLR高于轻度AP患者,差异有统计学意义(P<0.05)。见表2。
表2 不同严重程度AP患者NLR、PLR水平变化(±s)
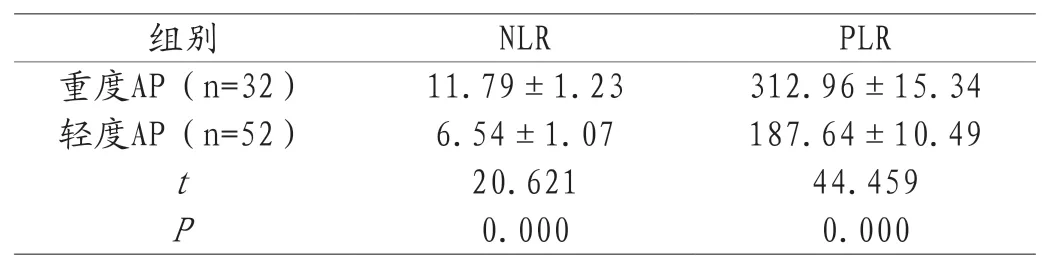
表2 不同严重程度AP患者NLR、PLR水平变化(±s)
?
2.3不同预后AP患者NLR、PLR水平变化 经mGPS评分评估,观察组患者中有20例预后差,64例预后良好;预后差患者NLR、PLR高于预后良好患者,差异有统计学意义(P<0.05)。见表3。
表3 不同预后AP患者NLR、PLR水平变化(±s)

表3 不同预后AP患者NLR、PLR水平变化(±s)
?
2.4预测重度AP价值 绘制ROC曲线显示,NLR、PLR及联合检测预测重度AP的曲线下面积分别为:0.809、0.813、0.907,联合检测预测价值更高。见表4、图1。

表4 预测重度AP价值
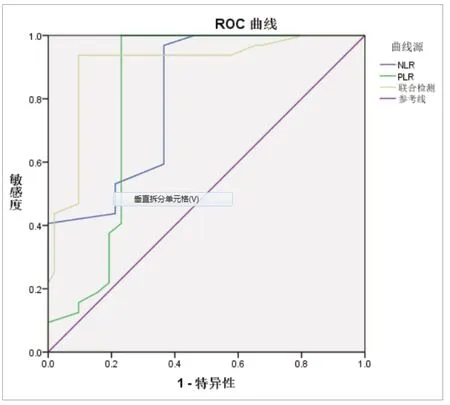
图1 预测重度AP的ROC曲线
2.5预测AP预后的价值 绘制ROC曲线分析显示,NLR、PLR及联合检测预测AP预后的曲线下面积分别为:0.815、0.808、0.930,联合检测预测价值更高。见表5、图2。

表5 预测AP预后价值

图2 预测AP预后的ROC曲线
3 讨论
AP病因复杂,在胆道疾病、饮食不当、酗酒等多种因素作用下,可引起胰管增粗,胰液反流至胰腺组织内,从而激活胰蛋白酶原,促使胰腺组织自身消化,且病发后胰腺组织会发生不同程度缺血,释放大量炎症因子,破坏胰腺屏障,加重体内多器官损伤[6-7]。AP早期严重程度的评估对治疗工作开展具有重要意义,只有准确把握患者病情,才可制定出针对性治疗方案,以改善患者预后。同时,部分患者经规范化治疗后预后仍较差,若能早期预测患者预后,则可进一步完善治疗方案,以促进病情好转,减轻患者痛苦。
BISAP及mGPS评分为临床评估AP严重程度及预后的重要量表,两者在AP早期评估中应用较为广泛,但该类量表评估操作相对复杂,且易受主观性、时间等多种因素影响。本研究结果显示,观察组NLR、PLR、RDW、CRP、WBC高于对照组;提示AP患者上述指标较健康群体可出现明显异常。本研究结果显示,经BISAP评分评估,观察组患者中有32例重度AP,52例轻度AP;重度AP患者NLR、PLR高于轻度AP患者;绘制ROC曲线显示,NLR、PLR及联合检测预测重度AP的曲线下面积分别为:0.809、0.813、0.907,联合检测预测价值更高,提示NLR、PLR在预测重度AP中具有一定价值,且联合检测预测价值更高。本研究结果显示,经mGPS评分评估,观察组患者中20例预后差,64例预后良好;预后差患者NLR、PLR高于预后良好患者;绘制ROC曲线分析显示,NLR、PLR及联合检测预测AP预后的曲线下面积分别为:0.815、0.808、0.930,联合检测预测价值更高,提示NLR、PLR在预测AP预后中具有一定价值,且联合检测预测价值更高。分析原因为:NLR是由中性粒细胞计数与淋巴细胞计数计算得出,其中中性粒细胞能反映体内炎症状态,淋巴细胞能反映免疫调节状态,故NLR能够更好地评估炎症活跃程度,且该指标为早期可获得的最快速、简单的感染指标,甚至比白细胞计数更能够真实反映感染状况[8-9]。PLR则为血小板与淋巴细胞比率,血小板可参与体内炎症反应及免疫反应调节,当机体出现严重炎症反应时,可引起全身血管痉挛,加重血管内皮细胞缺血缺氧症状,从而不断破坏血小板,使得血小板计数减少,故PLR亦可良好地评估患者的炎症状态[10]。而AP发病后以炎症反应进行性加剧为特征,故NLR、PLR均会出现异常升高,且两者取材简单、出结果快,联合检测能更加全面反映患者病情状况。
综上所述,基于BISAP及mGPS评分的血液学指标在评估AP严重程度及预后中均具有较高价值,且操作更加简单,便于临床应用。

