维持性血液透析患者颈动脉内-中膜厚度与中医证型分布的相关性研究*
王飞宇,张坤
安徽中医药大学附属太和中医院 安徽太和 236600
慢性肾脏病(Chronic kidney disease,CKD)其患病率逐年上升,目前已成为继心脑血管疾病、高血压、糖尿病后又一困扰世界的重大健康难题[1]。随着肾功能的下降,病情往往进展到终末期肾衰竭阶段。在慢性肾脏病终末期治疗领域,维持性血液透析(maintenance hemodialysis,MHD)疗法仍然是当前维持肾衰竭患者生命的最有效措施。但有研究表明,随着透析时间的增长,MHD患者的病死率也随呈之上升趋势[2]。其中影响患者病死率的主要元素即是慢性心血管疾病(cerebro vascular disease,CVD)[3]。目前已有研究证明,动脉粥样硬化是影响CVD患者病死率的重要指标之一[4]。颈动脉内-中膜厚度(intimamedia thickness,IMT)的变化往往预示着动脉壁病理性的结构功能改变。因而,我们通过多普勒超声测量颈动脉IMT,以探索MHD患者IMT与各中医证型分布规律之间的相关性。
研究资料与方法
1 诊断标准
1.1 西医诊断标准[5|CKD诊断标准参照2012年国际肾脏病组织“肾脏病:改善全球预后(KDIGO)诊断及分期标准”。
1.2 中医辨证分型 参照2002年中国医药科技《中药新药临床研究指导原则》[6]所记载的中医证候诊断标准,分为:①脾肾气虚证;②脾肾阳虚:③脾肾气阴两虚证:④肝肾阴虚;⑤阴阳两虚。标实证包括:①湿浊证:②湿热证:③水气证:④血瘀证.⑤风动证。舌苔脉象以佐助诊断。
2 入组标准
2.1 纳入标准 ①满足慢性肾脏病5期诊断标准;②规律行维持性血液透析,治疗周期>12个月;③年龄18~75岁;④进行常规血液透析疗法,频率:3次/周,透析时长:3~4h,透析血流量:200~300ml/min。
2.2 排除标准 ①无法行规律血液透析治疗患者;②年龄<18岁,>75岁;③合并有心、脑、肝肺等重大原发病患者;④无法配合本研究合作者,或无法适应本研究所需要流程的患者;⑤患有精神方面疾病患者。
3 一般资料
2022年1月—2022年6月,于安徽中医药大学附属太和中医院门诊及住院患者中符合筛选标准的维持性血液透析患者共170例,其中根据其IMT厚度,将其分为增厚组(>0.9mm)95例;无增厚组(<0.9mm)共75例。本项研究在获得伦理委员会同意的基础上进行。正常颈动脉内中膜厚度定义标准为IMT<0.9mm[7]。
4 IMT检测方法
测量IMT由专人进行操作,嘱被检者平躺于病床采取仰卧位,遵从医师指示将头部偏向所探测部位对侧,将颈部充分显露,同时调整机器频率与增益,将颈动脉前后壁内膜清晰显露,在距颈动脉球部膨大处10mm以内和颈动脉球部分叉后约10mm处进行探查测量,并仔细观察所探查部位颈动脉有无钙化斑块,内壁是否光滑,若有斑块则将探头下移测量下方IMT[8]。两侧颈动脉均测量3次,取6次测量平均值。
5 统计学方法
采用 SPSS 21.0统计学软件。将所收集到的入选患者的一般情况,中医证候分型情况等数据录入系统进行分析。计量资料采用(±s)表示。计数资料通过卡方检验,以P<0.05表明差异有统计学意义。
结 果
1 一般临床资料
颈动脉内-中膜厚度正常组与异常增厚组2组患者在性别与年龄2项数据统计学上无差异(P>0.05),2组具备可比性,见表2。
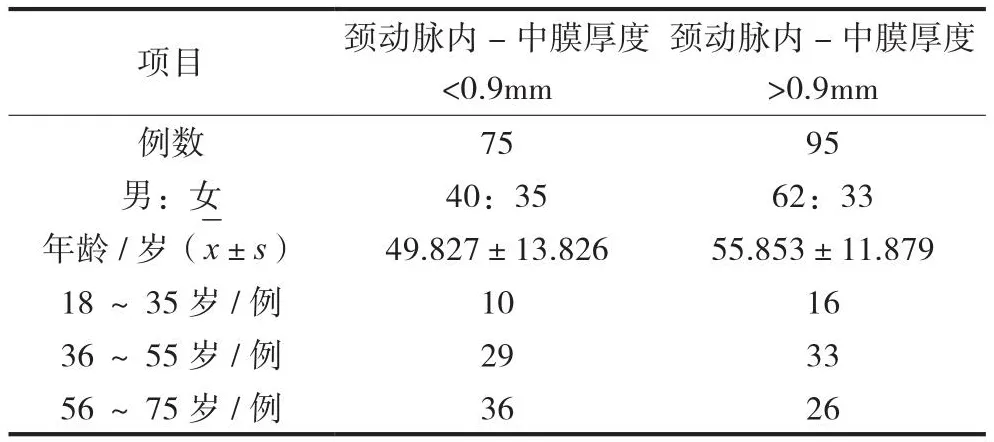
表2 颈动脉内-中膜厚度一般情况

表1 CKD的临床分期
2 正虚证型分布
将项目中所搜集到的数据进行整理分析,颈动脉内-中膜厚度正常组患者各正虚证分布以脾肾阳虚证患者居多;颈动脉内-中膜厚度异常增厚组患者各正虚证分布以气阴两虚证患者为多数。2组数据均具统计学意义(P<0.05),见表3。

表3 颈动脉内-中膜厚度正常组与异常组正虚证型分布情况
3 邪实证型分布
将项目中所搜集到的数据进行整理分析,颈动脉内-中膜厚度正常组患者各标实证分布以血瘀证患者居多;颈动脉内-中膜厚度异常增厚组患者各正虚证分布以湿浊证患者为多数。2组数据均具统计学意义(P<0.05),见表4。
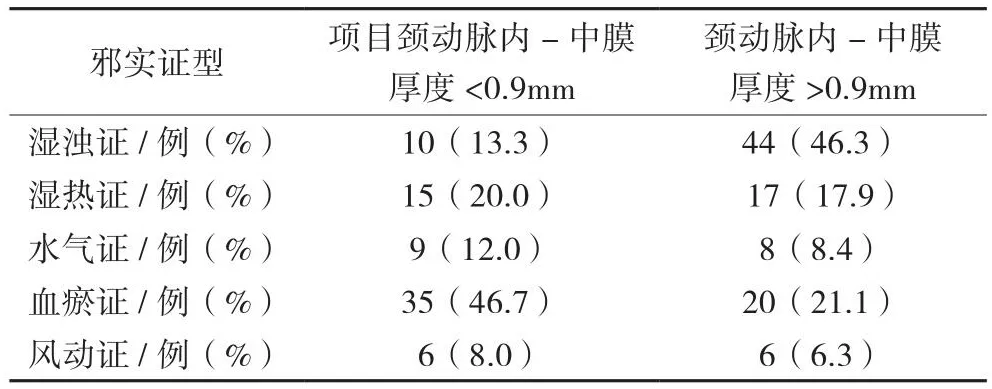
表4 颈动脉内-中膜厚度正常组与异常组邪实证型分布
讨 论
近年来,随着科技的进步,人类的饮食作息发生较大改变,导致慢性肾脏病目前已成为世界重大卫生难题之一。中医对于CKD并没有明确的病名。根据其临床症状表现将其称之为“水肿、癃闭”;依照致病原因被称之为“肾风、肾劳、溺毒”;依据中医病机亦有称之为“关格”;现在多称之为“虚劳”[9]。《内经》有中相关记载:“风雨寒热不得虚,邪不能独伤人”。机体正气未虚,则邪气不能侵袭人体致病。故多数医家认为本病与正虚因素有着极大的相关性,其病位在肾,病机属本虚标实[1o]。中医学中先辈们认为肾是先天之本,贮藏先天之精。肾脏虚耗,固摄无力致使精气外逸,则气血生化乏源。《诸病源候论》指出:“精者血之所成也”。李中梓同样认为,血之源头在于肾。故肾脏虚损会亦出现血虚。肾为水脏,主水液蒸腾气化,肾脏虚损则津液代谢失常,出现多尿,少尿,甚至无尿。《素问至真要大论》记载:诸湿肿满,皆属于脾。脾为后天之本,主运化。脾脏虚损,则运化失常,表现腹胀、纳差、恶心、呕吐等症状。脾脏喜燥恶湿,肾脏虚损,湿邪内生,累及脾脏,湿浊蕴脾,则生痰湿饮。湿邪困脾,脾升清无力,则精微物质无法上升,心脑失养,出现头晕头痛[11-12]。依据五行藏象学说,相生相克,肾脏受累,继而影响其他脏腑,最终导致机体气血阴阳失衡。继而出现湿热、瘀血、浊毒等标实的病理表现。本虚标实互为因果,导致肾脏病的不可逆发展[13-14]。故湿热,瘀血,浊度互结常贯穿慢性肾衰的发病始终[15]。
慢性肾脏病心血管疾病发生过程中,动脉粥样硬化因素起着决定性的作用与影响[16]。当代研究证明,CKD与CVD的发病机制之间有着较大的相关性[17],两者往往相互影响。高血压是影响肾脏病发生发展的重要危险因素,而CVD又是影响CKD患者预后的主要因素[18]。中医典籍中并无对于”动脉粥样硬化”这一疾病病名的有关记载。按照病程中的临床表现及致病特征,可归属于“脉痹、眩晕、胸痹心痛、中风、头痛”等范畴。《灵枢五癃津液别》中有描述:五谷之津液合之为“膏”,可以渗浸与骨,补脑益髓,下注与股阴之间。这里提及的”膏”,其意义即为现代医学所提出的”脂质”。正常状态下机体内”膏”为营养物质,能够滋养全身机体,补益脑髓。病理状态下,”膏”过于充盈而阻塞脉管,成为”瘀血””痰饮””湿浊””水湿”等诸多病理产物。慢性肾脏病病以起初最早表现为肾虚,而后逐渐出现气血两虚,阴虚,阳虚,阴阳俱虚,最终累及五脏。并随着病情的进展,逐渐出现”痰饮、瘀血、水湿”等病理产物。而动脉粥样硬化的病机与“肾虚”同样有着密切的联系[19]。病变初期患者常出现气虚的症状,气虚无力推动气血运行,继而血瘀阻滞经络,导致管腔狭窄,因此治疗上应以“标本兼治,补虚泄实”为治则[20-21]。
综上所述,通过本项研究发现MHD患者其颈动脉内中膜厚度与中医证型分布之间存在一定的相关性,在一定程度上反映出患者体内的病机变化。本项研究显示,在颈动脉内中膜厚度正常组中以脾肾阳虚最多,其次为脾肾气虚证。我们认为本病病位在肾,久病肾气必虚,而肾为先天之本,肾元虚耗日久则命门火衰,致肾阳虚;肾脏虚损,脾土失其温煦,则致脾阳虚。脾虚水谷精微失其运化,不得输布全身,气血生化乏源,致肾亦虚,终致脾肾阳虚。气虚血脉运行无力,阳虚血脉失其温煦,血阻瘀滞静脉以致血瘀;久病入络、痰、湿均可不同程度的导致血瘀的发生,故标实证多以血瘀证为主。颈动脉内中膜增厚组中,患者多以气阴两虚为主,其次为肝肾阴虚证,标实则以湿浊多见。久虚则标实于外,虚实相互作用影响,导致病情缠绵。随着病情的迁延,颈动脉内中膜增厚。《素问·生气通天论篇》中记载:“无阴则阳无以生,无阳则阴无以化。”患者肾脏虚损日久,气虚持续的情况下,阳虚失其温煦,致使阴液无法化生。且由于MHD患者长期透析,透析疗程中同样丢失了人体精微,损伤人体津液,又因为摄入减少,均导致了患者阴液的亏耗,最终导致气阴两虚。《素问·水热穴论篇》又云:“肾者,胃之关也。主水,调控体内水液代谢。病程日久,脾肾虚损,脾虚则运化水湿无力,肾虚则水液代谢失常,致使水液体内潴留。且由于脾阳虚,清阳不升,肾阳虚温煦无力,水湿泛滥,寒湿内生,发而为湿浊,故标实证多见湿浊。因此在对于MHD患者的治疗过程中在行规律血液透析治疗同时,予以补益脾肾,清利湿热,活血化瘀,标本施治以延缓MHD患者颈动脉内中膜的增厚,降低CVD事件的发生率,调整脏腑阴阳。

