有创机械通气治疗后重度窒息新生儿预后的影响因素
王慧慧 沈怀云 徐倩倩 刘彬彬 裴雪静
(蚌埠医学院第一附属医院儿科,安徽省蚌埠市 233004)
新生儿窒息是指由于分娩过程中各种原因所致的新生儿出生后不能建立正常呼吸,可引起新生儿缺氧、酸中毒,严重时可导致全身多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)的一种病理生理状况。据统计,我国新生儿死亡数约占婴幼儿死亡数的60%[1],而窒息是围产期新生儿死亡和致残的主要原因之一[2],且重度窒息新生儿的死亡率高。窒息时心输出量再分配,导致局部缺血、缺氧。研究发现,胎粪吸入综合征、新生儿持续性肺动脉高压、新生儿肺出血、急性肾损伤、肝损害、坏死性小肠结肠炎、血小板减少等均与灌注不足、局部缺氧相关[3-5]。
机械通气是一种利用呼吸机代替、控制或改变患者自主呼吸的通气方式,可以改善肺泡通气功能,降低组织呼吸功耗,提高组织氧合,纠正呼吸性酸中毒,对纠正窒息导致的MODS具有重要意义,也是治疗重度窒息新生儿的常用方法之一。机械通气包括有创机械通气和无创机械通气,临床上对于病情危重者常采用有创机械通气模式进行治疗。因为有创机械通气可以保证有效的氧合及维持稳定的呼吸力学[6]。本研究对110例行有创机械通气治疗的重度窒息新生儿的临床资料进行回顾性分析,探讨影响新生儿预后的危险因素,并分析相关因素预测预后的价值,旨在为提高重度窒息新生儿的治疗水平提供依据。
1 资料与方法
1.1 临床资料 回顾性分析2016年2月至2022年2月在蚌埠医学院第一附属医院新生儿ICU(neonatal ICU,NICU)住院的110例行有创机械通气治疗的重度窒息新生儿的临床资料。纳入标准:(1)出生后符合《新生儿窒息诊断的专家共识》[7]中新生儿重度窒息的诊断标准,并行有创机械通气。(2)住院期间完善动脉血气分析、常规实验室检查及影像学检查等。(3)临床资料完整。排除标准:有严重的先天性畸形或出生后不足24 h即放弃治疗者。
1.2 分组 根据预后情况,将研究对象分为成功组(75例)与失败组(35例)。治疗成功的标准:行有创机械通气治疗后成功脱离呼吸机,脱机后患儿自主呼吸有力且平稳,不需要吸氧,由鼻饲改为经口喂养,未出现喂养不耐受,并且体重逐渐增加。治疗失败(预后不良)的标准:住院期间死亡,或病情危重经积极治疗后难以逆转、家属放弃治疗后死亡。
1.3 新生儿重度窒息的诊断标准 符合中华医学会围产医学分会新生儿复苏学组2016年制定的《新生儿窒息诊断的专家共识》[7]中新生儿重度窒息的诊断标准:出生后1 min Apgar评分≤3分或出生后5 min Apgar评分≤5分伴脐动脉血pH值<7.0。
1.4 有创机械通气指征 吸入氧浓度>0.6 L/min,PaO2<60 mmHg或经皮血氧饱和度<85%(除发绀型先天性心脏病外)和/或PaCO2>60 mmHg,伴持续性酸中毒(pH值<7.20)。
1.5 方法 收集患儿的一般临床资料(胎龄、日龄、出生体重、性别、分娩方式、羊水污染程度、出生后1 min Apgar评分、出生后5 min Apgar评分、入院时神志状态、复苏情况、发病到有创机械通气时间及呼吸机使用时间)、合并症及并发症[心肌损害、新生儿呼吸窘迫综合征、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、胎粪吸入综合征、新生儿持续性肺动脉高压、肺出血、急性肾损伤、肝损害、坏死性小肠结肠炎、MODS、低钙血症、高血糖、低血糖、血小板减少]发生情况、入住NICU时动脉血气分析结果。新生儿的合并症及并发症的诊断标准参考第4版《实用新生儿学》[8],其中ARDS的诊断标准参考ARDS蒙特勒诊断标准[9]。
1.6 统计学分析 采用SPSS 26.0软件进行统计学分析。呈正态分布的计量资料以(x±s)表示,组间比较采用两样本t检验;呈偏态分布的计量资料以[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料以例数(百分比)表示,组间比较采用χ2检验或Yates连续性校正χ2检验。影响因素分析采用Logistic回归模型,并采用受试者工作特征(receiver operating characteristic,ROC)曲线分析临床指标预测重度窒息新生儿预后的价值。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组新生儿一般临床资料的比较 两组新生儿的胎龄、日龄、出生体重、性别、分娩方式、出生后1 min Apgar评分、复苏时正压通气的比例、肾上腺素使用比例、发病到有创机械通气时间、呼吸机使用时间差异均无统计学意义(均P>0.05)。失败组新生儿羊水Ⅲ度污染比例、复苏时气管插管比例及入院时处于昏迷状态比例均高于成功组,出生后5 min Apgar评分低于成功组(均P<0.05)。见表1。

表1 两组新生儿一般临床资料的比较
2.2 两组新生儿合并症及并发症发生情况的比较 两组新生儿呼吸窘迫综合征、ARDS、胎粪吸入综合征、新生儿持续性肺动脉高压、肝损害、坏死性小肠结肠炎、低钙血症及低血糖发生率比较,差异均无统计学意义(均P>0.05)。失败组心肌损害、肺出血、急性肾损伤、MODS、高血糖及血小板减少的发生率均高于成功组(均P<0.05)。见表2。
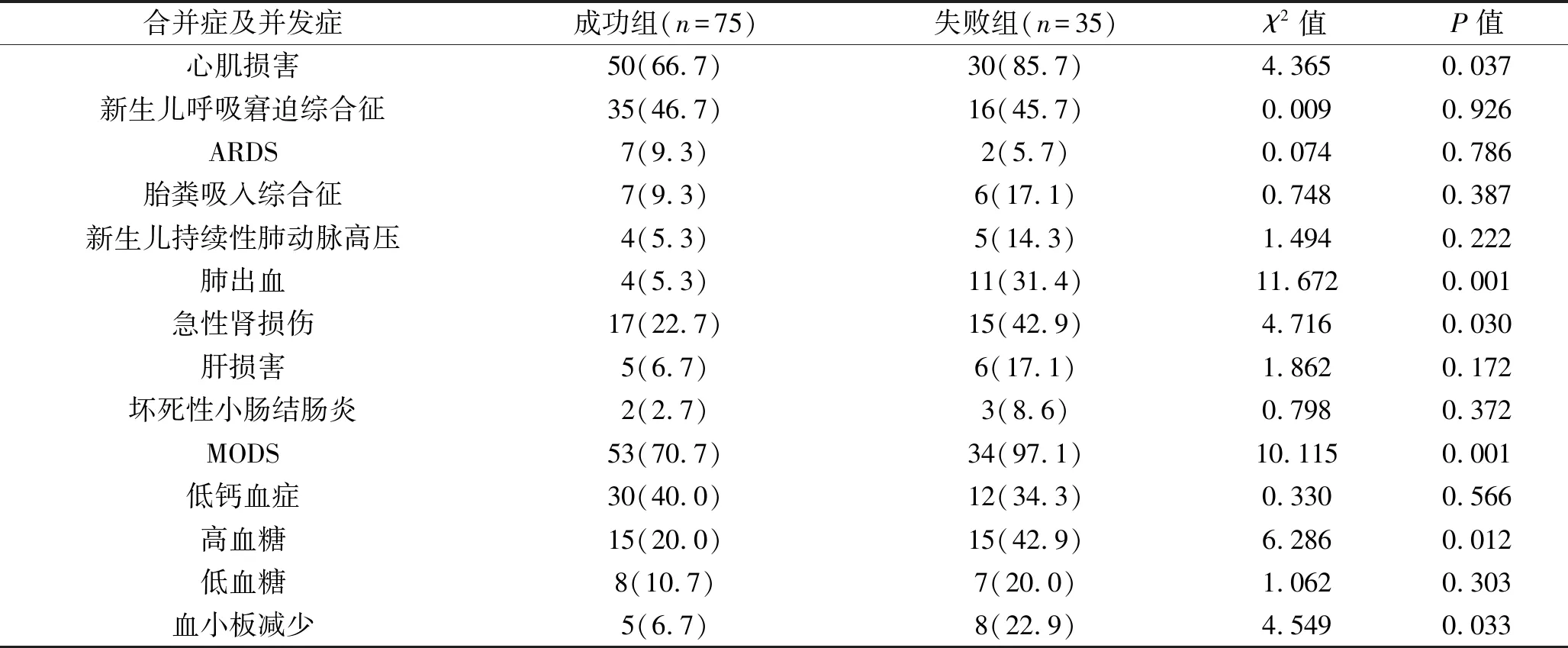
表2 两组新生儿合并症及并发症发生情况的比较[n(%)]
2.3 两组新生儿入住NICU时动脉血气分析结果的比较 两组新生儿PaCO2差异无统计学意义(P>0.05)。失败组pH值、PaO2、碳酸氢根离子(bicarbonate ion,HCO3-)水平、碱剩余值均低于成功组(均P<0.05)。见表3。

表3 两组新生儿入住NICU时动脉血气分析结果的比较
2.4 影响重度窒息新生儿预后的多因素分析 将单因素分析中差异有统计学意义的指标作为自变量(出生后5 min Apgar评分、pH值、PaO2、HCO3-水平、碱剩余值均以实测值纳入,其余变量赋值情况见表4),将治疗结果作为因变量(失败=0,成功=1),进行多因素Logistic回归分析。结果显示,入院时处于昏迷状态、出现肺出血、出现急性肾损伤、出现MODS、pH值低、PaO2低、碱剩余值低均是重度窒息新生儿预后不良的危险因素(均P<0.05)。见表5。

表4 变量赋值情况

表5 影响重度窒息新生儿预后的多因素分析
2.5 动脉血气分析指标预测重度窒息新生儿有创机械通气治疗后预后的价值 将2.4中影响患儿预后的动脉血气分析指标(pH值、PaO2、碱剩余值)进行ROC曲线分析,观察其预测重度窒息新生儿预后的价值。结果显示pH值、PaO2及碱剩余值对重度窒息新生儿的预后均具有一定的预测价值(均P<0.05),且PaO2、 碱剩余值预测价值较高(曲线下面积>0.7)。见表6及图1。

图1 pH值、PaO2及碱剩余值预测重度窒息新生儿预后的ROC曲线图
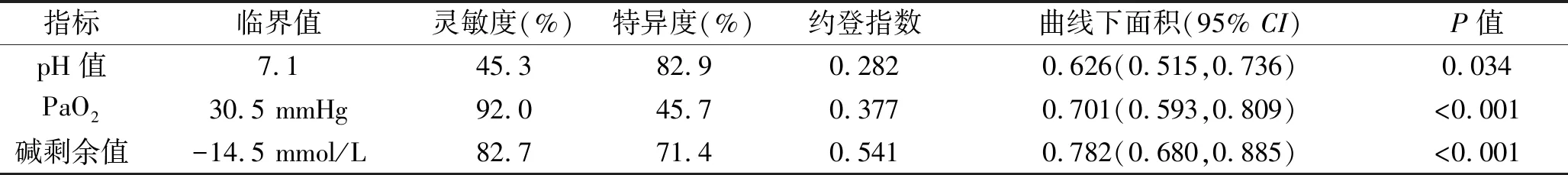
表6 pH值、PaO2及碱剩余值对重度窒息新生儿有创机械通气治疗后预后的预测价值
3 讨 论
新生儿窒息是一个普遍存在的公共卫生问题。据统计,全球23%的新生儿死亡和10%的5岁以下儿童死亡是由于出生窒息导致[10]。高质量复苏有助于预防新生儿死亡和出生窒息并发症。在新生儿出生后的最初几分钟内,正压通气不足可能导致持续缺氧和心动过缓,因此,紧急行气管插管,并给予正压通气治疗是成功复苏重度窒息新生儿的关键[11]。
Kakkilaya等[12]研究发现,复苏时行气管插管可增加新生儿的死亡率。本研究多因素分析结果显示,采用有创机械通气治疗重度窒息新生儿,在复苏时行气管插管不是影响患儿预后的因素,可能与本研究样本量小有关。Bayih等[13]研究发现,羊水有胎粪污染史的新生儿发生出生窒息的风险是羊水无胎粪污染新生儿的7.2倍。本研究也发现羊水Ⅲ度污染是重度窒息新生儿预后不良的高危因素,原因可能是,羊水有胎粪污染尤其是Ⅱ度以上污染时,胎儿在宫内或产时吸入羊水中的胎粪,导致气道机械性阻塞、肺表面活性物质失活、化学性炎症和肺组织坏死,从而引起缺氧,诱发新生儿窒息[14]。因此,在给产妇做产检时,应详细记录羊水的污染程度,以便在产妇分娩时医护人员及时进行评估,必要时实施复苏。Apgar评分是临床常用的评估新生儿出生后健康状况的指标之一,尤其是出生后5 min Apgar评分,出生后5 min Apgar评分与新生儿死亡率密切相关[15]。本研究发现,治疗失败组患儿出生后5 min Apgar评分低于成功组(P<0.05),因此,一旦新生儿出生后5min Apgar评分<7分需及时进行干预,以降低患儿死亡率。但本研究多因素分析结果显示,出生后5 min Apgar评分并不是影响患儿预后的因素,原因可能是,在本研究中新生儿出生后5 min Apgar评分较低时,医护人员及时给予复苏抢救措施,从而改变了患儿预后。但分娩时缺氧是导致新生儿窒息、脑瘫和死亡的主要原因,严重缺氧时可导致动脉血pH值、PaO2、HCO3-水平及碱剩余值下降,使新生儿处于混合性酸中毒状态[16]。有研究发现,与非酸血症新生儿相比,酸血症新生儿的预后更差,其中pH值和碱剩余值对新生儿不良结局具有较高的预测价值[17-18]。本研究结果也显示,失败组pH值、PaO2、HCO3-水平及碱剩余值均低于成功组(均P<0.05),其中pH值低、PaO2低及碱剩余值低均是重度窒息新生儿预后不良的独立危险因素;ROC曲线分析结果也显示,pH值、PaO2及碱剩余值对重度窒息新生儿的预后有一定的预测价值。这提示低氧血症、酸中毒与重度窒息新生儿近期预后有关。因此,在临床上应监测重度窒息新生儿的动脉血气分析指标,以了解其机体酸碱平衡和氧合状况,如存在低氧血症和严重酸中毒,须立即予以纠正,以改善患儿预后。
新生儿发生窒息的前期,低氧血症可降低脑血管阻力,增加脑血流量,但随着窒息时间的延长,全身血压下降导致循环衰竭,大脑供氧不足,继而出现脑损伤[19],脑损伤是新生儿窒息最严重的并发症,严重时可出现昏迷状态,影响患儿预后。本研究结果显示,入院时处于昏迷状态是重度窒息新生儿预后不良的危险因素(P<0.05)。临床上可采用亚低温治疗脑损伤新生儿,以降低新生儿死亡率,改善长期预后[20]。重度窒息新生儿并发肺部损害可表现为胎粪吸入综合征、新生儿持续性肺动脉高压、肺出血等。其中,缺氧及酸中毒使肺血管内皮细胞损伤是肺出血发生的主要原因之一。据报告,肺出血在所有新生儿中的发病率约为0.1%,但在早产儿或经历宫内生长受限的新生儿中,肺出血发病率增加到5%~11%,特别是胎龄处于23~24周的早产儿,更易发生肺出血[21],而在极低出生体重儿中,肺出血死亡率高达50%[22]。本研究中,重度窒息新生儿肺出血的发病率为13.6%(15/110),肺出血是重度窒息新生儿预后不良的危险因素(P<0.05)。因此,早期、快速、准确地判断肺出血对重度窒息新生儿的治疗至关重要。
本研究结果还显示,急性肾损伤和MODS也是重度窒息新生儿预后不良的危险因素(P<0.05)。在早产或缺氧的情况下,肾脏血流灌注减少,肾血管阻力增高,肾素、血管紧张素活性增加,细胞能量供应障碍[5],容易出现急性肾损伤[23],同时,有创机械通气也是诱发新生儿急性肾损伤的原因之一[24]。Gallo等[25]发现新生儿急性肾损伤死亡率可达35%。本研究中,重度窒息新生儿的急性肾损伤发病率为29.1%(32/110),病死率达46.9%(15/32),因此,临床上要警惕重度窒息新生儿在接受有创机械通气治疗时发生急性肾损伤。
重度窒息新生儿若未得到及时有效的复苏治疗,不仅会延长治疗时间,还会诱发中枢神经系统、呼吸系统、心血管系统损害,继而出现MODS。有研究显示,重度窒息新生儿MODS发生率较高[26],而本研究中MODS的发生率达79.1%(87/110),且病死率达39.1%(34/87),因此,临床上要针对性地预防、及早发现和治疗新生儿MODS。
综上所述,在行有创机械通气治疗时,入院时处于昏迷状态、出现肺出血、出现急性肾损伤、出现MODS、pH值低、PaO2低及碱剩余值低是重度窒息新生儿预后不良的危险因素,其中pH值、PaO2及碱剩余值对新生儿预后有一定的预测价值。因此,应加强重度窒息新生儿多器官系统的整体监护,及时监测动脉血气分析指标,积极预防、治疗相关合并症及并发症,纠正缺氧和酸中毒,从而降低重度窒息新生儿的死亡率,改善新生儿的生存质量。

