80岁以上高龄非心脏手术患者围术期并发症和危险因素分析
吴德华 王卫星 施燕渲 唐佳雯 朱涛


【摘要】 目的 探討80岁以上高龄非心脏手术患者围术期并发症和危险因素。方法 回顾性分析上海市松江区中心医院2020年1月至2021年12月80岁以上行非心脏手术的高龄患者828例。记录患者术前数据、术中血流动力学指标、手术时间、术中出血量、入ICU情况、ICU停留时间、住院时间、住院费用、围术期并发症和死亡情况。单因素和多因素分析术后并发症增加的危险因素。结果 术后并发症发生率为13.4%(111/828)。与术后无并发症患者比较,术后有并发症的患者术中经历了更长时间的低血压(P<0.01或0.05),术中出血量更多(P<0.001),术后入ICU比例更高(P<0.001),ICU停留时间更长(P<0.001),住院时间更长(P<0.001),住院费用更高(P<0.001),术后死亡率更高(P<0.001)。术后并发症增加的独立危险因素包括长时间手术、术前肾功能不全、术前肝功能不全和更高的ASA分级。结论 80岁及以上的高龄患者术后并发症发生率较高。高龄患者术后并发症增加的危险因素包括更长的手术时间、术前肾功能不全、术前肝功能不全和更高的ASA分级。这些发现有助于针对高龄患者加强围术期管理,降低围术期并发症发生率和病死率。
【关键词】 高龄;非心脏手术;围术期;并发症
中图分类号:R65 文献标志码:A DOI:10.3969/j.issn.1003-1383.2023.07.007
Analysis of perioperative complications and risk factors for elderly patients over 80 years old with non-cardiac surgery
WU Dehua, WANG Weixing, SHI Yanxuan, TANG Jiawen, ZHU Tao
(Department of Anesthesiology, Shanghai Songjiang District Central Hospital—Songjiang Hospital Affiliated to Shanghai Jiaotong University School of Medicine [Preparatory Stage], Shanghai 201600, China)
【Abstract】 Objective To explore perioperative complications and risk factors for elderly patients over 80 years old with non-cardiac surgery. Methods Retrospective analysis was carried out on 828 patients over 80 years old who underwent non-cardiac surgery between January 2020 and December 2021 at Shanghai Songjiang District Central Hospital. Preoperative data, episodes of intraoperative hemodynamical change, operation duration, blood loss, postoperative ICU admission, ICU stay, length of hospital stay, cost of hospitalization, perioperative complications and perioperative death were recorded and analyzed. Univariate and multivariate analyses were performed to identify risk factors for postoperative complications. Results The incidence of postoperative complications was 13.4% (111/828). Comparing to patients without postoperative complications, patients with postoperative complications experienced longer time of hypotension (P<0.01 or 0.05), more blood loss (P<0.001), higher rate of ICU admission (P<0.001), longer time of ICU stay (P<0.001), longer length of hospital stay (P<0.001), higher cost of hospitalization (P<0.001), and higher rate of postoperative death (P<0.001). Independent risk factors for increasing postoperative complications included prolonged surgery, preoperative renal dysfunction, preoperative liver dysfunction, and higher ASA grading. Conclusion The incidence of postoperative complications is high in elderly patients aged 80 and above. The risk factors for increasing postoperative complications in elderly patients include longer surgical time, preoperative renal dysfunction, preoperative liver dysfunction, and higher ASA grading. These findings help to strengthen perioperative management for elderly patients, and reduce the incidence of perioperative complications and mortality.
【Key words】 advanced age; non-cardiac surgery; perioperative period; complications
2018年我国人均期望寿命达到77.15岁,其中北京和上海两地人均期望寿命均已超过80岁,特别是两地女性期望寿命更是超过85岁[1]。80岁以上的高龄患者常常伴随多种内科疾病,多器官功能减退,对麻醉及手术耐受性变差,围术期并发症风险增加,甚至增加死亡的风险[2-3]。随着外科、麻醉和重症医疗的进展,80岁以上的高龄患者接受手术治疗的比例越来越高,接受手术治疗的年龄上限也在不断上升[4-5]。因此,越来越多的患有外科疾病的高龄患者获得了手术机会[6-7]。高龄患者行非心脏手术围术期总体并发症发生率及其危险因素相关文献报道少见。本研究回顾性分析2020年1月1日至2021年12月31日上海市松江区中心医院共828例80岁以上行非心脏手术患者的临床资料,探讨非心脏手术的高龄患者围术期并发症发生情况及危险因素,为改善围术期管理提供一定的参考依据。
1 资料与方法
1.1 一般资料
本研究获得上海市松江区中心医院伦理委员会批准(2022SQ030)。本研究为回顾性研究,不需要签署知情同意书。通过医院电子麻醉信息系統和电子病历系统收集上海市松江区中心医院2020年1月1日至2021年12月31日接受手术的80岁及以上的高龄患者的临床资料共846例。所有患者术前、术中和术后的临床数据被收集。排除18例临床数据不完整或者由外科医生采用局部麻醉的患者。剩下828例患者被纳入最后的分析。
1.2 患者基本信息和术前合并症
患者年龄80~99岁,平均(84±4)岁,男性352例(42.5%),体重指数(BMI)为(22±3)kg/m2,621例患者术前有合并症(75.0%):其中高血压493例(59.5%),糖尿病121例(14.6%),冠心病67例(8.4%),心功能不全20例(2.4%),脑梗死102例(12.3%),肺动脉高压10例(1.2%),肺功能不全48例(5.8%),肾功能不全24例(2.9%),肝功能不全5例(0.6%),心律失常69例(8.3%,其中房颤27例),贫血15例(1.8%),阿尔茨海默病18例(2.2%)。术前并存2种合并症患者239例(28.9%),并存3种合并症患者36例(4.3%),并存4种及以上合并症患者5例(0.6%)。患者美国麻醉医师协会(ASA)分级Ⅰ~Ⅴ级,其中Ⅰ+Ⅱ级为469例(56.6%),Ⅲ级为318例(38.4%),Ⅳ级为36例(4.3%),Ⅴ级为5例(0.6%)。
1.3 患者手术和麻醉信息
所有手术分为4大类:①腹盆腔手术,包括腹腔手术、盆腔手术、泌尿系统手术;②颈乳五官手术,包括颈部甲状腺手术、乳房手术和口腔眼耳鼻喉手术;③骨科手术,包括脊柱、骨盆、四肢骨科手术;④胸颅内血管手术,包括胸外科手术、脑外科手术和血管外科手术。麻醉方法分为4大类:①插管全身麻醉;②阻滞麻醉,包括神经阻滞麻醉、腰麻、硬膜外麻醉;③非插管全身麻醉,包括喉罩麻醉或面罩吸氧下静脉麻醉;④全身麻醉联合阻滞麻醉。上述手术和麻醉实施均按照上海市松江区中心医院手术和麻醉管理规范实施。
1.4 患者分组和观察记录指标
根据有无术后并发症分为两组:有并发症组(n=111)和无并发症组(n=717)。观察记录两组患者术中血压和心率变化情况、手术时间、术中出血量、入ICU情况、ICU停留时间、住院时间、住院费用。
1.5 统计学方法
采用SPSS 21.0统计学软件进行分析。计量资料服从正态分布以(±s)描述,否则以中位数(M)和四分位数(P25,P75)描述,组间比较采用独立样本t检验或Mann-Whitney U检验;计数资料以例数(n)和百分比(%)表示,组间比较采用卡方检验或Fisher确切概率法。术后总体并发症危险因素分析采用多因素logistic回归模型,将术前一般情况、术前并发症、麻醉方法、ASA分级和手术时间单因素分析中P<0.2或具有临床意义(冠心病)的变量纳入多因素回归模型进行分析。检验水准:α=0.05,双侧检验。
2 结果
2.1 患者围术期并发症情况
术后并发症111例(13.4%),包括呼吸系统29例(感染27例,肺水肿1例,呼吸衰竭1例),循环系统34例(失血18例,心律失常7例,心肌梗死4例,心功能衰竭4例,深静脉血栓1例),消化系统7例(肠梗阻2例,腹腔感染2例,肝损害1例,脾梗死1例,胃出血1例),严重低蛋白血症1例,泌尿系统7例(感染3例,肾功能不全4例),神经系统22例(脑梗死6例,谵妄14例,脑出血2例),多器官功能衰竭7例,切口感染4例。
2.2 两组患者单因素分析
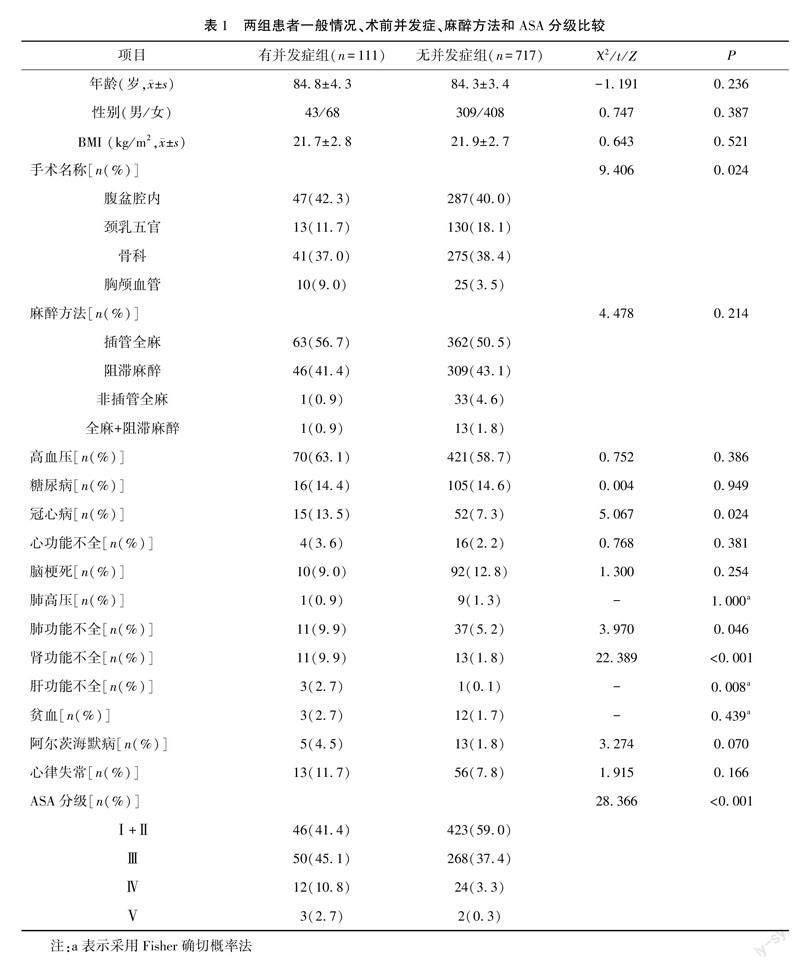
术后有并发症组患者实施胸颅内血管手术多于无并发症组(9.0% vs 3.5%,P=0.024),术前有更多的患者合并冠心病(13.5% vs 7.3%,P=0.024)、肺功能不全(9.9% vs 5.2%,P=0.046)、肾功能不全(9.9% vs 1.8%,P<0.001)和肝功能不全(2.7% vs 0.1%,P=0.008),ASA分级更高(P<0.001)。见表1。
2.3 两组患者术中情况
与术后无并发症患者比较,术后有并发症的患者手术时间更长(P<0.001),术前和术中血压更低、心率波动更大(P<0.05或0.01),术中低血压时间更长、出血量更多(P<0.05或0.01)。见表2。
2.4 两组患者术后情况
与术后无并发症患者比较,术后有并发症患者入ICU比例更高(72.1% vs 39.7%,P<0.001),ICU停留时间更长(2天 vs 1天,P<0.001),住院时间更长(17天 vs 11天,P<0.001),住院费用更高(5.97万元 vs 3.68万元,P<0.001)以及术后死亡率更高(21.6% vs 0,P<0.001)。见表3。
2.5 术后并发症多因素分析
术后并发症增加的独立危险因素为长时间手术(OR=1.005,95% CI:1.002~1.008,P=0.002);术后并发症增加的保护性因素包括术前无肾功能不全(OR=0.170,95% CI:0.069~0.421, P<0.001),无肝功能不全(OR=0.052,95% CI:0.005~0.536, P=0.013),更低的ASA分级(与ASAⅤ级比较,ASAⅠ+Ⅱ级和Ⅲ级具有更低的术后并发症发生率,P<0.05)。见表4。
3 讨论
本研究回顾了80岁以上高龄患者围术期并发症发生情况,发现术后总体并发症发生率为13.4%;术后有并发症的患者术中经历了更长时间的低血压和更多的出血量;术后入ICU比例更高,ICU停留时间更长,住院时间更长,住院费用更高,术后死亡率更高。术后并发症增加的独立危险因素包括长时间手术、术前肾功能不全、术前肝功能不全和更高的ASA分级。
80岁以上的高龄患者由于有更多的合并症和更高的ASA分级,器官功能储备差,麻醉手术风险更大[8]。研究表明我国80岁以上高龄患者中术前合并症患病率超过72%[9]。本研究资料显示,80岁以上高龄患者术前有合并症的比例高达75.0%,其中超过30.0%的患者术前有2种及以上的合并症。GABIEL等[10]研究显示,术前ASAⅠ~Ⅱ級的健康人群术后30天内总体心脑血管和感染并发症发生率为0.8%,死亡率为0.07%,其中大于80岁的术前ASAⅠ~Ⅱ级的高龄患者术后30天内并发症发生率是50岁以下人群的20倍。一旦高龄患者术前合并症增多,术前全身状况变差,术后并发症将进一步增加。本组高龄患者术前合并症几乎涉及各个器官系统,特别是神经、心血管、肺、肝和肾脏等重要器官系统,手术应激反应、炎性反应和失血量多都会使高龄患者术后重要器官功能受损进一步加重,增加术后严重并发症发生的风险,甚至死亡风险[11]。因此高龄患者术后并发症发生率较高。AIMAR等[12]研究显示,80岁以上高龄患者行退行性腰椎滑脱和椎管狭窄手术后总并发症发生率达15%,高于60~79岁人群。LI等[13]对老年患者行消化道手术的研究表明,术后并发症发生率为12.2%,术后并发症增加的危险因素包括术前功能状态受损、更高的ASA分级和更长的手术时间,而与年龄、性别和术前心血管合并症无相关性。但也有研究显示,年龄和术前合并症不是食管癌手术术后严重并发症发生的独立危险因素[14]。本研究结果显示,高龄患者术后并发症增加的危险因素包括术前肾功能不全、术前肝功能不全、术前更高的ASA分级和长时间手术。
研究显示[15],术前慢性肾功能不全是术后严重并发症的危险因素。术前肾功能不全也是高龄患者围术期发生水电解质紊乱、急性肾功能衰竭以及其他术后并发症的主要原因[16]。因此,合并慢性肾功能不全的高龄患者,手术风险更大。本研究结果显示,术前肝功能不全是高龄患者术后并发症发生的独立危险因素。NEWMAN等[17]研究显示,术前存在肝硬化肝功能不全的患者术后有更高的并发症发生率和死亡率,甚至终末期肝病是许多外科手术的禁忌。患者术前诱发肝脏功能障碍的疾病包括感染、中毒、代谢紊乱、自身免疫疾病和血管疾病等[18-19],这些疾病可导致肝硬化的改变。对于普外科手术患者,根据术前肝功能评估(Child-Turcotte-Pugh,CTP)的严重程度,术后院内死亡率可从10%上升至63%[20]。肝功能不全患者术后容易发生多器官功能衰竭,包括神经系统、心脏、呼吸系统、胃肠道、肾脏和凝血系统等,围术期并发症发生率和死亡率均增加[20]。因此,术前对肝肾功能的优化处理和围术期采用保护肝肾功能的针对性管理,有利于术后结局的最佳化。
本研究结果显示,80岁以上高龄患者术前ASA分级与术后并发症发生相关,是术后并发症增加的独立危险因素。研究显示[21],ASA Ⅲ级及以上是术后入ICU的独立危险因素,ASA Ⅲ级及以上的患者围术期并发症发生率和死亡率增加。FAHIM等[22]研究显示,80岁以上结直肠癌手术患者术后30天死亡率为3.3%,其中ASA Ⅲ级及以上是患者术后死亡和严重并发症发生的危险因素。PAREDES-TORRES等[23]对胃癌患者行D2根治性手术术后并发症发生率和90天死亡率的研究表明,患者术后并发症发生率为23.3%,术后死亡率为3.3%。其中ASA Ⅲ~Ⅳ级是术后并发症发生的危险因素,但不是术后死亡率增加的危险因素。CERESOLI等[24]对80岁以上患者行疝气手术的研究表明,ASA分级越高,术后并发症发生率和死亡率越高。VAZ SOUZA等[25]在肺部手术中的研究表明,ASA分级是肺部手术术后并发症发生和死亡的危险因素,其中ASA分级Ⅲ级及以上的患者术后死亡率大于更低的ASA分级患者,而与年龄无关。ROTTER等[26]在对神经外科手术患者的研究表明,围术期生存的患者有更低的ASA分级。本研究术后有并发症的高龄患者中有较高的病死率(21.6%),术后无并发症的高龄患者中无死亡发生。
SOLEMAN等[27]研究表明,高龄患者术后住院时间更长,考虑高龄患者随着手术时间的延长,术中低血压发生率和持续时间增加,术后并发症增加,从而增加ICU入住比例,延长ICU停留时间和住院时间以及增加相应的住院费用。不同手术类型的研究均表明,老龄患者的手术时间越长术后并发症越多[15-16]。ICU停留时间对术后住院时间和并发症发生率也有重要影响。VOETEN等[28]联合16家医院对微创食管癌手术患者的研究表明,更长的ICU停留时间可导致住院时间延长,术后并发症增加。本研究显示,术后有并发症的患者术中手术时间更长,术后入ICU比例更高,ICU停留时间更长,住院时间更长及住院费用更高,与上述研究结果类似。
研究显示[29],术中平均动脉压<80 mmHg超过10 min就可能出现术后器官功能不全,同时,随着血压进一步下降,术后并发症风险进一步增加。本研究结果显示,术后有并发症的患者中麻醉前血压、术中最高血压、术中最低血压均低于术后无并发症的患者;术中收缩压低于120 mmHg、低于90 mmHg、舒张低于60 mmHg和平均动脉压低于70 mmHg的累计时间均长于术后无并发症的患者;而麻醉前和术中心率均高于术后无并发症的患者。高龄患者血压下限较高,自我调节曲线右移,围术期需要维持较高的血压以满足全身器官的灌注,减少术后并发症发生率甚至死亡的发生[30]。因此围术期维持略高的血压和略低的心率对高龄患者有利。
綜上所述,80岁及以上的高龄患者,术后并发症发生率为13.4%。术后有并发症的患者术中经历了更多的血流动力学波动,ICU入住率更高,ICU停留时间和住院时间更长,住院费用更高,病死率更高。高龄患者术后并发症增加的危险因素包括:更长手术时间、术前肾功能不全、术前肝功能不全和更高的ASA分级。这些发现有助于加强高龄患者围术期针对性管理,降低围术期并发症发生率和病死率。
参 考 文 献
[1]王薇,殷鹏,王黎君,等.2005—2018年中国分省死亡率及期望寿命分析[J].中华流行病学杂志,2021,42(8):1420-1428.
[2]罗经宏.高龄老年髋部骨折患者围手术期并发症发生的危险因素分析[J].老年医学研究,2021,2(5):11-14.
[3]WANG Y,LI H,YE H,et al.Postoperative infectious complications in elderly patients after elective surgery in China:results of a 7-day cohort study from the International Surgical Outcomes Study[J].Psychogeriatrics,2021,21(2):158-165.
[4]孙晔,尤武林,唐月琴,等.围术期加速康复外科模式对超高龄患者股骨颈骨折预后的效果[J].实用临床医药杂志,2021,25(24):109-112.
[5]曾维根,庞国义,赵琦,等.90岁以上结直肠癌患者手术的价值及生存分析[J].中国医药导报,2021,18(23):96-99.
[6]GUO J F,WANG Z Q,FU M M,et al.Super elderly patients with intertrochanteric fractures do not predict worse outcomes and higher mortality than elderly patients:a propensity score matched analysis[J].Aging (Albany NY),2020,12(13):13583-13593.
[7]MARTINAITIS L,TUERO C,FORT′UN LANDECHO M,et al.The long-term benefits of bariatric surgery in elderly and super-obese populations[J].Rev Esp Enferm Dig,2019,111(5):371-377.
[8]裴炜,周思成,梁建伟,等.80岁及以上结直肠癌患者术后严重并发症的危险因素分析[J].中华胃肠外科杂志,2020,23(7):695-700.
[9]刘沛,穆晓红,丁丽,等.高龄患者髋关节置换术后谵妄的发病率及相关因素分析[J].中国临床医生杂志,2019,47(1):20-24.
[10]GABRIEL R A,SZTAIN J F,ACOURT A M,et al.Postoperative mortality and morbidity following non-cardiac surgery in a healthy patient population[J].J Anesth,2018,32(1):112-119.
[11]OGATA T,YOSHIDA N,SADAKARI Y,et al.Colorectal cancer surgery in elderly patients 80 years and older:a comparison with younger age groups[J].J Gastrointest Oncol,2022,13(1):137-148.
[12]AIMAR E,IESS G,MEZZA F,et al.Complications of degenerative lumbar spondylolisthesis and stenosis surgery in patients over 80 s:comparative study with over 60 s and 70 s.Experience with 678 cases[J].Acta Neurochir,2022,164(3):923-931.
[13]LI C Q,ZHANG C,YU F,et al.Severe functional impairment increases the risk of major morbidity and mortality in older patients after digestive tract surgery:a retrospective cohort study[J].J Anesth,2022,36(4):464-475.
[14]BARANOV N, CLAASSEN L, VAN WORKUM F, et al.Age and charlson comorbidity index score are not independent risk factors for severe complications after curative esophagectomy for esophageal cancer: a Dutch population-based cohort study[J].Surg Oncol, 2022, 43:101789.
[15]CHEN Q C,ZHENG Y L,CHEN J H,et al.Differences of intraoperative outcomes and postoperative complications between intrahepatic cholangiocarcinoma and colorectal liver metastasis in different surgical methods[J].Transl Cancer Res,2021,10(9):4020-4032.
[16]YITGIN Y,ALTINKAYA N,TURALIEV N,et al.Evaluation of the optimal duration for retrograde intrarenal stone surgery to prevent postoperative complications[J].Scott Med J,2022,67(3):121-125.
[17]NEWMAN K L, JOHNSON K M, CORNIA P B,et al.Perioperative evaluation and management of patients with cirrhosis:risk assessment,surgical outcomes,and future directions[J].Clin Gastroenterol Hepatol,2020,18(11):2398-2414.e3.
[18]HYZNY E J,CHAN E G,MORRELL M,et al.A review of liver dysfunction in the lung transplant patient[J].Clin Transplant,2021,35(8):e14344.
[19]DIAZ K E,SCHIANO T D.Evaluation and management of cirrhotic patients undergoing elective surgery[J].Curr Gastroenterol Rep,2019,21(7):32.
[20]SPRING A,SARAN J S,MCCARTHY S,et al.Anesthesia for the patient with severe liver failure[J].Anesthesiol Clin,2020,38(1):35-50.
[21]GOEL N J, MALLELA A N, AGARWAL P,et al.Complications predicting perioperative mortality in patients undergoing elective craniotomy:a population-based study[J].World Neurosurg,2018,118:e195-e205.
[22]FAHIM M,VISSER R A,DIJKSMAN L M,et al.Routine postoperative intensive care unit admission after colorectal cancer surgery for the elderly patient reduces postoperative morbidity and mortality[J].Colorectal Dis,2020,22(4):408-415.
[23]PAREDES-TORRES O R, GARCIA-RUIZ L, LUNA-ABANTO J, et al.Risk factors associated with postoperative morbidity and mortality in D2 radical gastrectomy for gastric cancer[J].Rev Gastroenterol Mex(Engl Ed), 2022,87(2):149-158.
[24]CERESOLI M,CARISSIMI F,NIGRO A,et al.Emergency hernia repair in the elderly:multivariate analysis of morbidity and mortality from an Italian registry[J].Hernia,2022,26(1):165-175.
[25]VAZ SOUZA R,BASSI M,MANTOVANI S,et al.Comparison of preoperative scores predicting outcome in elderly undergoing lung malignancies resection[J].J Thorac Dis,2020,12(12):7083-7088.
[26]ROTTER J,DOWLATI E,COBOURN K,et al.A cross-sectional analysis of variables associated with morbidity and mortality in postoperative neurosurgical patients diagnosed with sepsis[J].Acta Neurochir,2020,162(11):2837-2848.
[27]SOLEMAN J,ULLMANN M,GREUTER L,et al.Mortality and outcome in elderly patients undergoing emergent or elective cranial surgery[J].World Neurosurg,2021,146:e575-e589.
[28]VOETEN D M, VAN DER WERF L R, GISBERTZ S S,et al.Postoperative intensive care unit stay after minimally invasive esophagectomy shows large hospital variation.Results from the Dutch Upper Gastrointestinal Cancer Audit[J].Eur J Surg Oncol,2021,47(8):1961-1968.
[29]GREGORY A,STAPELFELDT W H,KHANNA A K,et al.Intraoperative hypotension is associated with adverse clinical outcomes after noncardiac surgery[J].Anesth Analg,2021,132(6):1654-1665.
[30]IYIGUN M, AYKUT G,TOSUN M,et al.Perioperative risk factors of acute kidney injury after non-cardiac surgery:a multicenter,prospective,observational study in patients with low grade American Society of Anesthesiologists physical status[J].Am J Surg,2019,218(3):457-461.
(收稿日期:2022-09-07 修回日期:2022-12-06)
(編辑:潘明志)
基金项目:上海市医学重点专科建设项目(ZK2019C11)
第一作者简介:吴德华,男,副主任医师,医学博士,研究方向:老年患者围术期临床预后与基础研究。E-mail:wudehua74@163.com
[本文引用格式]吴德华,王卫星,施燕渲,等.80岁以上高龄非心脏手术患者围术期并发症和危险因素分析[J].右江医学,2023,51(7):615-622.

