炎性细胞因子及淋巴细胞对突发性耳聋的诊断价值研究
张 园,王 乐,李红敏,郝少娟,朱晓丹,叶放蕾
(郑州大学第一附属医院耳科,河南 郑州 450000)
突发性耳聋(简称突聋)是耳鼻喉科常见急症之一,患者通常在72小时内出现至少2个连续频率听力损失≥20 dB HL的感音神经性听力损失,部分伴有耳鸣、眩晕、呕吐等症状,严重影响患者的正常生活与工作[1]。目前突聋病因及发病机制仍不明确,因此缺乏确切有效的治疗方法。既往的研究表明突聋患者外周血中炎性细胞因子和淋巴细胞亚群发生改变,暗示了免疫紊乱参与突聋的发生过程[2, 3]。固有免疫细胞和适应性免疫细胞均存在于耳蜗中,在受到损伤性应激反应时,免疫细胞数量增加,B淋巴细胞、T淋巴细胞、NK淋巴细胞、巨噬细胞是耳蜗中存在的主要免疫细胞[4, 5],说明外周血循环中的免疫细胞可进入耳蜗,参与耳蜗病变过程。本研究主要观察炎性细胞因子和淋巴细胞亚群改变,并分析其对突发性耳聋的诊断价值。
1 资料与方法
1.1 一般资料选取2021年10月至2022年1月本院耳科收治的90例突聋住院患者为突聋组,纳入标准:符合《突发性聋诊断和治疗指南(2015)》[1](以下简称“指南”)中诊断及分型标准;首次发病,入院前无相关治疗;自愿于本院接受治疗,且住院期间病因未完全明确;有完善听力学、影像学及实验室检查。排除标准:存在除听神经外其他颅内神经受损症状;合并中耳病变、蜗后病变、创伤性聋、感染性聋等;合并心脑血管疾病、免疫系统疾病、血液系统疾病、糖尿病等其他严重全身性疾病;入院前3个月内有激素类药物、非甾体抗炎药、抗血小板药、降脂药等应用;无法按要求完成治疗。另选取同期40例健康体检者为对照组,对照组双耳听力检测正常,且无任何耳科疾病、严重全身系统疾病。突聋组男49例,女41例,年龄9~76岁[(43.06±15.37)岁];发病侧:左侧39例,右侧51例;对照组男18例,女22例,年龄20~63岁[(42.18±12.25)岁]。两组受试者性别、年龄、侧别比较差异无统计学意义(P>0.05)。本研究符合赫尔辛基宣言,获医院伦理委员会批准。
1.2 方法突聋患者采集入院第2天外周血空腹静脉血标本6 ml,体检健康患者于体检时采集静脉血6 ml,分成两部分,一部分血液样本采用流式细胞仪分析CD3+T淋巴细胞、CD4+T淋巴细胞、CD8+T淋巴细胞、B淋巴细胞、NK淋巴细胞绝对数及其所占比列,另一部分血液样本室温静置15 min后,采用6000 r/min离心处理10 min,取上层血清采用酶联免疫吸附法检测血清白细胞介素(IL)-4、IL-6、肿瘤坏死因子-α(TNF-α)、IL-2、IL-10、干扰素-γ(IFN-γ)、IL-17A的表达水平。
1.3 观察指标①对比突聋组与对照组IL-4、IL-6、TNF-α、IL-2、IL-10、IFN-γ、IL-17A的表达水平;②对比突聋组与对照组CD3+T淋巴细胞、CD4+T淋巴细胞、CD8+T淋巴细胞、B淋巴细胞、NK淋巴细胞绝对计数及其所占百分比和CD4/CD8比值;③对比突聋组与对照组差异有意义的炎性细胞因子和淋巴细胞受试者工作特征(ROC)曲线下面积(AUC)、敏感度和特异度。
1.4 统计学方法采用GraphPad Prism7.0软件进行统计分析,计量资料用均数±标准差描述,两两比较行LSD-t检验;受试者工作特征(ROC)曲线评价炎性细胞因子和淋巴细胞对突聋的诊断价值。P<0.05为差异有统计学意义。
2 结果
2.1 两组炎性细胞因子比较突聋组IL-4、IL-6、TNF-α、IL-10、IFN-γ水平高于对照组(P<0.05),两组IL-2、IL-17A水平比较,差异无统计学意义(P>0.05)。见表1。
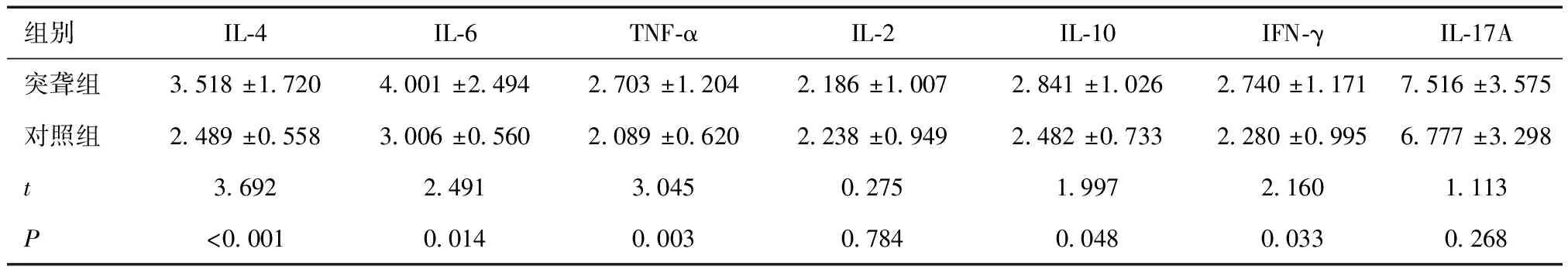
表1 两组炎性细胞因子指标比较 (pg/ml)
2.2 两组淋巴细胞比较突聋组CD3+T淋巴细胞绝对计数及其所占百分比与对照组差异无统计学意义(P>0.05),CD4+T淋巴细胞绝对计数高于对照组(P<0.05),CD8+T淋巴细胞绝对计数低于对照组(P<0.05),但组间两者所占百分比比较,差异无统计学意义(P>0.05),CD4/CD8比值高于对照组(P<0.05),B淋巴细胞绝对计数高于对照组(P<0.05),但其所占百分比与对照组比较,差异无统计学意义(P>0.05),NK淋巴细胞绝对计数及其所占百分比低于对照组(P<0.05),总淋巴细胞绝对计数低于对照组(P<0.05)。见表2。

表2 两组淋巴细胞指标比较
2.3 炎性细胞因子对突聋的诊断价值ROC曲线结果显示血清 IL-4、IL-6、TNF-α、IL-10、IFN-γ诊断突聋的曲线下面积(AUC)分别为0.685、0.646、0.667、0.601、0.608,敏感度分别为45.56%、40.00%、36.67%、31.11%、44.44%,特异度分别为92.50%、97.50%、95.00%、90.00%、75.00%。见图1和表3。
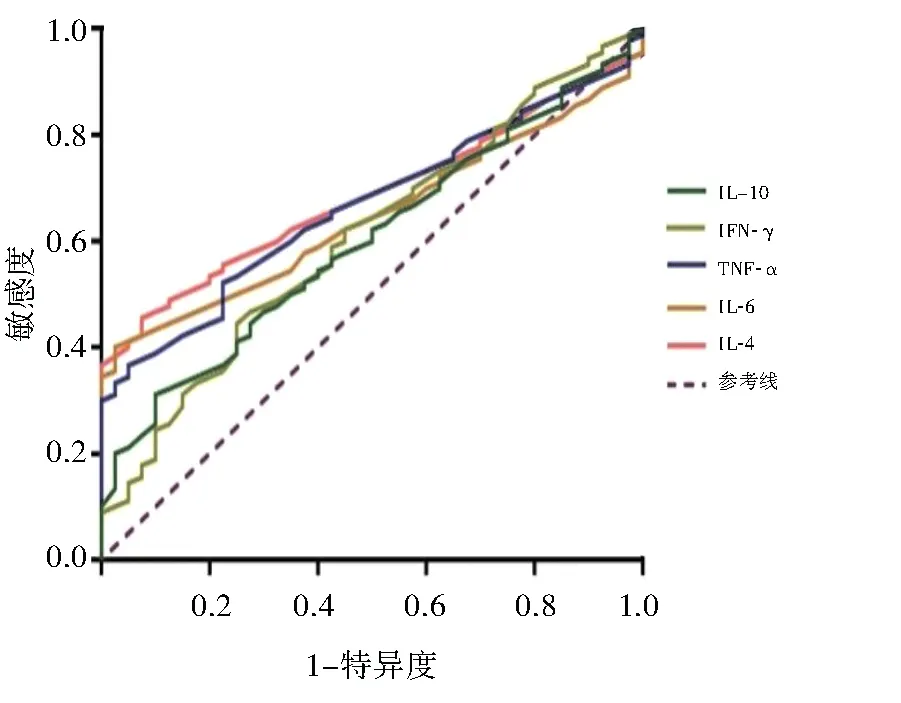
图1 炎性细胞因子诊断突聋的ROC曲线

表3 炎性细胞因子对突聋的诊断价值
2.4 淋巴细胞对突聋的诊断价值ROC曲线结果显示CD4+T、CD8+T、B、NK、总淋巴细胞绝对计数和CD4/CD8诊断突聋的曲线下面积分别为0.577、0.706、0.601、0.741、0.754、0.629,敏感度分别为28.89%、46.67%、22.22%、48.99%、50%、41.11%,特异度分别为100.00%、90.00%、97.50%、100.00%、100.00%、85.00%。见图2和表4。
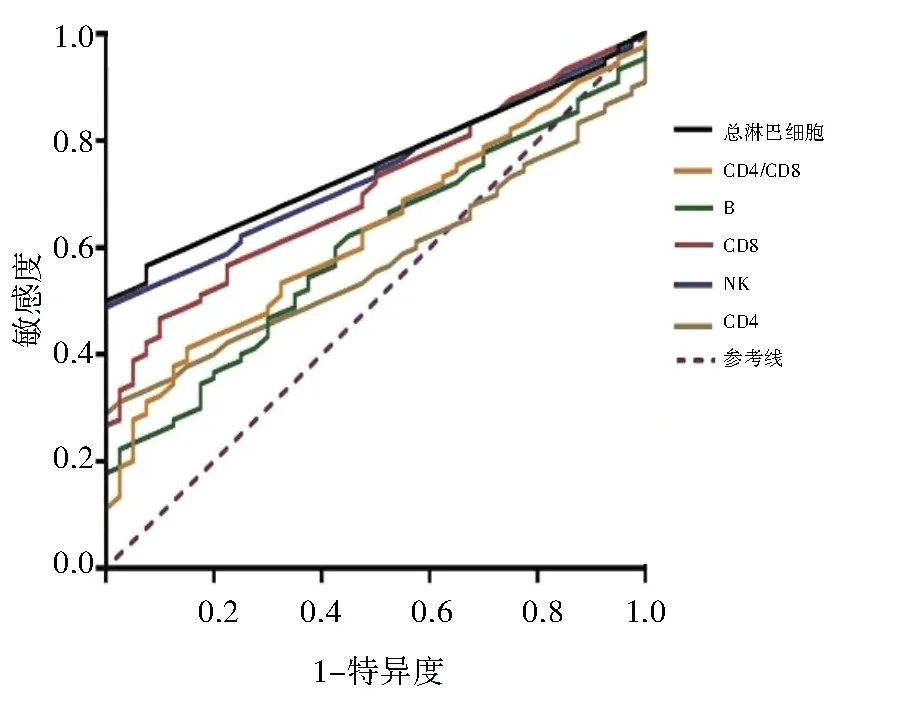
图2 淋巴细胞诊断突聋的ROC曲线

表4 淋巴细胞对突聋的诊断价值
3 讨论
目前突聋的病因仍不明确,近年来随着病理激活细胞应激途径假说的提出,人们开始认识到免疫反应可能在突聋的发病机制中发挥重要作用。目前,对突聋病因的研究主要集中在其与慢性炎症的关系上[6]。Diao研究认为血小板/淋巴细胞值越高,突聋患者听力治疗预后越好[7]。中性粒细胞/淋巴细胞值也可做为判断突聋发病和预后的生物标志物[8]。Chien发现IL-1与突聋患者的听力损失密切相关[9]。内耳被认为是无侧支循环的“终末器官”,其供血主要依靠迷路动脉。耳蜗中的毛细胞消耗大量氧气,对缺氧极为敏感。因此,血流减少会导致突聋。炎症反应可破坏内耳血管内皮,破坏内耳血流,诱发动脉粥样硬化形成,进而损伤血管纹,增加缺血风险[8]。抗炎类固醇在突聋治疗中的广泛应用也证实了免疫反应在其发病机制中的重要作用。
Zhang等研究表明IL-4与GJB2相关婴儿听力损失的严重程度没有明显相关性[10],Hiramatsu研究显示IL-4R基因多态性与突聋的风险不相关[6],本研究显示与对照组相比,突聋组IL-4的水平升高。IL-10受体主要表达于耳蜗外侧壁,IL-10信号对于保护耳蜗免受炎症引起的组织损伤至关重要,但IL-10抑制耳蜗炎症的分子通路仍不清楚[11]。IL-10缺乏可加重实验诱导的自身免疫性听力损失,其通过抑制Th1型促炎反应来控制自身免疫反应严重程度[12]。既往研究报道IL-10水平越高,GJB2相关婴儿听力损失程度越重[10]。但IL-10的水平在突聋患者外周血中无明显改变[13]。在本研究中,突聋组较对照组IL-10的水平升高。以上研究结果提示了IL-4和IL-10可能在突聋中发挥作用,IL-4和IL-10均属于抗炎因子,这暗示了在突聋的发生和发展过程中,体内可能启动了抗炎免疫反应。
研究表明噪音刺激后耳蜗内炎症因子水平增高,免疫细胞数量增多[14]。噪音可诱导炎症因子的表达,包括IL-6和TNF-α,IL-6表达于血管纹、螺旋神经元和螺旋韧带[15]。携带IL-6-174 CC基因型的人群比GG基因型更易受到噪声影响,患噪音性耳聋[16]。应用抗IL-6受体抗体MR16-1抑制来自IL-6的信号可以抑制耳蜗炎症反应,改善听力[17]。IL-6水平越高,GJB2相关婴儿越易发生重度听力损失[10]。先前的研究显示IL-6基因多态性与突聋的风险显著相关,且突聋患者外周血中IL-6的水平升高[3, 6]。我们的研究显示与对照组相比,突聋组IL-6的水平升高,与既往研究结果一致,提示了IL-6可能在突聋中发挥作用。
顺铂导致的药物性耳聋中炎症因子表达明显升高,包括IL-6和TNF-α,TNF-α表达于Corti器官、螺旋韧带和血管纹,给予TNF-α抑制剂依那西普治疗后,可明显抑制炎症因子的表达,减轻顺铂对毛细胞的损害,暗示了促炎因子,尤其是TNF-α,在顺铂引起的毛细胞损害中发挥核心作用[18]。有研究发现突聋患者外周血中TNF-α的水平明显升高[13, 19],也有研究认为突聋的风险与TNF-α基因多态性无明显相关性[10]。本研究显示突聋组TNF-α的水平比对照组升高,提示了TNF-α可能在突聋中发挥作用。
先前有研究表明突聋患者外周血中IFN-γ的水平明显降低[13],亦有研究显示IFN-γ的水平不与GJB2相关婴儿听力损失的严重程度相关[10],在我们的研究中,突聋组IFN-γ的水平比对照组升高,提示了IFN-γ可能在突聋中发挥作用。IL-6、TNF-α和IFN-γ均属于促炎因子,这暗示了在突聋的发生和发展过程中,体内可能启动了促炎免疫反应。抗炎免疫反应和促炎免疫反应相互作用,可能决定了突聋的发生、听力损失程度以及治疗效果。
既往有研究显示IL-2和IL-17不与GJB2相关婴儿听力损失的严重程度相关[10],但IL-2的水平在突聋患者外周血中明显降低[13],我们的数据显示突聋组和对照组之间IL-2和IL-17A没有明显统计学差异,IL-2和IL-17A在突聋中的作用仍需要继续探索。我们的研究结果与既往研究结果存在不一致,鉴于突聋患者的研究样本量小,没有进一步根据听力损失的程度、不同频率和时间长短对突聋分型,从而分析炎性细胞因子表达的差异性,未来需要进一步扩大样本量去具体分析炎性细胞因子在突聋中的作用。
越来越多的证据表明免疫调节细胞,特别是T淋巴细胞可能参与突聋的发生。Mayot研究发现突聋患者外周血中CD3+T淋巴细胞和CD4+T淋巴细胞严重耗竭,CD8+T淋巴细胞显著减少[2]。Garcia-Berrocal研究发现突聋患者外周血中CD4+T淋巴细胞和CD8+T淋巴细胞减少,对激素治疗反应好的患者CD4+T淋巴细胞数量趋于恢复正常,而CD8+T淋巴细胞仍继续有轻微下降。B淋巴细胞和NK淋巴细胞数量在治疗前和治疗后没有明显差异[20]。Kassner研究发现突聋患者外周血CD3+T淋巴细胞减少,B淋巴细胞增多[19]。我们的数据显示突聋组CD4+T淋巴细胞绝对计数高于对照组,CD8+T淋巴细胞绝对计数低于对照组,但组间两者所占百分比比较,差异无统计学意义,CD4/CD8比值高于对照组,B淋巴细胞绝对计数高于对照组,但其所占百分比与对照组比较,差异无统计学意义,NK淋巴细胞绝对计数及其所占百分比低于对照组,总淋巴细胞绝对计数低于对照组,提示了淋巴细胞可能在突聋中发挥作用,但仍需要更多的样本量去具体分析每一种细胞的作用,且具体的作用机制也仍需探索。
突聋的ROC曲线显示IL-4、IL-6、TNF-α、IL-10、IFN-γ、CD4+T、CD8+T、B、NK、总淋巴细胞绝对计数和CD4/CD8诊断突聋的AUC值均大于0.5,虽然敏感度较差,但特异度较高,说明它们可在一定程度上诊断突聋的发生。
综合以上数据发现虽然我们的研究结果与既往研究结果存在不一致,但突聋患者外周血炎性细胞因子和淋巴细胞确实发生异常改变,免疫反应参与了突聋的发生和进展,因此可能被认为是一种新的治疗靶点。

