CCNB1在宫颈癌中的生物学功能及其与患者预后关系生物信息学分析*
纪 霞,郭海荣,王 宁,高 杰,秦淑丽,杜海燕
(内蒙古包钢医院, 内蒙古 包头 014010)
宫颈癌(Cervical cancer)是女性生殖系统常见的恶性肿瘤,宫颈鳞状细胞癌是最常见的病理类型。宫颈癌是全世界女性因癌症死亡的第4大原因[1],尤其是在发展中国家,女性发病率和死亡率逐年上升。高危型人乳头瘤病毒(HPV)的持续感染是主要的原因,但不是导致宫颈癌发生的唯一因素[2]。中国每年新增宫颈癌病例约140 000人,死亡人数超过30 000人,因此,有效的宫颈癌治疗是提高妇女健康水平的重要途径[3]。近年来,随着分子生物学技术和基因组技术的不断发展,越来越多的证据表明包括宫颈癌在内的恶性肿瘤的发生、发展与某些人体重要的驱动基因时空表达失调有关。近年来有文献报道细胞周期蛋白B1(CCNB1)在多种肿瘤中表达异常,并与患者的预后有关[4-6],但关于CCNB1与宫颈癌的关系报道较少。
1 数据与方法
1.1CCNB1表达分析 在GEPIA数据库(http://gepia.cancer-pku.cn/detail.php)和TCGA(https://portal.gdc.cancer.gov/)数据库中分析CCNB1基于在人包括宫颈癌在内的多种实体肿瘤的表达情况。数据库中的检索词为“cervical cancer”;绘制宫颈癌组织与正常卵巢上皮组织表达水平比较的箱线图,P<0.05为差异有统计学意义,存在差异的条件为基因|Log2FC|>1。
1.2CCNB1功能富集 在DAVID(https://david.ncifcrf.gov/)数据库中对CCNB1功能进行富集,富集的内容主要包括CCNB1所涉及的相关生物学功能,并计算基因数、背景基因数及相关强度值和P值。
1.3CCNB1信号通路分析 在KEGG(https://www.genome.jp/kegg/pathway.html)数据库中,对CCNB1所涉及的相关信号通路进行富集,富集内容CCNB1基因及编码蛋白参与的信号通路,涉及的基因数,背景基因数和富集强度。
1.4CCNB1蛋白网络构建 在STRING (http://string-db.org/cgi/input.pl)数据库中[7],构建CCNB1基因编码蛋白相互作用的网络,构建条件为置信度大于0.7,相互作用蛋白数不多于50个。
1.5CCNB1表达与患者预后关系 依据CCNB1在宫颈癌患者癌组织中表达的中位数,分为高低标的组,在Kaplan-Meier(http://kmplot.com/analysis/)数据库中,比较CCNB1高低表达与患者总生存和无疾病进展生存的关系,在线Kaplan-Meier生存曲线进行log-rank检验。
1.6统计学处理 统计分析采用R4.1.0软件(https://www.r-project.org/)完成,差异表达采用F检验,蛋白网络等采用在线软件分析,生存数据采用风险比例模型,log-rank检验,P<0.05为差异有统计学意义。
2 结果
2.1CCNB1在宫颈癌中的表达 TCGA数据库中显示CCNB1在膀胱癌、食管癌、结直肠癌等实体肿瘤癌组织中的表达水平明显高于对应的正常组织(P<0.05)(图1A);CCNB1在人体各部位肿瘤组织及正常组织重度表达模式(图1B)。在宫颈癌患者,癌组织CCNB1表达水平明显高于癌旁组织(P<0.05)(图1C)。而宫颈癌患者CCNB1表达水平与临床分期无关(图1D)。
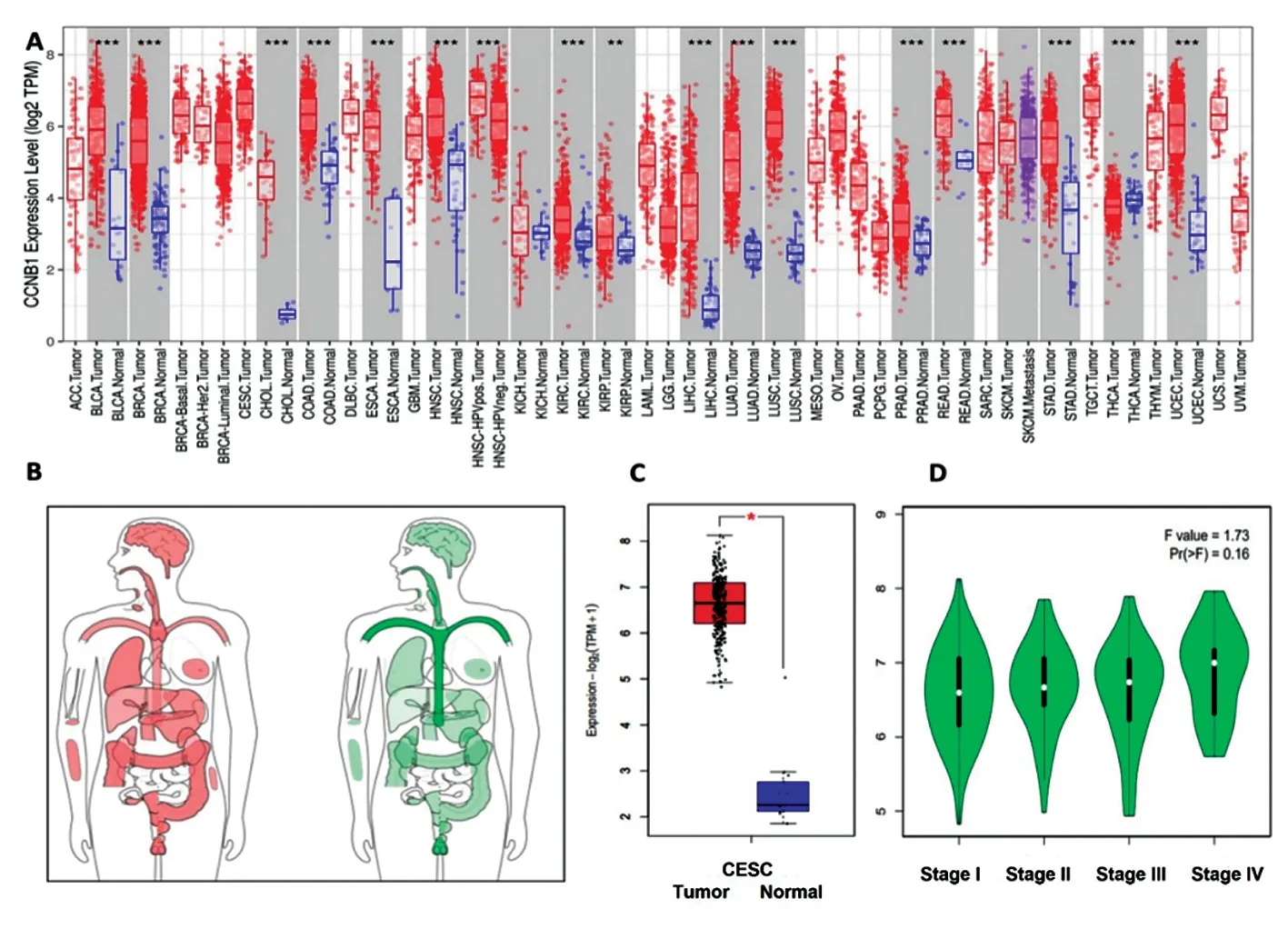
图1 CCNB1在人实体肿瘤及宫颈癌中的相对表达情况
2.2CCNB1功能富集 CCNB1生物学功能中生物学过程主要富集于细胞分裂、细胞周期等(表1);细胞组分主要富集于细胞质、转移酶复合物等(表2);分子功能主要富集于细胞周期蛋白依赖性蛋白丝氨酸/苏氨酸激酶活性、蛋白丝氨酸/苏氨酸激酶活性等(表3)。
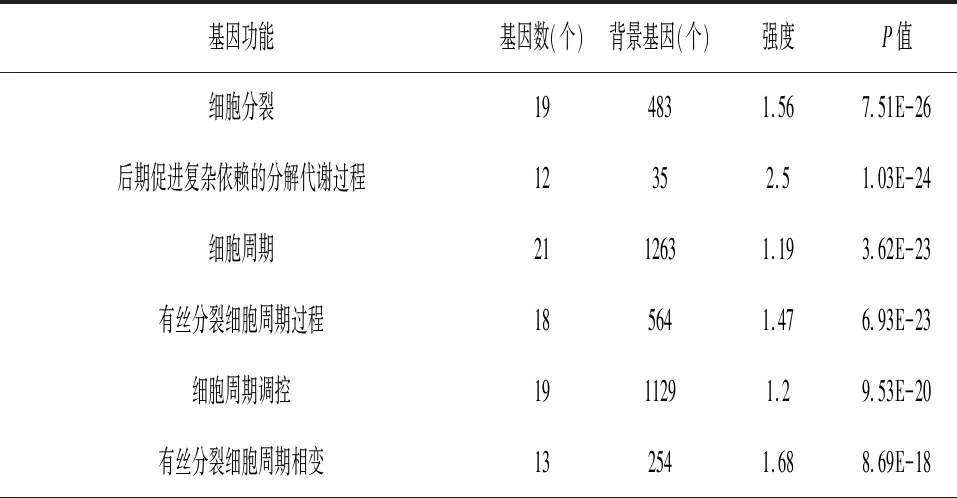
表1 CCNB1生物学过程富集分析
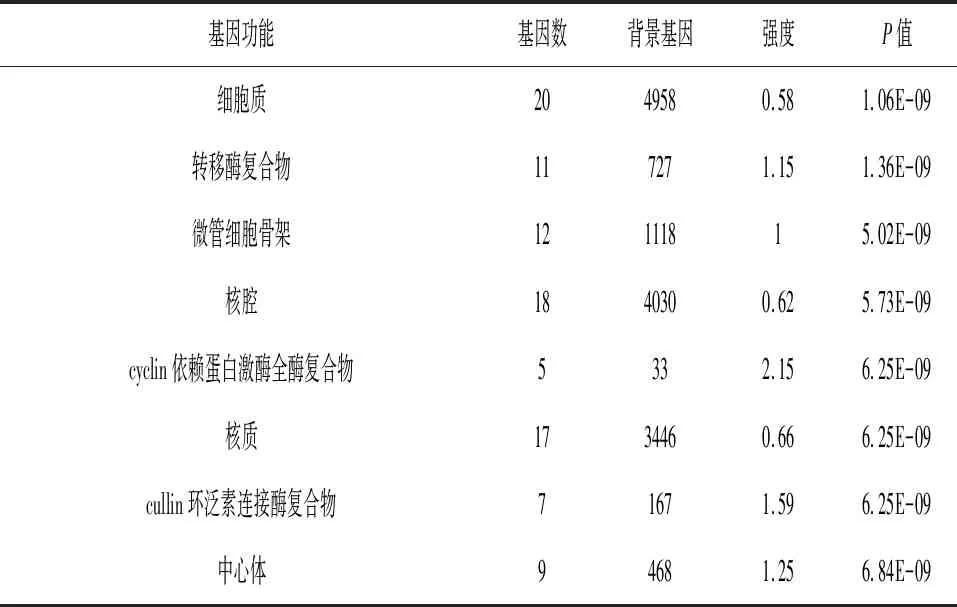
表2 CCNB1细胞成分富集分析
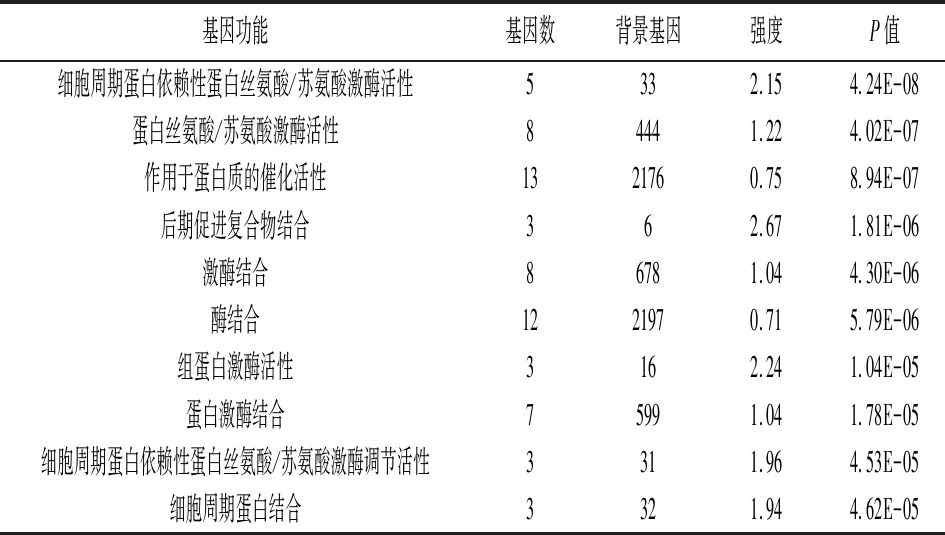
表3 CCNB1分子功能富集分析
2.3CCNB1富集的KEGG信号通路 CCNB1涉及的KEGG相关信号通路主要包括细胞周期、孕酮介导的卵母细胞成熟和卵母细胞减数分裂等。见表4。

表4 CCNB1 KEGG信号通路分析
2.4CCNB1相互作用蛋白网络构建 在蛋白相互作用数据库(STRING)中,构建CCNB1及其相互作用蛋白网络,蛋白互作网络中相关的蛋白共有21个,蛋白与蛋白间的相互作用关系为196,平均聚集指数为0.944,蛋白网络相关作用显著(P<0.005)。见图2。

图2 CCNB1信号通路及其相互作用蛋白网络
2.5CCNB1表达与患者预后 CCNB1高表达宫颈癌患者总生存(HR=1.62, 95 %CI: 1.10-2.62,P<0.05)(图3A)和无疾病进展生存(HR=3.53, 95 %CI: 1.62-7.69,P<0.05),显著低于低表达者。见图3。

图3 CCNB1表达与患者预后关系
2.6CCNB1表达与淋巴细胞浸润的关系 CCNB1表达水平与B淋巴细胞(r=-0.099,P>0.05),CD8+T细胞(r=-0.036,P>0.05)、CD4+T细胞(r=0.065,P>0.05)、巨噬细胞(r=-0.79,P>0.05)、中性粒细胞(r=0.1,P>0.05)及树突状细胞浸润无关(r=0.8,P>0.05)。见图4。
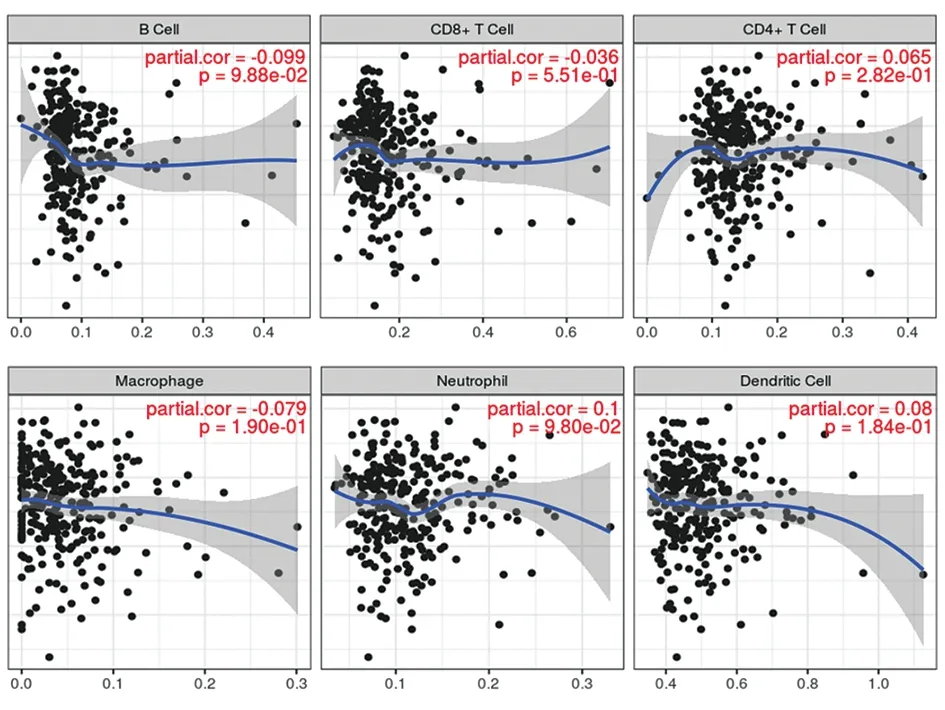
图4 CCNB1表达与淋巴细胞浸润的关系
3 讨论
CCNB1基因位于人5号染色体上,编码的细胞周期蛋白B1是一种参与有丝分裂的调节蛋白。基因产物与p34(Cdk1)复合形成成熟促进因子(MPF)。已经发现两种替代转录物,一种是组成性表达的转录物,另一种是细胞周期调控的转录物,主要在细胞周期的G2/M期表达。不同的转录物是由于使用了不同的转录起始位点而产生的[8- 9]。细胞周期蛋白B1参与细胞决定有丝分裂的开关样全有或无行为。它的激活受到很好的调控,正反馈环路确保一旦细胞周期蛋白B1-Cdk1复合物被激活,它就不会被去激活[10]。细胞周期蛋白B1-Cdk1参与有丝分裂的早期事件,如染色体凝聚、核膜破裂和纺锤体极组装。一旦被激活,细胞周期蛋白B1-Cdk1促进早期有丝分裂[11]。恶性肿瘤的标志之一是细胞周期缺乏调控。细胞周期蛋白B1的作用是使细胞从G2期过渡到M期,但在癌细胞中变得不受调控,细胞周期蛋白B1的过度表达可通过结合其伙伴cdk而导致不受控制的细胞生长。Cdks的结合可导致其他底物在不适当的时间磷酸化和不受调控的增殖。
已有研究表明CCNB1在乳腺癌、胃癌、结直肠癌、头颈部鳞状细胞癌、非小细胞肺癌、结肠癌、前列腺癌等多种肿瘤中均有高表达[12-14]。本研究发现,在宫颈癌患者癌组织CCNB1表达水平明显高于癌旁组织,提示CCNB1可能参与了宫颈癌的发生与发展生物学过程;CCNB1生物学功能中生物学过程、细胞组分和分子功能主要富集于细胞分裂和细胞周期、细胞质及细胞周期蛋白依赖性蛋白丝氨酸/苏氨酸激酶活性;上述生物学富集功能大多与细胞分裂有关,提示CCNB1主要与细胞分裂和细胞周期有关。 KEGG相关信号通路主要包括细胞周期、孕酮介导的卵母细胞成熟和卵母细胞减数分裂;预后分析显示,CCNB1高表达宫颈癌患者总生存和无疾病进展生存,显著低于低表达者。CCNB1在宫颈癌中高表达,并参与了宫颈癌的发生发展,其高表达与患者的预后不良有关,可能成为宫颈癌靶向治疗的新靶点。
本研究也存在局限性,研究结果和结论主要基于生物信息和数据库分析,其结论有待进一步细胞和临床试验证实。

