经皮球囊扩张椎体成形术对脊柱胸腰段压缩性骨折患者的疗效
卢斌,孟莉娟
(焦作市人民医院 a.脊柱外科;b.手术室,河南 焦作 454000)
椎体压缩性骨折是临床较为常见、可治愈骨折类型,具有较高的发病率,且随着人们生活方式的改变、老龄化人口的增多,该病的发病率呈现升高趋势[1]。椎体压缩性骨折患者损伤后可见后凸畸形,患者主要临床表现为伤椎部位疼痛、压痛以及不同程度的脊柱活动受限,对患者生活质量造成严重影响[2]。随着医疗技术的不断完善以及发展,对此疾病治疗手段呈现多样性特点,例如牵引复位、药物等保守治疗以及手术治疗[3]。保守治疗周期较长,且效果不明显,导致应用受限。随着微创技术的出现,其凭借创伤小、术后恢复快等特点被广泛应用临床各种疾病治疗中。经皮椎体成形术是治疗椎体骨折常用手段,具有术中出血量少、操作便捷以及术后恢复迅速等特点,被临床广泛应用[4]。经皮球囊椎体扩张成形术是在经椎体成形术基础上进一步发展而来,通过对患者后凸的椎体进行球囊路通行,灌注骨水泥,促使骨折塌陷椎体复位[5]。本文以焦作市人民医院收治的腰椎段压缩性骨折患者为研究对象,对其分组,实施不同手术治疗方案,重在分析经球囊椎体扩张成形术应用价值。
1 对象与方法
1.1 研究对象选取焦作市人民医院2021年6月至2022年6月收治的脊柱胸腰段压缩性骨折患者,共70例,按照摸球法将之随机分为两组,每组35例。本研究获得医院医学伦理委员会批准。(1)纳入标准:①患者经影像学X线、CT检查,确诊为胸椎或腰椎压缩性骨折;②患者年龄为18~80岁;③无心、肝、肾等器官病变;④研究前已告知患者及其家属手术内容、本次研究目的,详读知情同意书并签署。(2)排除标准:①合并脊神经损伤者;②其他部位伴有恶性肿瘤疾病者;③有手术禁忌证者;④有凝血功能障碍者;⑤临床资料不全者。对照组女20例、男15例,年龄39~70岁,平均(48.65±5.21)岁,病程1~4 d,平均(2.52±0.23)d,致伤原因为车祸伤、跌倒伤、高处坠落伤及其他各14例、11例、2例、10例。观察组女21例、男14例,年龄40~71岁,平均(48.20±5.25)岁,病程1~3 d,平均(2.49±0.25)d,致伤原因为车祸伤、跌倒伤、高处坠落伤及其他各13例、12例、3例、7例。两组一般资料对比,差异无统计学意义(P>0.05),可对比。
1.2 手术方法(1)术前告知患者手术方法以及目的,取得其配合。协助患者完善相关检查,包含心电图、胸片、椎体正侧位X线以及CT检查。所有患者实施局部麻醉,协助其取俯卧位,在患者前胸下垫上一软枕,同时需在其髂嵴部垫上枕头使其腹部悬空。(2)对照组接受经皮椎体成形术治疗。手术需借助C型臂X线机投影,确保患者伤椎椎弓根位置并实施标记,确定进针点位置,在X线机的引导下由伤椎一侧椎弓根实施穿刺,正位透视下采用穿刺针抵达骨膜,逐渐进针至椎弓根外上缘,侧位透视下确定进针方向,直达椎体前1/4处,拔除穿刺针,将套管作为工作通道。在C型臂X线机的监视下经工作通道注入调制的拉丝状骨水泥,若见骨水泥有向椎体前缘或者椎管内渗漏或者已有渗漏预兆,需要立即调整操作管,确保骨水泥处于弥散状态,直至满意后停止透视机检测并抽出工作通道,切口进行压迫止血,采用无菌敷料闭合创口,即手术操作完成。(3)观察组接受经皮球囊扩张椎体成形术治疗。工作通道的建立与对照组一致,将球囊扩张器经工作通道置入,连接注有对比剂的注射装置,在C型臂X线机的照射下,确保球囊位于患者伤椎前中部,在透视机的监视下进行对比剂注射,实施扩张,待球囊扩张至伤椎高度恢复,不可再注入对比剂,抽出显影对比剂并注入骨水泥,注入后所有手术操作同对照组一致。(4)术后观察患者各项生命体征,预防性给予抗生素治疗,术后平卧12 h,监测患者心率、血压等生命体征,若患者出现不适,立即查明原因并给予相应处理。
1.3 观察指标(1)在治疗前、治疗后1个月,对比两组患者疼痛程度。此评估需借助数字疼痛强度量表(numerical rating scale,NRS)[6],该量表总分为10分,0分表示无痛,10分表示剧烈疼痛,分值越高,疼痛越明显。(2)在治疗前、治疗后1周,对比两组患者功能障碍情况。借助Oswestry功能障碍指数问卷(Oswestry disability index,ODI)[7],此量表共10个问题,采用 5级评分法,最低分为5分、最高分为50分,分值越高,障碍程度越高。(3)在治疗前、治疗后6个月,评估影像学参数,包括Cobb角以及椎间隙高度。(4)统计治疗期间两组患者骨水泥注入量以及渗漏发生率。
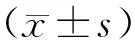
2 结果
2.1 疼痛评分两组患者治疗前疼痛评分对比,差异无统计学意义(P>0.05)。治疗后1个月,观察组疼痛评分低于对照组,差异有统计学意义(P<0.05)。两组治疗前后疼痛评分对比,差异有统计学意义(P<0.05)。见表1。

表1 两组疼痛评分比较分)
2.2 ODI评分两组治疗前ODI评分比较,差异无统计学意义(P>0.05)。治疗后1个月观察组ODI评分低于对照组,差异有统计学意义(P<0.05);两组治疗前后ODI评分对比,差异有统计学意义(P<0.05)。见表2。

表2 两组ODI评分比较分)
2.3 影像学参数两组患者治疗前影像学参数对比,差异无统计学意义(P>0.05),治疗后6个月影像学参数优于治疗前,且观察组患者优于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组影像学参数比较
2.4 骨水泥注入量以及渗漏发生率两组患者骨水泥注入量对比,差异无统计学意义(P>0.05);观察组骨水泥渗漏发生率低于对照组,但差异无统计学意义(P>0.05)。见表4。
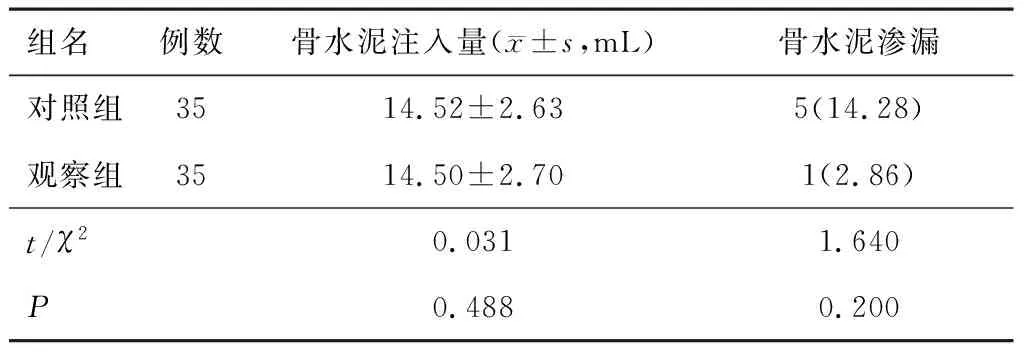
表4 两组骨水泥注入量以及渗漏发生率比较
3 讨论
胸腰椎骨折发生后会对患者神经、血管造成一定的压迫,导致患者神经功能受损,对下肢活动功能造成抑制[8]。此疾病的治疗主要以恢复患者椎体间隙、保留和恢复患者神经功能为原则。此骨折类型受多因素影响,其发病率呈现升高趋势,因此探讨一种行之有效的治疗方案尤为重要。
当前对于脊柱胸腰椎段骨折治疗主要有保守治疗以及手术治疗,不同治疗方式其疗效呈现个体化差异。保守治疗包含卧硬板床、悬吊牵引等,其优点在于无手术风险以及手术并发症,患者进行长期锻炼,在前纵韧带的牵拉作用下,能够促使骨折复位,辅以药物治疗,达到疾病治愈目的。但治疗周期较长,患者在后期极易出现椎体高度丢失、局部后凸以及慢性腰背痛等后遗症。除此之外,患者保守治疗过程中需要卧床休养,极易出现压力性损伤、坠积性肺炎等并发症,增加患者机体痛苦的同时治疗难度随之增加。
随着医疗技术水平的发展以及完善,各种手术方式均可用于胸腰椎骨折的治疗,常用手术方式有切开复位椎弓根内固定术,此手术操作主要选择在患者伤椎上下椎体各置入椎弓根螺钉,通过纵向撑开,促使患者椎体高度得以恢复,对骨折部位进行固定[9]。其优点在于可经椎弓根将螺钉拧入患者椎体中,起到固定作用,有利于恢复患者脊柱的正常序列,最大程度上保留患者脊柱活动阶段。但此术式存在创伤大、住院时间长等弊端,同时需要再次手术取出内固定物,增加患者痛苦[10]。另外一种手术则为经皮椎体扩张成形术,此手术具有创伤小、术后恢复迅速等特点[11]。
经皮椎体扩张成形术是在经皮椎体成形术的基础上发展而来,具有术中出血量、恢复快等优点,是一种微创治疗技术,可达到迅速止痛以及早期功能锻炼的目的,缩短治疗周期[12]。本研究中观察组治疗后1周ODI评分低于对照组,差异有统计学意义。从这一结果可以看出,和对照组相比,观察组患者的腰椎恢复情况更理想。而经皮球囊扩张椎体成形术通过在伤椎内置入球囊,促使塌陷的终板得以抬高,其撑出的空腔能够为骨水泥的注入提供条件,促使其恢复至椎体的高度,矫正后凸畸形,实现骨折部位固定。注入的骨水泥为拉丝期的高黏滞状态骨水泥,可有效避免骨水泥无序分散流动外溢,造成血管栓塞以及肺栓塞等现象,其优势在于能够在患者患椎内形成空腔,有效恢复患者椎体高度,矫正后凸畸形。而观察组经手术后,椎体高度恢复明显,腰椎功能可恢复正常,其效果要优于经皮椎体扩张成形术。也正因为如此,两组患者治疗前影像学参数差异无统计学意义,治疗后观察组患者影像学参数高于对照组,差异有统计学意义,表明观察组患者术后椎体恢复情况更理想。
在脊柱腰椎段压缩性骨折患者治疗中,需注入骨水泥,而部分患者可能出现骨水泥渗漏这一并发症,一旦发生骨水泥渗漏,不仅会加剧患者痛苦,还会导致治疗时间延长,给患者造成巨大心理负担。分析此并发症发生原因可能在于:骨水泥稀薄,其流动性相对较大,极易渗漏到相邻的解剖结构中;压缩骨折椎体存在骨折裂隙;连续注入骨水泥时,患者椎体内压力相对增高;骨水泥注入时机以及量存在差错。针对上述因素,考虑在实施手术时应采用间隔法,分次注入,严格控制骨水泥注入量,在实施穿刺过程中,应确保针始终位于椎体中部,骨水泥注入量达到理想状态后需要立即停止注入。
在治疗脊柱胸腰椎段压缩性骨折患者过程中,采用经皮球囊椎体扩张成形术效果更加明显,其疗效优于经椎体扩张成形术,可作为疾病治疗首选手段。不过本次研究是以设组形式,对不同手术方案治疗腰椎压缩性骨折效果进行分析,虽取得较优研究成果,但研究中因例数、时间等因素限制,研究结果可能存在偏倚性,建议后期研究中规避上述不足,以望取得较为全面的研究结果,为后期疾病治疗提供借鉴。
综上所述,在脊柱腰椎段压缩性骨折患者治疗中,经皮球囊椎体扩张成形术应用效果较好,是一种操作相对简便、安全有效的微创技术,能够有效减轻患者疼痛,改善功能障碍,矫正后凸畸形,减少骨水泥渗漏发生率,值得进一步推广以及应用。

