多囊卵巢综合征患者早期妊娠丢失的风险预测模型构建与验证
代娟霞,王灵芝,刘红
(河南科技大学第一附属医院 产科,河南 洛阳 471000)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是育龄期女性常见的内分泌疾病[1]。PCOS是导致患者不孕的主要原因之一,约有20%的患者深受影响。多数PCOS患者通过治疗后,妊娠的概率大大增加,但研究发现,PCOS患者在早期妊娠中发生胚胎丢失的概率也明显增加[2]。因此,探讨PCOS患者早期妊娠丢失的危险因素对指导临床制定合理有效的预防措施具有重要意义。列线图是临床事件个体化预测分析的统计模型,能够通过更直观、可视化的方式进行个体化风险预测评估[3]。已有研究表明,列线图能够较为准确地预测复发性剖宫产术后子宫瘢痕妊娠的危险因素[4],但目前列线图在PCOS患者早期妊娠丢失风险评估中的应用报道较少。因此,本研究通过探讨PCOS患者早期妊娠丢失的危险因素,构建风险预测列线图模型,以期为临床治疗提供参考。
1 对象与方法
1.1 研究对象纳入标准:(1)PCOS患者符合2003年鹿特丹会议标准[5](稀发排卵或无排卵,多囊卵巢改变、超声提示单侧或双侧卵巢直径2~9 mm的卵泡≥12个、卵巢容量>10 mL,临床确诊为高雄激素血症或高雄激素表现,以上3项中符合任意2项,并排除其他高雄激素病因);(2)自然妊娠或促排卵妊娠;(3)年龄20~35周岁;(4)临床资料完整;(5)患者对本研究知情同意。排除标准:(1)合并心、肝、肾功能障碍;(2)合并恶性肿瘤;(3)复发性流产;(4)子宫肌瘤、畸形或输卵管阻塞、畸形等;(5)染色体异常、宫内感染;(6)甲状腺功能异常、糖尿病;(7)由于男方因素或者其他原因导致的流产。
回顾性分析河南科技大学第一附属医院于2019年1月至2021年12月常规产检的228例PCOS患者的临床资料,其中年龄20~35岁,平均(26.76±5.33)岁;体重指数(body mass index,BMI)为20~29 kg·m-2,平均(24.61±2.25)kg·m-2;病程1~5 a,平均(2.33±0.45)a;孕产次0~3次,平均(1.56±0.32)次;孕周7~10周,平均(8.25±1.08)周。本研究经医院医学伦理委员会审核批准(202204-003)。
1.2 研究方法
1.2.1早期妊娠丢失诊断标准 在妊娠12周前自发性胚胎丢失,且经超声检查确诊胚胎无生命体征[6]。
1.2.2资料收集与整理 收集可能影响PCOS患者早期妊娠丢失的因素,包括年龄、BMI、自然流产史、促排卵治疗、妊娠前稀发排卵或无排卵、孕前月经期第2~5天的基础性激素[雌二醇(estradiol,E2)、睾酮(testosterone,T)、促卵泡成熟激素(follicle stimulating hormone,FSH)以及促黄体生成素(luteinizing hormone,LH)]和孕期入院产检时的实验室指标,如空腹胰岛素(fasting insulin levels,FINS)、空腹血糖(fasting plasma glucose,FPG)、叶酸、血清25羟基维生素D3[25-hydroxyvitamin D3,25-(OH)D3]、口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)2 h葡萄糖水平。
1.2.3数据分组 将228例患者按照3∶2比例随机分配为建模组(137例)和验证组(91例),其中建模组妊娠丢失35例,妊娠未丢失102例,验证组妊娠丢失21例,妊娠未丢失70例。利用建模组数据建立预测模型,验证组数据评估模型的预测效能。
1.3 观察指标(1)建模组与验证组患者一般资料比较;(2)妊娠丢失组与妊娠未丢失组患者一般资料比较;(3)影响PCOS患者早期妊娠丢失的因素;(4)PCOS患者早期妊娠丢失的风险预测列线图模型构建及验证。
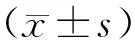
2 结果
2.1 建模组与验证组患者一般资料比较建模组与验证组患者年龄、BMI、自然流产史、促排卵治疗、妊娠前稀发排卵或无排卵、E2、T、FSH、LH、FINS、FPG、叶酸、血清25-(OH)D3、OGTT 2 h葡萄糖水平比较,差异无统计学意义(P>0.05)。见表1。
2.2 妊娠丢失组与妊娠未丢失组患者一般资料比较两组自然流产史、促排卵治疗、妊娠前稀发排卵或无排卵、E2、FSH、FPG、叶酸、OGTT 2 h葡萄糖水平比较,差异无统计学意义(P>0.05);妊娠丢失组年龄、BMI、T、LH、FINS水平均高于妊娠未丢失组(P<0.05),血清25-(OH)D3水平低于妊娠未丢失组(P<0.05)。见表2。

表1 建模组与验证组患者一般资料比较

表2 妊娠丢失组与妊娠未丢失组患者一般资料比较
2.3 影响建模组PCOS患者早期妊娠丢失的因素将表2一般资料中P<0.05的项目作为自变量,赋值如下:年龄(实测值)、BMI(实测值)、T(实测值)、LH(实测值)、FINS(实测值)、血清25-(OH)D3(实测值),另将是否发生早期妊娠丢失(否=0,是=1)作为因变量。经logistic回归分析可知,年龄、BMI、T、LH、FINS、25-(OH)D3均为影响建模组PCOS患者早期妊娠丢失的危险因素(P<0.05),见表3。

表3 多因素logistic回归分析
2.4 建模组PCOS患者早期妊娠丢失的风险预测列线图模型构建基于以上6项独立危险因素,建立预测建模组PCOS患者早期妊娠丢失的列线图模型,见图1。
2.5 PCOS患者早期妊娠丢失的风险预测列线图模型验证ROC曲线分析结果显示,列线图预测PCOS患者早期妊娠丢失的曲线下面积(area under the curve,AUC)为0.836(95% CI:0.764~0.894),灵敏度为77.14%,特异度为88.24%,提示列线图模型具有较好的预测效能,见图2。运用Bootstrap法对模型进行验证,建模组的一致性指数(consistency index,C-index)为0.836,验证组的C-index为0.827,校正曲线和标准曲线拟合度较好,提示模型校准度良好,见图3。

图1 预测PCOS患者早期妊娠丢失的列线图模型

图2 列线图模型预测PCOS患者早期妊娠丢失的ROC曲线

A为建模组,B为验证组。
3 讨论
随着生活质量的提高,人们的生活、饮食习惯有了很大的变化,PCOS的发病率不断上升,常表现为月经失调、不孕、多毛、痤疮、肥胖,严重影响女性孕期、远期以及子代的健康[7]。本研究中PCOS患者早期妊娠丢失发生率为25.55%,稍低于孙利娟等[8]研究中的28.48%,可能与本研究中患者的机体代偿机制差异性有关。PCOS患者发生早期妊娠丢失不仅直接影响身体健康,还对心理造成一定的伤害。因此,积极探讨PCOS患者早期妊娠丢失的危险因素,对指导临床、降低PCOS患者早期妊娠丢失的风险具有重要意义。
本研究结果显示,妊娠丢失组年龄、BMI、T、LH、FINS水平均高于妊娠未丢失组,血清25-(OH)D3水平低于妊娠未丢失组,且经logistic回归分析可知,年龄、BMI、T、LH、FINS、25-(OH)D3均为影响PCOS患者早期妊娠丢失的危险因素。随着女性年龄的增长,卵巢储备功能衰退,卵母细胞数量、质量均发生明显下降,母体内性激素分泌紊乱,增加孕期发生妊娠丢失的风险;另随着年龄的增长,机体器官功能逐渐退化,子宫内膜容受性降低,对激素的反应能力下降,胚胎质量不佳,种植潜能下降,即使获得临床妊娠,孕期发生妊娠丢失的风险也明显增加。肥胖患者体内孕激素、胎盘生乳素等抗胰岛素样物质明显增加,导致胰岛素抵抗进一步加重,同时肥胖患者多伴随代谢紊乱,通过影响内膜功能障碍以及胚胎血管发育导致早期妊娠丢失发生,此外,高BMI会导致外源性促性腺激素药物用量增加,疗效降低,胚胎着床率降低,从而对PCOS患者的妊娠结局造成不利影响[9-10]。T水平越高,对滋养层细胞的侵袭越严重,不仅影响卵母细胞质量和胚胎发育,而且破坏子宫内膜容受性以及抑制蜕膜分化生长,最终导致异常妊娠结局[11]。王红钰等[12]研究表明,高水平的T刺激卵泡发育异常,导致胚胎发育不良甚至停滞,最终造成稽留流产的发生,以上均表明T升高易造成患者孕早期发生流产。LH水平过高改变了卵泡内外的甾体激素环境,诱导卵子提前完成第1次有丝分裂,抑制颗粒细胞增殖,导致卵子发育障碍,引起卵泡闭锁、排卵前卵泡黄体化及卵母细胞发育受损,导致早期妊娠丢失的风险增加[13]。高水平的FINS也可导致PCOS患者早期妊娠丢失,高浓度的胰岛素能够降低糖蛋白以及胰岛素样生长因子结合蛋白-1的表达水平,进而对宫腔环境产生不利影响,抑制胚胎子宫内膜免疫反应,促进母胎界面的黏附;另卵泡膜细胞受胰岛素的影响,使孕酮转变为17α-羟孕酮,进而转变为雄烯二酮和睾酮,同时高水平的胰岛素能够促进雄激素的增加、减少由肝脏合成的性激素结合蛋白,影响胚胎着床,使早期妊娠丢失发生概率增加[14-15]。胡倩等[16]研究发现,复发性流产患者的FINS水平高于对照组,且呈正相关,与本研究结果一致,均表明高水平的FINS易引发流产。血清25-(OH)D3是评价维生素D水平的重要指标,孕妇体内维生素D水平对母体、胎儿的健康有着重要影响,维生素D能够调控母胎界面的免疫反应,参与妊娠期激素的调节及胎盘血管的重建,同时还能够调节特异基因HOXA10的表达,HOXA10基因调节着子宫内膜激素的变化及着床期子宫内膜的容受性。既往王百苗等[17]研究显示,维生素D缺乏会增加早期妊娠丢失的风险,可能是维生素D与胰岛素抵抗的发生发展密切相关。胰岛素抵抗增加血清纤维酶原激活物抑制剂-1的表达,活化血小板,抑制纤维蛋白溶解,导致母胎界面形成血栓前状态,增加妊娠丢失风险。既往国外研究表明,体外受精的PCOS患者早期妊娠丢失还与OGTT的2 h葡萄糖水平、妊娠前稀发排卵或无排卵有关[18],但是本研究发现PCOS患者早期妊娠丢失与上述因素无关,与该报道不符,可能是由于本研究中PCOS患者均为自然妊娠或促排卵妊娠,受PCOS患者受孕方式影响。
列线图是一种具有预测功能的图表型工具,能够综合分析多种临床因素,从而预测出疾病发生危险因素,其被越来越多临床工作者应用于临床风险预测[19]。本研究基于logistic回归分析筛选出6个独立危险因素,构建出PCOS患者早期妊娠丢失的风险预测列线图模型,ROC结果发现该列线图模型具有较好的预测效能,Bootstrap法对模型进行验证,建模组的C-index为0.836,验证组的C-index为0.827,校正曲线说明PCOS患者发生早期妊娠丢失的预测概率和实际概率符合较好。因此,临床工作者可采用列线图模型对PCOS患者早期妊娠丢失的风险进行预测,降低早期妊娠丢失的风险。
综上所述,年龄、BMI、T、LH、FINS、25-(OH)D3均为PCOS患者早期妊娠丢失的独立危险因素,且本研究中构建的列线图模型对PCOS患者早期妊娠丢失的风险预测具有良好的预测效能。

