急性缺血性脑卒中患者血栓中白细胞分布情况及其对血管内治疗预后的影响研究
吴宇鹏,孙梦飞,傅聪,吴梅,宗海亮,马庆防,傅新民,
近年来,随着人们生活水平和疾病预防意识不断提高,中国居民对脑卒中的认识也越来越深入,但急性缺血性脑卒中(acute ischemic stroke,AIS)仍是我国居民致残及致死的主要原因[1]。AIS的超早期治疗目标是尽快开通闭塞的血管,恢复缺血脑组织的血供,减少脑组织损伤[2]。静脉溶栓和血管内治疗是目前AIS的主要治疗方式。临床实践证明,大血管闭塞性脑卒中及存在静脉溶栓禁忌的AIS患者的主要治疗方式是血管内治疗,及时救治可降低严重脑卒中患者残疾的发生风险[3]。然而,血管再通的整体效果有限,即使闭塞的血管再通成功,梗死面积也常会继续增大,同时存在缺血再灌注损伤[4]。近年来研究表明,一旦脑血流停止,患者将会发生炎症、微血管血栓形成和神经毒性的有害连锁反应,并对患者预后产生影响[5]。此外,研究表明,炎症反应还是决定AIS患者急性期和长期预后的重要因素[6]。
早期对于血栓的研究主要依靠尸检和动物实验,且由于血栓取材技术的限制和血栓标本数量有限,血栓相关研究进展缓慢[7]。近年血管内治疗技术和器械的发展使得血栓标本的获取更加方便,血栓相关研究的报道也日益增多。研究表明,炎症反应可导致大量白细胞成簇聚集在血栓中,故血栓组织切片经过苏木素-伊红(hematoxylin eosin,HE)染色常可见不同程度的白细胞浸润[8]。目前国内外血栓相关研究主要关注红细胞和纤维蛋白/血小板等成分,对炎症成分的研究较少,而血栓中的炎症成分与炎症反应存在重要联系。因此,研究血栓中的炎症成分有助于深入了解AIS血栓形成及缺血损伤发生发展的过程。本研究旨在探讨AIS患者血栓中白细胞分布情况,并分析其对血管内治疗预后的影响,从而帮助临床医生选择最佳治疗策略,改善患者预后。
1 对象与方法
1.1 研究对象 回顾性选取2021年1月至2022年10月于徐州市中心医院高级卒中中心接受血管内治疗的AIS患者90例为研究对象。纳入标准:(1)符合《急性缺血性卒中血管内治疗中国指南2018》[3]中AIS的诊断标准;(2)发病时间在24 h以内;(3)影像学检查证实为大动脉闭塞,符合血管内治疗指征;(4)术中留存血栓标本。排除标准:(1)颅脑CT或MRI显示大面积脑梗死(梗死面积超过大脑半球的1/3)者;(2)自发性蛛网膜下腔出血、颅内动脉畸形或有肿瘤病史者;(3)合并严重的心、肺、肝或肾功能不全者;(4)合并急性心肌梗死者;(5)妊娠期或哺乳期妇女;(6)国际标准化比值>1.7,血小板计数<100×109/L者;(7)临床资料或手术资料不完整者。本研究经徐州市中心医院医学伦理委员会批准(编号:XZXYLK-20221230-118)。
1.2 临床资料收集 收集患者的年龄、性别、高血压病史、糖尿病病史、心房颤动病史、TOAST分型(分为大动脉粥样硬化型、心源性栓塞型、隐源型)、责任血管、术前美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分、发病至血管再通时间、手术时间、取栓次数、改良脑梗死溶栓(modified thrombolysis in cerebral infarction,mTICI)分级、是否进行静脉溶栓。
1.3 手术方法 血管内治疗由经验丰富的卒中绿色通道血管内治疗团队完成。根据患者的意识状态和身体状况,选择合适的麻醉方式。术前结合病因进行评估,优先选择高效的颅内支撑导管辅助支架取栓联合抽吸技术。术中如血管再通后不能维持前向血流,经家属同意后予以球囊扩张等血管成形术。采用mTICI分级评估术中血管再通情况,其中2b级或3级为血管再通成功。
1.4 血栓标本处理 术中取出血栓标本,立即置于10%磷酸盐缓冲福尔马林溶液中固定24~48 h,之后采用石蜡包埋,制成厚度为5 μm的切片,进行HE染色。采用VS120型光学显微镜(日本Olympus公司)(放大200倍)查看。根据白细胞分布情况将血栓标本分为白细胞散在组和白细胞成簇组,见图1。

图1 AIS患者血栓标本病理检查结果(HE染色,×200)Figure 1 Histopathological image of thrombus in AIS patients
1.5 预后评估 出院时采用改良Rankin量表(modified Rankin Scale,mRS)评估患者预后,以mRS评分0~2分为预后良好、3~6分为预后不良[9]。
1.6 统计学方法 采用SPSS 25.0统计学软件进行数据处理。计量资料符合正态分布以(±s)表示,两组间比较采用成组t检验;计量资料不符合正态分布以〔M(P25,P75)〕表示,两组间比较采用Mann-WhitneyU检验;计数资料以相对数表示,组间比较采用χ2检验或Fisher's确切概率法;AIS患者血管内治疗预后的影响因素分析采用单因素及多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 纳入的90例患者中6例因染色技术等原因未获得病理结果,最终纳入84例患者,其年龄30~91岁,平均(69.5±10.2)岁;男49例,女35例;有高血压病史50例(59.5%),有糖尿病病史13例(15.5%),有心房颤动病史39例(46.4%);TOAST分型:大动脉粥样硬化型38例(45.2%),心源性栓塞型33例(39.3%),隐源型13例(15.5%);责任血管:大脑中动脉37例(44.0%),颈内动脉23例(27.4%),颈内动脉+大脑中动脉11例(13.1%),基底动脉11例(13.1%),椎动脉2例(2.4%)。
2.2 白细胞散在组与白细胞成簇组临床资料比较白细胞散在组36例(42.9%),白细胞成簇组48例(57.1%)。两组性别、有高血压病史者占比、有糖尿病病史者占比、有心房颤动病史者占比、TOAST分型、责任血管、术前NIHSS评分、手术时间、mTICI分级2b~3级者占比比较,差异无统计学意义(P>0.05);两组年龄、发病至血管再通时间、取栓次数、行静脉溶栓者占比比较,差异有统计学意义(P<0.05),见表1。
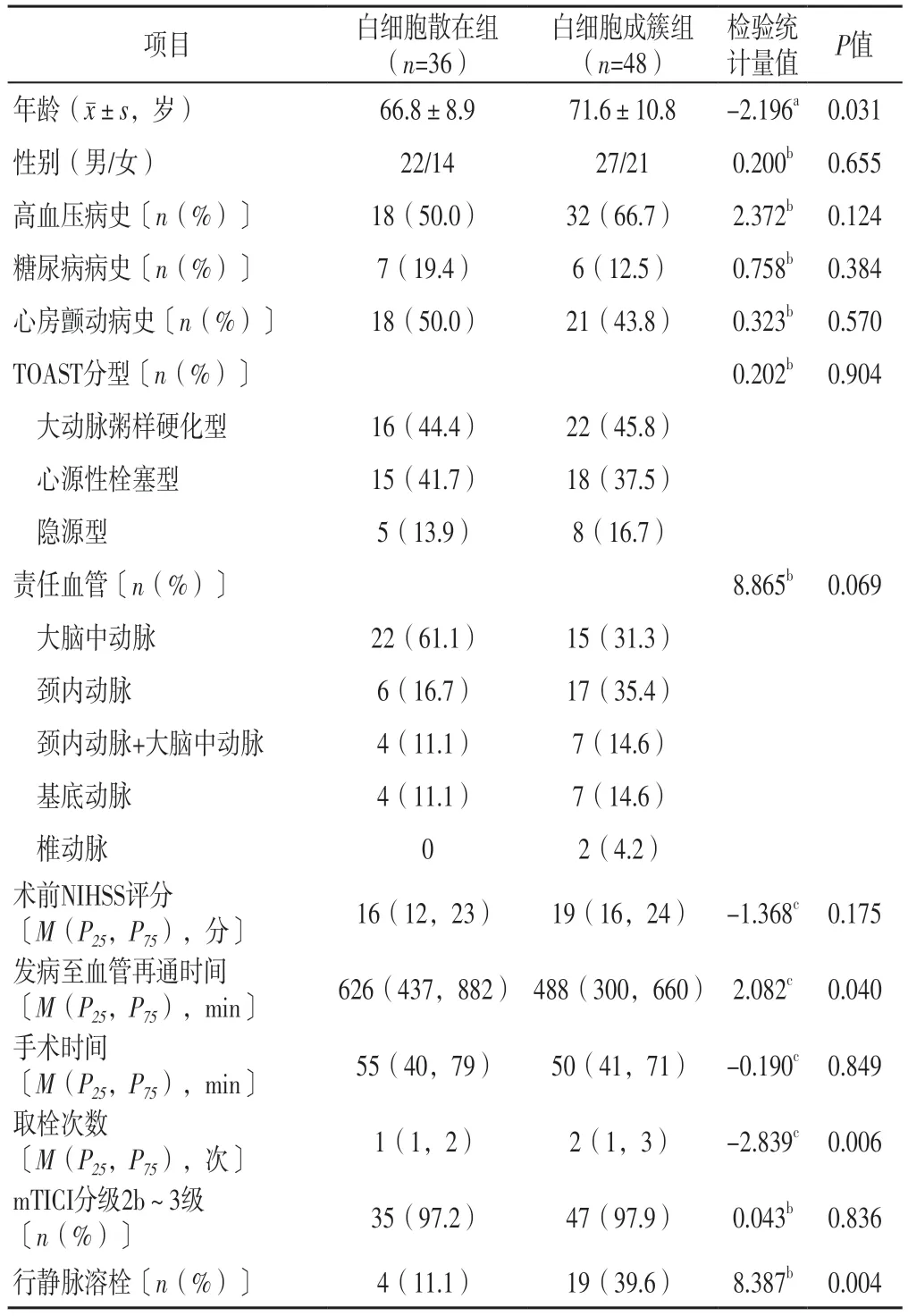
表1 白细胞散在组与白细胞成簇组临床资料比较Table 1 Comparison of clinical data between the leukocyte-scattered group and leukocyte-clustered group
2.3 AIS患者血管内治疗预后影响因素的单因素Logistic回归分析 84例患者中,预后良好26例,预后不良58例。以AIS患者血管内治疗预后(赋值:预后良好=0,预后不良=1)为因变量,以年龄(实测值)、性别(赋值:男=1,女=2)、高血压病史(赋值:无=0,有=1)、糖尿病病史(赋值:无=0,有=1)、心房颤动病史(赋值:无=0,有=1)、TOAST分型(赋值:大动脉粥样硬化型=1,心源性栓塞型=2,隐源型=3)、责任血管(赋值:大脑中动脉=1,颈内动脉=2,颈内动脉+大脑中动脉=3,基底动脉=4,椎动脉=5)、术前NIHSS评分(实测值)、发病至血管再通时间(实测值)、手术时间(实测值)、取栓次数(实测值)、mTICI分级2b~3级(赋值:否=0,是=1)、行静脉溶栓(赋值:否=0,是=1)、白细胞分布情况(赋值:白细胞散在=0,白细胞成簇=1)为自变量,进行单因素Logistic回归分析,结果显示,高血压病史、术前NIHSS评分、手术时间、取栓次数是AIS患者血管内治疗预后的可能影响因素(P<0.05),见表2。
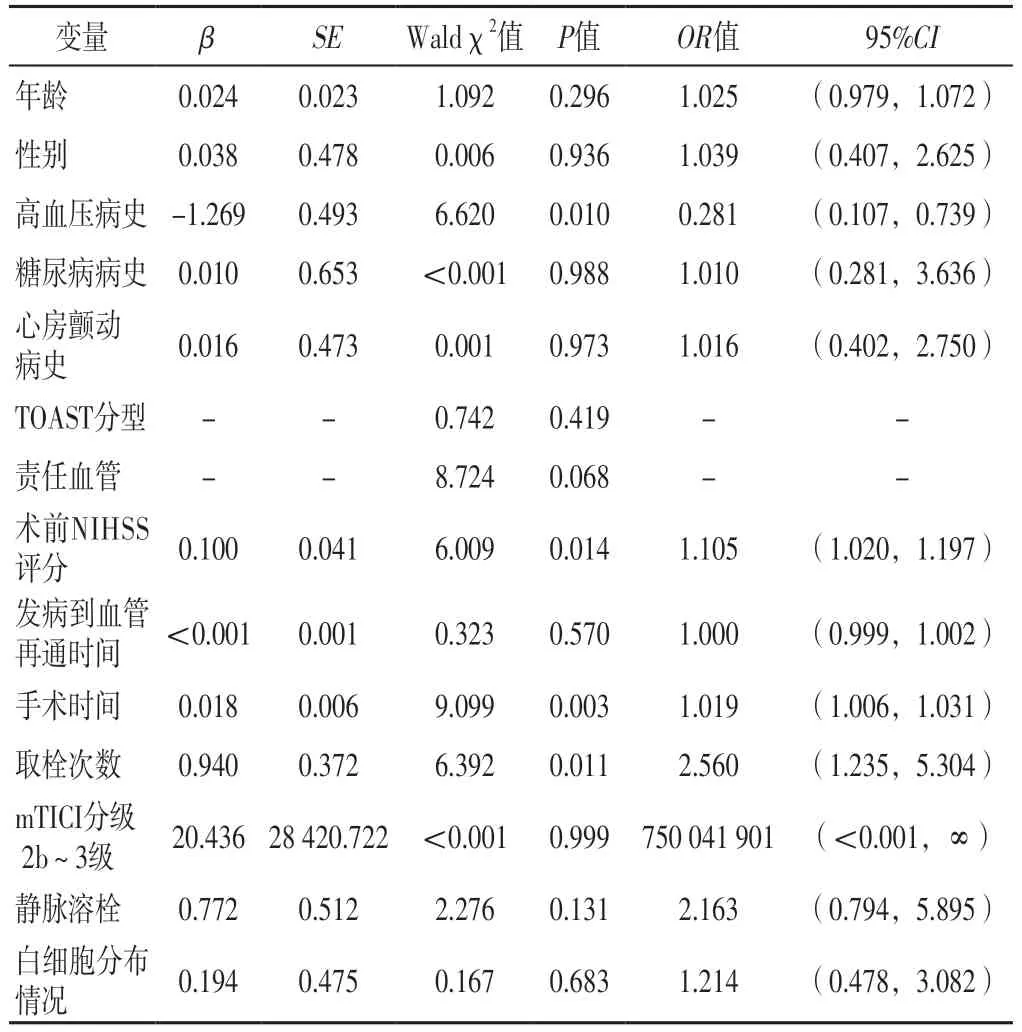
表2 AIS患者血管内治疗预后影响因素的单因素Logistic回归分析Table 2 Univariate Logistic regression analysis of influencing factors of prognosis of endovascular therapy in AIS patients
2.4 AIS患者血管内治疗预后影响因素的多因素Logistic回归分析 以AIS患者血管内治疗预后(赋值:预后良好=0,预后不良=1)为因变量,以单因素Logistic回归分析中差异有统计学意义的变量〔高血压病史(赋值:无=0,有=1)、术前NIHSS评分(实测值)、手术时间(实测值)、取栓次数(实测值)〕为自变量,进行多因素Logistic回归分析,结果显示,术前NIHSS评分、手术时间是AIS患者血管内治疗预后的影响因素(P<0.05),见表3。

表3 AIS患者血管内治疗预后影响因素的多因素Logistic回归分析Table 3 Multivariate Logistic regression analysis of influencing factors of prognosis of endovascular therapy in AIS patients
3 讨论
AIS是一种常见的脑血管疾病,其会损伤患者的语言能力、认知能力、肢体运动能力等,可严重影响患者的身体健康和心理健康,同时也给患者家庭和社会带来了沉重的经济负担[10]。因此,有效预防和治疗AIS成为当前医学研究紧迫的任务之一。本研究针对AIS患者血栓中白细胞分布情况进行分析,结果显示,AIS患者血栓中白细胞分布情况可能与年龄、发病至血管再通时间、取栓次数以及行静脉溶栓有关。
本研究结果显示,白细胞成簇组年龄大于白细胞散在组。研究表明,不同年龄段AIS患者免疫反应存在差异,随着年龄增长,AIS患者的免疫反应逐渐减弱[11]。当血管壁受损时,血小板黏附在受损的血管壁上,并招募更多的血小板使血栓更加致密。在纤维蛋白形成之前,白细胞聚集在血小板边缘,从而导致血栓部分或完全阻塞动脉血流[12]。因此,对炎症反应敏感的患者在血管闭塞后机体可能会迅速应答,导致白细胞迅速聚集,成簇分布。
本研究结果显示,白细胞成簇组发病至血管再通时间短于白细胞散在组。研究表明,中性粒细胞胞外诱捕网(neutrophil extracellular traps,NETs)参与了AIS、神经变性、自身免疫性疾病、中枢神经系统感染等非传染性疾病的发生[13]。脑血管急性闭塞后,机体立即启动炎症级联反应,核心梗死区和缺血半暗带的内皮细胞以及脑实质释放促炎递质,促炎递质作用于中性粒细胞,使其快速迁移和浸润到受损部位,并在24 h内逐渐减退[14]。发病至血管再通时间较短的AIS患者血栓中白细胞成簇分布,这可能是由于炎症反应激烈引起。
本研究结果显示,白细胞成簇组患者取栓次数多于白细胞散在组,与既往BOECKH-BEHRENS等[13]研究结果一致,提示血栓中白细胞分布与取栓次数存在相关性。新鲜血栓拥有完整的白细胞区域,而较老的血栓白细胞发生裂解、坏死,白细胞成簇分布的血栓质地更加坚硬、与血管更加黏附[15],因此在血管内治疗过程中,需要进行多次操作才能将血栓彻底清除。此外,本研究中白细胞成簇组中行静脉溶栓者占比更高。白细胞成簇分布的AIS患者外周血和血栓中含有大量的NETs,其不能被静脉溶栓药物有效溶解。NETs还能与血管性血友病因子和激活剂抑制物1结合,从而抑制纤溶功能,促进血栓形成[16]。因此,根据血栓的性质,有必要加强取栓器械和溶栓药物的研发,以提高血栓清除的成功率,减少血栓残留,从而为患者提供更安全、快速、有效的治疗,进而降低并发症的发生率。
本研究探讨了血栓中白细胞分布情况与AIS患者血管内治疗预后的关系,未发现血栓中白细胞分布情况是AIS患者血管内治疗预后的影响因素,反而发现术前NIHSS评分、手术时间是AIS患者血管内治疗预后的影响因素。NIHSS评分是评估患者神经功能缺损严重程度的常用指标。JAIN等[17]回顾性分析了2 909例AIS患者,发现基线NIHSS评分每升高1分,患者死亡率和肢体功能恶化的可能性分别增加2.3倍和3.0倍。基线NIHSS评分是AIS患者7 d转归的预测因子[18]。因此,术前NIHSS评分可以帮助临床医生对AIS患者的预后做出初步预测。手术时间越长,血管开通的时间越晚,而长时间的血管闭塞可导致血脑屏障破坏[19]。既往研究提示,血脑屏障破坏与临床不良预后有关[20]。因此,手术时间越久,血管闭塞越久,血脑屏障以及血管内皮的破坏也越严重。在临床实践中,应尽可能选择正确的血管内治疗策略,缩短手术时间,尽快开通血管。建议加强对术前NIHSS评分和手术时间的监测和控制,细化患者的个体化治疗方案,以改善患者预后。
综上所述,57.1%的AIS患者血栓中白细胞成簇分布,AIS患者年龄、发病至血管再通时间、取栓次数、行静脉溶栓可能与血栓中白细胞分布情况相关,而血栓中白细胞分布情况对AIS患者血管内治疗预后的影响尚不明确。此外,术前NIHSS评分、手术时间是AIS患者血管内治疗预后的影响因素。但本研究存在以下局限性:受研究人群选择的限制性,可能存在选择偏倚;在血栓取出、处理和分析过程中,血栓保存和染色等可能会影响血栓中白细胞分布情况;本研究为单中心回顾性研究。因此,未来需要大样本量、多中心研究进一步验证本研究结论。
作者贡献:吴宇鹏、傅新民进行文章的构思与设计;宗海亮、马庆防进行研究的实施与可行性分析;孙梦飞、傅聪进行资料收集、整理;吴梅负责血栓标本处理及分类;吴宇鹏负责论文撰写及修订,统计学处理;傅新民负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。

