静脉全麻复合臂丛神经阻滞麻醉在肩部关节手术中的应用效果
刘 仑, 贺云云, 江 涛
(安徽理工大学附属淮南东方医院集团总医院1麻醉科, 2骨科, 安徽 淮南 232001)
肩关节镜手术是目前国内治疗肩袖损伤、肩关节稳定性障碍、肩袖周围炎等肩关节疾病的首选术式,相对于传统的外科手术显著减少了术中出血量和机体创伤,缩短了患者的术后恢复时间,有较好的临床应用前景[1-2]。然而,肩关节镜手术作为微创术式,术中视野较为局限,加之肩关节部位的血运丰富,早期实践中往往需维持术中对关节腔的加压冲洗,同时为避免灌洗液外渗压迫气管,造成呼吸不畅,常行气管插管全身麻醉,麻醉难度明显增加[3-4]。臂丛神经阻滞麻醉是基于神经病理学研究的基础上,对臂丛神经传导信号进行精确化阻滞的一种麻醉术式,麻醉效果更为明显,同时该术式在超声辅助引导下进行,可避免对臂丛神经毗邻组织的损伤,促进手术方案的进行[5-6]。为进一步证实静脉全麻复合臂丛神经阻滞麻醉的复合麻醉效果,本研究选取84例拟行肩关节镜手术的患者进行研究,旨在为后续临床实践中麻醉方案的实施提供理论指导及数据参考。
1 资料与方法
1.1 一般资料选取安徽理工大学附属淮南东方医院集团总医院2020年9月至2022年9月收治的接受肩关节镜手术治疗的患者84例。采用随机数字表法分为试验组和对照组,每组各42例,其中试验组患者年龄37~67岁,平均(54.10±4.04)岁;女性29例,男性13例;疾病类型:肩袖损伤31例,肩袖撕裂9例,冻结肩1例,肩部钙化性肌腱炎1例;美国麻醉师协会(ASA)分级:Ⅱ级22例,Ⅰ级20例。对照组患者年龄39~67岁,平均(55.40±4.04)岁;女性27例,男性15例;疾病类型:肩袖损伤34例,肩袖撕裂6例,肩胛下缘骨折1例,旋转袖综合征1例;美国麻醉师协会(ASA)分级:Ⅱ级24例,Ⅰ级18例。两组疾病类型、ASA分级等资料比较差异无统计学意义(P>0.05)。该研究经本院医学伦理委员会审批。
1.2 纳入与排除标准纳入标准:(1)均为首次接受肩关节镜手术治疗;(2)年龄>18岁;(3)ASA分级Ⅰ~Ⅱ级;(4)意识清晰,治疗依从性和遵医行为良好;(5)患者家属签订知情同意书。排除标准:(1)哺乳、妊娠期女性;(2)血液系统疾病;(3)手术禁忌症;(4)合并恶性肿瘤;(5)消化道或呼吸道急性感染;(6)肝、肾功能异常。
1.3 麻醉方法所有患者术前均建立静脉通道,健侧桡动脉穿刺监测有创动脉压,并置管持续输注生理盐水,手术开始后30 min控制速率10 mL·kg-1·h-1,后稳定速率为6 mL·kg-1·h-1至手术结束。
1.3.1 对照组 采用静脉全麻麻醉诱导:舒芬太尼0.5 μg/kg+丙泊酚2.5 mg/kg+咪达唑仑0.05 mg/kg苯磺酸阿曲库铵0.15 mg/kg行气管插管麻醉。麻醉维持:静脉泵输注丙泊酚6 mL·kg-1·h-1+瑞芬太尼0.2 μg·kg-1·min-1。术后在关节镜引导下将镇痛泵引流管植入肩峰下间隙,镇痛泵药物成分:150 mg罗哌卡因+100 mL生理盐水,背景剂量(即持续输注给药的剂量)2 mL/h,锁定时间15 min,自控镇痛剂量5 mL,负荷剂量0.1 mL/kg。
1.3.2 试验组 采用静脉全麻复合臂丛神经阻滞麻醉,超声引导下确定臂丛神经位置后,穿刺注射罗哌卡因(浓度0.375%)20 mL行神经阻滞,待术肢无痛觉、触觉后行麻醉诱导和麻醉维持,麻醉诱导、麻醉维持及术后自控镇痛的麻醉方案均同对照组。
1.4 观察指标
1.4.1 血流动力学指标 分别记录两组患者术前(T1)、开始手术时(T2)、手术开始30 min(T3)、拔管后10 min(T4)的平均动脉压(MAP)和心率(HR)。
1.4.2 应激指标 采集患者围术期T1、T2、T3、T4时刻的动脉血4 mL,加入离心机离心分离12 min(2 800 r/min)后,取上清,采用ELISA法检测血清皮质醇(Cor)水平。试剂盒购自上海信裕生物科技有限公司。
1.4.3 并发症发生率 记录两组患者术中麻醉药物瑞芬太尼和丙泊酚的使用剂量,以及患者术后并发症发生情况。
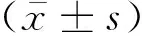
2 结果
2.1 两组围术期不同时间点MAP比较试验组T2、T3、T4时点MAP均低于对照组(P<0.05);T2、T3、T4时点,试验组和对照组的MAP较T1时点均降低(P<0.05);对照组自T1时点至T2、T3时点MAP逐渐降低,T4时点回升,各时间点比较差异均具有统计学意义(P<0.05)。见表1。

表1 两组围术期不同时间点MAP比较
2.2 两组围术期不同时间点HR比较T2、T3、T4时点,试验组和对照组的HR较T1时点均降低(P<0.05)。见表2。

表2 两组围术期不同时间点HR比较次/min)
2.3 两组围术期不同时间点血清Cor水平比较试验组T2、T3、T4时点血清Cor水平均低于对照组(P<0.05);T2、T3、T4时点,试验组和对照组患者血清Cor水平较T1时点均降低(P<0.05);对照组T4时点血清Cor水平高于T1、T2、T3时点(P<0.05)。见表3。

表3 两组围术期不同时间点Cor水平比较
2.4 两组术中瑞芬太尼、丙泊酚使用剂量比较试验组术中瑞芬太尼、丙泊酚使用剂量均低于对照组(P<0.05)。见表4。

表4 两组术中瑞芬太尼、丙泊酚使用剂量比较
2.5 两组术后并发症发生率比较试验组患者的术后并发症发生率低于对照组患者(P<0.05)。见表5。

表5 两组患者术后并发症发生率比较/例(%)
3 讨论
近年来,肩袖损伤、肩袖撕裂等肩关节疾病的患者数量不断增加,关节极度疼痛、僵硬、水肿等症状对患者的日常生活及身心健康造成严重的负面影响[7-10]。近些年,随着医疗科技的快速发展,肩关节镜手术等微创术式凭借其创伤小、恢复快等优点逐渐取代传统外科开肩术式广泛应用于临床实践[11-12]。然而由于肩关节部位的血运丰富,术中出血量增加可直接影响术者视野,因此适当性降压处理且避免造成重要器官的缺血、缺氧性损伤,对促进肩关节手术的正常进行尤为重要[13]。
有研究指出,借助超声医学可实施肌间沟臂丛神经阻滞麻醉,切断臂丛神经向中枢神经的信号传导,产生与静脉全麻的协同降压效应,有助于促进手术的顺利进行[14-15]。本研究结果显示,对照组围术期各时间点MAP水平波动明显高于试验组,表明静脉全麻复合臂丛神经阻滞麻醉应用于肩部关节手术,有助于降低患者围术期的应激反应。李宜等[16]通过对汉江大学医学院及武汉市第四医院收治的40例接受肩关节镜手术患者的研究发现,患者在全身麻醉基础上联合臂丛神经阻滞麻醉,更有助于稳定患者的麻醉维持效果,MAP水平波动更小,本研究与其结果较为一致。有研究认为,肩关节镜术前采用臂丛神经阻滞麻醉,可实现阻断疾病本身痛觉反应的同时对后续手术创伤具有预防性镇痛作用,从而阻断术中创伤应激引导的痛觉神经信号传递,降低痛觉神经中枢、外周神经应对机体创伤时的高敏感性,进而稳定患者围术期的平均动脉压、心率等基础生命体征[17-18]。
尽管对肩关节镜手术患者行静脉全麻复合臂丛神经阻滞麻醉,在一定程度上降低了患者的应激性创伤,但术中对内分泌、免疫、体液、神经等功能的影响仍不可忽略,随着麻醉时间的延长或麻醉深度的增加仍可能增加心肌细胞缺氧和免疫抑制等风险,从而增加手术失败率和术后并发症发生风险,迁延患者预后[19-20]。为此,本研究监测了患者围术期各阶段的血清学应激代谢指标Cor,结果显示,试验组围术期各时间点Cor波动水平低于对照组。齐立杰等[21]研究提出,肩关节镜手术患者在静脉全麻基础上联合臂丛神经阻滞麻醉,更有助于降低患者的Cor水平。传统静脉全麻状态下行肩部关节手术时,术中往往采用调高灌注水压泵的方式冲洗手术部位,保证术中视野清晰,从而导致患者关节外间隙的灌洗液增加,造成局部渗透压比例失衡,增加了机体本能的应激反应和肩部水肿,同时肩部水肿产生的疼痛刺激可导致静脉压升高,加重出血,形成恶性循环,影响整体手术效果[22-23]。而术中复合超声引导下的臂丛神经阻滞麻醉,为术者提供了更为清晰的手术视野,更有助于术者观察臂丛神经的结构及周围组织、神经的走形,避免了肩关节部位水肿、渗透压失衡等风险,从而更有助于维持血流动力学的稳定,降低机体的应激反应,抑制血清氧化应激指标上游信号的激活、传输[24-25]。本研究结果显示,试验组术中瑞芬太尼、丙泊酚使用剂量均低于对照组,表明静脉全麻复合臂丛神经阻滞麻醉应用于肩部关节手术,有助于减少术中麻醉药物使用剂量。
本资料为单中心小样本研究,结果可能存在偏倚,今后需扩大样本量进一步研究证实。静脉全麻复合臂丛神经阻滞麻醉应用于肩部关节手术,患者术后肢体感觉恢复时间可能相对延迟,但不影响患者的正常康复。
综上所述,静脉全麻复合臂丛神经阻滞麻醉应用于肩部关节手术,有助于降低患者围术期的应激反应,并减少术中麻醉药物的使用剂量,安全性良好。

