自体肌腱直径对膝关节前交叉韧带重建患者关节功能及稳定性的影响
朱宗柱 刘红超 李玉鑫 方永刚
(中国人民解放军联勤保障部队第988 医院焦作院区骨科,河南 焦作 454000)
前交叉韧带作为膝关节的前向稳定结构,能够防止胫骨前移并阻止胫骨内旋[1]。在生活中,常常由于不规范的体育运动,交通事故以及反复的累积性损伤等因素导致患者的膝关节发生损伤甚至断裂并影响其活动。
关节镜下前交叉韧带重建术是治疗膝关节损伤或断裂最常用的方案[1]。目前,临床上对于韧带重建术中移植物的选择通常有自体移植物,同种异体移植物以及分人工韧带移植物等多种[1]。自体移植物因费用低,相融性高,感染率低等特点使其成为临床医师常用的选择材料。而自体移植物中又以自体腘绳肌腱最常用,其张力大,对取腱区和对膝关节伸展功能影响都较小[1]。
研究表明,关节功能恢复程度以及术后并发症的发生受到移植物直径因素影响[2],因此,选择合适的移植物直径极其重要。有研究表明移植物的直径应在7~10 mm 之间,且直径的大小与患者膝关节的功能恢复情况密切相关[3]。因此,本研究旨在探讨自体肌腱移植物不同直径大小对膝关节前交叉韧带重建术后患者的膝关节功能与稳定性的影响,为临床治疗提供参考。
1 资料与方法
1.1 一般资料
本研究经本院伦理会批准。选取我院2019 年1 月至2021 年1 月收治的膝关节前交叉韧带断裂的患者83 例作为研究对象。纳入标准:年龄20~55岁;经影像学确诊;患者及家属均签署知情同意书;首次诊断患者;仅一侧膝关节前交叉韧带断裂。排除标准:患者膝关节既往骨折史,手术史;合并凝血功能障碍的患者;骨质疏松的患者。
根据术中测量的自体肌腱直径的将患者分为对照组(7 mm<直径≤8 mm,41 例)观察组(8 mm<直径≤9 mm,42 例)。对照组男29 例,女12 例。年19~55 岁,平均(43.08 ±3.25)岁,病程2~15 m,平均(9.96 ±1.34)m。观察组男31例,女11 例。年龄21~53 岁,平均(41.85 ±3.31)岁,病程3~16 m,平均(10.05 ±1.25)m。两组的一般资料无显著差异(P>0.05)。
1.2 方法
1.2.1 关节镜下前交叉韧带重建术方法
对所有患者行4 股自体腘绳肌腱单束重建前交叉韧带手术。对患者进行硬膜外麻醉联合蛛网膜下腔麻醉,患者取仰卧位。
手术具体过程包括:(1)查明情况:前外侧入路,利用关节镜确定前交叉韧带断裂的实际情况。(2)取自体肌腱:在距离胫骨结节内侧2cm作切口,并逐层切开皮肤、皮下组织及浅筋膜,将股薄肌腱和半腱肌腱显露,利用取腱器取出肌腱并对其进行清理。编织肌腱两端对折形成4 股。利用测量器测量对折后4 股肌腱移植物的直径,根据直径不同将患者分为对照组(7 mm<直径≤8 mm,41 例)观察组(8 mm<直径≤9 mm,42例)。(3)骨道准备:暴露前交叉韧带股骨残端,电钻将直径2 mm 克氏针打穿对侧皮质,用直径4.5 mm 的空心钻头钻透对侧皮质,测量细骨道长度。根据细骨道长度选择合适带线扣板,计算出粗骨道长度,制作适宜的粗骨隧道与胫骨隧道。(4)韧带重建:将取出的自体腘绳肌腱移植物连同带线扣板一起经胫骨隧道穿过股骨隧道,翻转扣板,预张30 次,并在胫骨隧道内嵌入可吸收的挤压螺钉进行固定。
1.2.2 术后处理
两组均采用同样的术后处理方法。固定患者的膝关节。在术后0~2 w 主要以被动活动为主,主动伸膝范围在40 度以内。术后2~4 w,循序渐进的活动膝关节并开始肌力训练。术后4~6 w,强化肌力训练以及膝关节的全方位的训练,并开始平衡训练。术后6~22 w,以膝关节的功能训练为主。
1.2.3 随访
术后前2 m 每周一次门诊随访,术后3 m 到半年每半月一次门诊随访,接下来 6 m 每月一次电话随访。共随访1 y。
1.3 观察指标
1.3.1 膝关节功能评分
利用Lysholm 和IKDC 量表进性行评估。其中Lysholm 评分量表[4]涵盖爬楼梯、跛行以及疼痛等项目。IKDC 量表[5]包含10 项关节评估项目和8 项韧带检查项目。两种评分表满分均为100分,且分数高低都与膝关节功能优劣呈正相关。
1.3.2 膝关节稳定性
使用膝关节轴移实验对患者进行膝关节稳定性的评估。患者取仰卧位,检查者用手臂将患者患侧踝关节夹紧并保持膝关节完全伸直,用手施以轴向负荷和外翻应力,逐渐曲膝关节,当曲膝时半脱位减小且复位时产生弹响或撞击声即为阳性,否则为阴性。根据其复位情况进行分级[6],阴性即代表0 级;“滑动”复位为1 级;“跳动”复位为2 级;出现一过性交锁后复位或者需手动复位的情况为3 级。
1.3.3 术后并发症
统计患者术后1y 内患者出现的关节血肿,感染,粘连性关节炎以及神经损伤等事件的发生情况。
1.3.4 患者满意度
术后1 y 使用自制的满意度评分问卷,10 分制,其中分值小于6 分为不满意,6~9 分为一般满意,10 分为非常满意。
1.4 统计学方法
所有数据均使用SPSS19.0 软件分析处理,计数资料用百分数(%)形式表示,行卡方检验,计量资料以表示,采用t检验,等级资料用秩和检验,P<0.05 认为差异有统计学意义。
2 结果
2.1 膝关节功能
术前两组的Lysholm 评分和IKDC 评分比较差异均无统计学意义(P>0.05)。术后1 y,两组的Lysholm 评分和IKDC 评分均上升,且观察组患者的评分均高于对照组(P<0.05),见表1。
表1 两组膝关节功能比较(分,)

表1 两组膝关节功能比较(分,)
注:与同组术前相比,aP<0.05。

表2 两组膝关节稳定性比较[n,(%)]
2.2 关节稳定性
术后随访1 y,观察组患者的关节稳定性分级优于对照组,差异具有统计学意义(P<0.05),见表3。
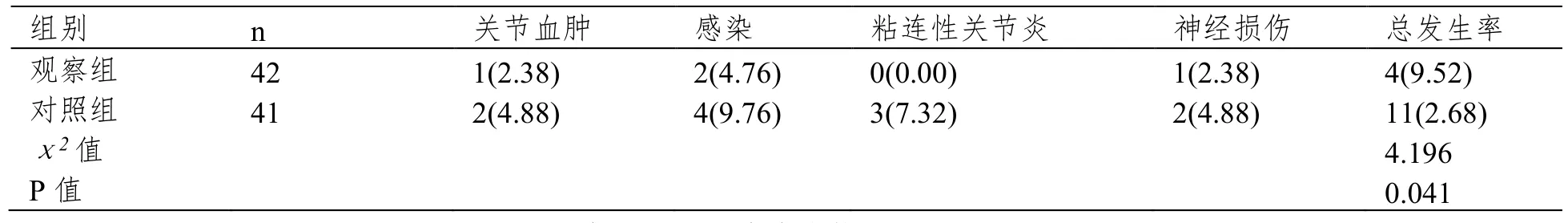
表3 两组并发症比较[n(%)]
2.3 并发症
术后随访1 y,观察组患者发生关节血肿、感染、粘连性关节炎、神经损伤等并发症总发生率低于对照组,差异具有统计学意义(P<0.05),见表3。
2.4 满意度
术后1 y,观察组患者治疗的总满意度83.33%(35/42)高于对照组68.29%(28/41),差异具有统计学意义(P<0.05),见表4。

表3 两组满意度比较[n(%)]
3 讨论
膝关节前交叉韧带重建术移植物的情况直接影响膝关节功能的恢复[1,2]。目前,临床上对于移植物的选择通常有自体移植物,同种异体移植物以及分人工韧带移植物等。人工韧带的价格高,且难以与自体组织相容,导致不常用。同种异体移植物感染性高,生理力学性能差[1],也不常用。自体移植物因费用低,相融性高,感染率低等特点使其成为临床医师常用材料。自体移植物中又以自体腘绳肌腱最常用,其张力大,对取腱区和对膝关节伸展功能影响都较小[1]。
本研究结果显示,术后1 y,两组的膝关节功能恢复都较术前有所提高,且观察组的恢复情况优于对照组。说明两组都有明显的治疗效果,但是移植物直径范围为8~9mm 的治疗效果更好。分析原因可能是由于移植物直径过小,可能不能够有效的与骨髓隧道相互贴合,影响腱骨的愈合效果,最终导致膝关节功能的恢复较比移植物直径较大的效果差。此外,手术效果受到移植物强度的影响且呈正相关,而移植物的活化强度会随着时间的增加降低。因此,直径范围大的移植物在手术后期才能具有足够得强度,能保证良好的手术效果,促进膝关节功能的恢复。
本研究结果也显示,术后1 y,患者膝关节的稳定性优于对照组。可能是因为:膝关节交叉韧带分为前内束和后外束,其前内束的作用是保持关节的前向外稳定,后外术既能补充前内术的作用,还具有保持关节内旋稳定的作用,而两者发挥其作用大小受到骨道隧道定位定点的影响,当骨髓隧道越靠近后外束范围时期稳定性就会增加[9],因此在骨道隧道定位点一致时,自体移植物的越大,就会越接近后外束区,膝关节的稳定性也会越好。调查结果显示观察组患者术后1 y 内并发症的总发生率低于对照组。
并且,当自体移植物的直径过小时,移植物后期抗拉强度不够,极易导致移植物的断裂,导致容易出现各种并发症。本研究结果显示,观察组的术后并发症也显著少于对照组。因此最终患者的满意度也高于对照组。
综上所述,采用8 mm<直径≤9 mm 的自体腘绳肌腱单移植物,患者术后膝关节稳定性更高,功能恢复得越好,使患者的满意度也得以提升。

