床旁超声心动图评估重度颅脑损伤患者左心功能改变的应用价值
吴玉芸,田 新
(江阴市人民医院超声科 江苏 无锡 214400)
重度颅脑损伤(severe craniocerebral injury,SCI)是造成患者死亡及严重器官功能障碍的重要原因[1-2]。SCI发展过程中心脏功能状态对患者的治疗及预后有重要影响,此外,格拉斯哥昏迷评分(Glasgow Coma Scale,GCS)评分越低,出现心功能障碍及血流动力学改变的可能越大[3]。评估SCI患者心脏结构及功能变化可为临床医生及时制定合理的诊疗方案提供依据,对改善患者长期预后具有重要意义。研究表明,在SCI患者的治疗过程中,合理使用超声心动图检查能够积极改善患者预后[4]。SCI患者由于患者病情严重,不宜搬动,不能前往常规功能检查室完善检查,因此床旁超声心动图检查成为评估SCI患者心脏结构和功能的首选影像学检查方法。本研究旨在探讨床旁超声心动图评估SCI患者左心功能的应用价值。
1 资料与方法
1.1 一般资料
选取2021年7月—2022年12月江阴市人民医院收治的27名严重颅脑损伤患者为SCI组,其中男性19例,女性8例,年龄18~60岁,平均(42.5±8.5)岁;另选取30名健康体检人员为对照组,既往无心脏病史,超声心动图无异常,其中男性21例,女性9例,年龄19 ~60岁,平均(41.8±8.3)岁。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。患者或家属知情同意本研究。
SCI组纳入标准:①临床诊断及CT检查符合SCI诊断标准;②伤后6 h内入院;③患者GCS评分为3~8分;④患者家属否认既往高血压病史。排除标准:①入院前有冠心病、瓣膜病、心律失常等明确的心脏病史;②任何可能影响心功能异常的情况(心肌炎,心肌病、肾损害等)。
1.2 方法
SCI患者入院后24 h内,由经验丰富的医师采用床旁彩色多普勒超声诊断仪[GE Vivid,配备3S-RS探头,探头频率(2~4)MHz]进行检查。受检者取平卧位或左侧卧位,探头置于胸骨旁或心尖,采集左心室长轴、左心室短轴、心尖四腔心、心尖两腔心切面,收集以下数据:①左心结构参数,包括左心房收缩末内径(left atrial diameter,LAD)、左室舒张末内径(left ventricular end-diastolic diameter,LVDd)、左室收缩末内径(left ventricular end-systolic diameter,LVDs)、室间隔舒张末厚度(inter ventricular septum thickness,IVS)、左室后壁舒张末厚度(left ventricular posterior wall thickness,LVPW);②左室收缩功能参数,采用双平面Simpson方法测量左室舒张末期容积(left ventricular end diastolic volume,LVEDV)、左室收缩末期容积(left ventricular end systolic volume,LVESV)、左室射血分数(left ventricular ejection fraction,LVEF),计算左室缩短分数(left ventricular fraction shortening,LVFS)、每搏量(stroke volume,SV)及心排出量(cardiac output,CO);③左室舒张功能参数,包括二尖瓣舒张早期血流速度(E)和二尖瓣舒张晚期血流速度(A)、二尖瓣舒张早期血流速度与舒张晚期血流速度之比(the ratio of mitral early diastolic velocity and mitral lately diastolic velocity,E/A)、二尖瓣环侧壁处及间隔处舒张早期纵向最大运动速度均值(e')、三尖瓣最大反流速度(velocity of tricuspid valve regurgitation,TR)、二尖瓣舒张早期血流速度与二尖瓣环舒张早期速度之比(the ratio of early mitral inflow velocity to early diastolic mitral annular velocity,E/e')。所有数据均测量三次后取均值。
1.3 统计学方法
采用SPSS 19.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组受试者左心结构相关参数比较
SCI组LAD、LVDs均大于对照组,差异有统计学意义(P<0.05),两组LVDd、IVS、LVPW等参数比较差异无统计学意义(P>0.05)。见表1。
表1 两组左心结构参数比较(,mm)
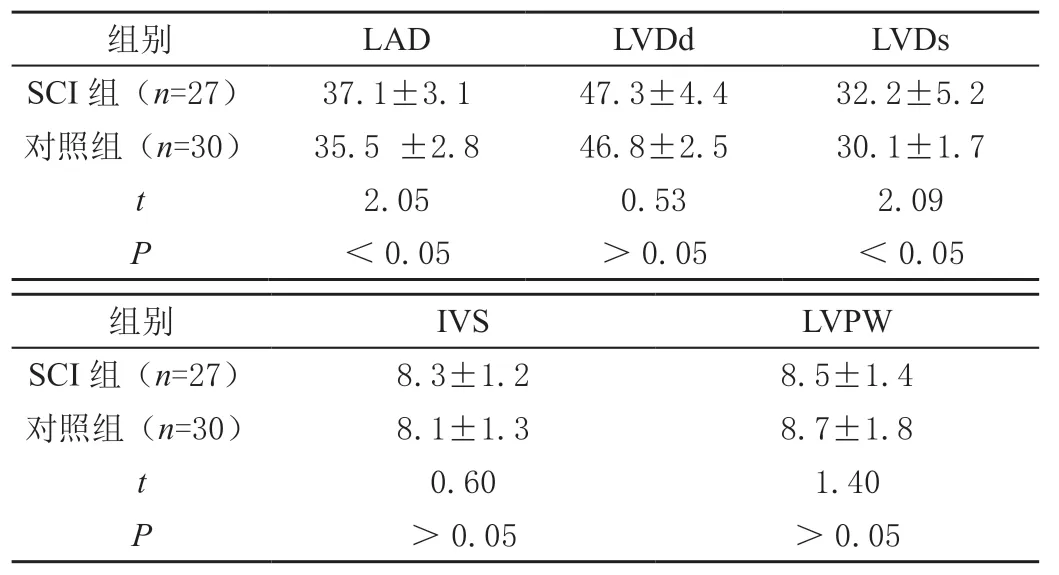
表1 两组左心结构参数比较(,mm)
组别LADLVDdLVDs SCI组(n=27)37.1±3.147.3±4.432.2±5.2对照组(n=30)35.5 ±2.846.8±2.530.1±1.7 t 2.050.532.09 P<0.05>0.05<0.05组别IVSLVPW SCI组(n=27)8.3±1.28.5±1.4对照组(n=30)8.1±1.38.7±1.8 t 0.601.40 P>0.05>0.05
2.2 两组受试者左室收缩功能参数比较
两组中LVEDV、CO差异不显著(P>0.05);SCI组LVEF、LVFS、SV均低于对照组,LVESV大于对照组,差异具有统计学意义(P<0.05),提示SCI组左室收缩功能受损。见表2。
表2 两组左心收缩功能参数比较()
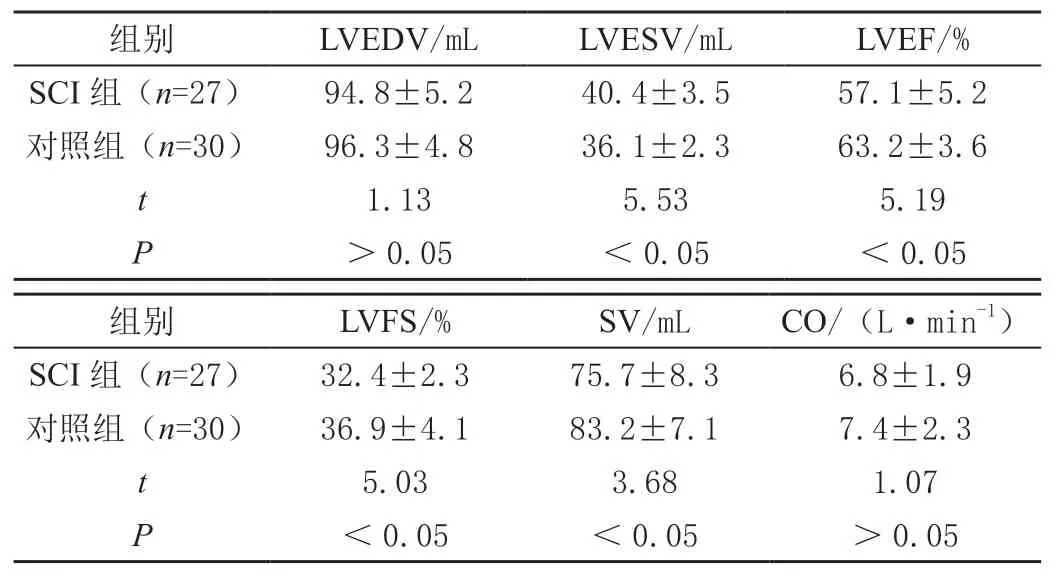
表2 两组左心收缩功能参数比较()
组别LVEDV/mLLVESV/mLLVEF/%SCI组(n=27)94.8±5.240.4±3.557.1±5.2对照组(n=30)96.3±4.836.1±2.363.2±3.6 t 1.135.535.19 P>0.05<0.05<0.05组别LVFS/%SV/mLCO/(L·min-1)SCI组(n=27)32.4±2.375.7±8.36.8±1.9对照组(n=30)36.9±4.183.2±7.17.4±2.3 t 5.033.681.07 P<0.05<0.05>0.05
2.3 两组受试者左室舒张功能参数比较
SCI组e'低于对照组,E/e'、TR高于对照组,差异具有统计学意义(P<0.05);两组E、A、E/A指标值差异均无统计学意义(P>0.05),提示SCI组舒张功能受损。见表3。
表3 两组左室舒张功能参数比较()

表3 两组左室舒张功能参数比较()
组别E/(cm·s-1)A/(cm·s-1)E/A SCI组(n=27)71.3±15.294.5±27.21.0±0.2对照组(n=30)72.5±13.492.5±18.21.0±0.1 t 0.320.330.00 P>0.05>0.05>0.05组别e'/(cm·s-1)E/e'TR/(m·s-1)SCI组(n=27)7.3±1.712.4±4.83.1±0.8对照组(n=30)8.5±1.99.2±3.12.1±0.4 t 2.503.026.06 P<0.05<0.05<0.05
3 讨论
SCI患者常伴有心血管功能障碍,甚至导致血流动力学紊乱,进一步加重SCI后脑缺血,导致SCI患者急性期及亚急性期病死率提高,严重影响预后[5]。SCI患者若合并心功能不全也会明显增加临床医师对容量管理的难度[6]。因此,及时有效地评估心脏结构功能改变对临床医师制定治疗方案及进行有效的容量管理具有重要意义。床旁超声心动图因其方便快捷、可移动操作、安全无创的应用优势,成为重症患者评估心功能的首选影像学检查方法[7-8]。
本研究结果显示,SCI组LAD、LVDs均大于对照组,差异有统计学意义(P<0.05),两组LVDd、IVS、LVPW参数比较差异无统计学意义(P>0.05)。有研究证明[9],颅脑损伤患者LAD大于对照组,这可能是因为颅脑损伤会导致患者左心房功能减退,增加舒张末期左心房内血量,为了维持正常的左心房输出量,左心房的收缩力会增强,进一步导致左心房形态及功能改变。心脏结构改变是由于血管压力负荷过重及神经激素调节等因素长期作用导致,本研究中SCI患者入院24 h内即进行床旁超声心动图检查,并未动态监测,因此存在一定局限性,并不能证明SCI患者左心结构随病情进展不发生改变,具体还有待进一步研究。
e'、E/e'等参数被认为是评价左室舒张功能的代表性参数[10-11]。既往研究证明,颅脑损伤会造成左室舒张功能受损,且SCI重症组出现左室舒张功能减退的比例明显高于轻症组[8]。本研究中SCI组e'低于对照组,E/e'、TR高于对照组,差异具有统计学意义(P<0.05);两组E、A、E/A指标值差异均无统计学意义(P>0.05),提示SCI组舒张功能受损,且e'、E/e'及TR也许可作为评估SCI患者左室舒张功能早期改变的指标。左室舒张功能的减退提示SCI患者病情严重,因此早期评估左室舒张功能可为临床医师及时干预提供依据。
综上所述,床旁超声心动图能够较为准确地评估SCI患者早期左室收缩及舒张功能的改变,为临床优化诊疗方案提供参考依据。

