医护一体化早期康复护理模式对盆底重建术患者康复效果的影响
吕青青,刘丹丹,刘丽芳,林碧芳
(宁德师范学院附属宁德市医院,福建 宁德,352100)
盆地功能障碍常表现为尿失禁、盆腔脏器脱垂等症状,对患者的生存质量造成严重影响。子宫全切术是治疗盆底功能障碍的传统方法[1],术后复发率较高,临床效果并不理想。盆底重建术式属于一种新型治疗方案,其能借助不可吸收网片达到重建盆底组织结构的目的,手术效果理想,可进一步缓解患者的临床症状,其中有效的护理干预可以提升治疗的安全性和有效性[2]。医护一体化早期康复护理属于较新的理念与治疗模式,该护理重点在于团队合作,能够实现多学科协作管理,以循证医学为基础,对围术期护理措施给予优化,能够最大程度促进患者术后康复。但医护一体化早期康复应用于盆底重建术患者中的康复效果临床少有研究。鉴于此,本文将我院收治行盆底重建术患者纳入本研究,对其开展医护一体化早期康复护理,旨在评估该护理模式应用于患者中的干预效果,期望为围术期护理方案的制定与完善提供依据。
1 资料与方法
1.1 临床资料
在2021年8月~2022年8月期间,将我院纳入行盆底重建术患者纳入本研究。纳入标准:①与盆底功能障碍断标准相符[3];②无尿失禁、盆腔脱垂史;③临床资料完整。排除标准:①精神疾病;②肝肾功能重度障碍;③妊娠综合征;④急性慢性传染疾病。纳入患者90例,年龄45~78岁,平均(52.36±6.24)岁;体重45~71kg,平均体重(46.54±12.64)kg;依据随机数字表将入选患者分为观察组及对照组。患者、家属同意本研究,自愿加入。我院医院伦理委员会同意本研究。
1.2 方法
在常规护理干预下,观察组开展医护一体化早期康复护理,具体措施:①组建小组:组成员由1名妇科医生、1名病区护士、1名麻醉师与3名手术室护士组成,纳入的组成员均参与培训,培训内容为医护一体化早期康复理念,对护理流程给予掌握,并全面对早期康复实施内容和管理流程等给予了解。依据患者的具体情况,包括年龄、生理、心理等特点制定护理方案,完善护理流程。小组成员需要定期查房,充分知晓患者的病情进展,同时给予对应的健康指导,指导需具有针对性与动态性。②禁食时间要缩短:患者术前6h开始禁食,术前2h禁饮。③凯格尔盆地功能训练:组成员在术前第2d,指导患者开展凯格尔盆地功能锻炼,锻炼方法为,患者处于平躺状态下,其双膝弯曲后,将臀部缩紧,肛门紧闭,依从收缩、舒张交替进行,速度为1次/s或3次/s,每组20min,对于一些患者来说,其接受能力较差,因此护士可给予强化指导,或制作成视频,多次给患者播放,直到患者完全掌握了训练方法为止。术后48h,患者需要继续开展凯格尔运动训练。④术中保温:手术中,室内温度要控制在24~26℃之间,将充气式加热毯暖风机温度设定在32~40℃,术前给予预热30min,术中维持温度在38~40℃之间,将冲洗液、消毒液与静脉输液于术前放置在恒温箱加温,温度为37℃。⑤疼痛干预:注重多学科之间的协同管理,妇科医生、护士与麻醉师需要密切关注患者术后的疼痛程度,评估疼痛程度,疼痛数字评分量表(NRS)评价疼痛程度,每隔4h评估1次,3分及以上者应给予积极的镇痛治疗,将疼痛程度控制在1分及以下。
1.3 观察指标
①康复指标:术后1个月,观察患者的康复指标,包括首次肛门排气时间、自行排尿时间、住院时间。
②疼痛程度及盆底肌力:术后1个月,观察患者的疼痛程度与盆地肌力。疼痛程度应用NRS评分,0~10分,分数越低,疼痛程度越剧烈。盆地肌力应用盆低肌力量表进行评价,0~5分,分数越高,盆底肌力越理想。
③并发症:术后随访3个月,观察并发症发生情况,包括排尿异常、出血与感染。
1.4 统计方法
数据分析工具SPSS22.0。计量资料以(±s)表示,以t检验,计数资料n/%表示,使用χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 术后康复指标评价
观察组患者的首次肛门排气时间、自行排尿时间及住院时间显著短于对照组,有统计学意义(P<0.05)。见表1。
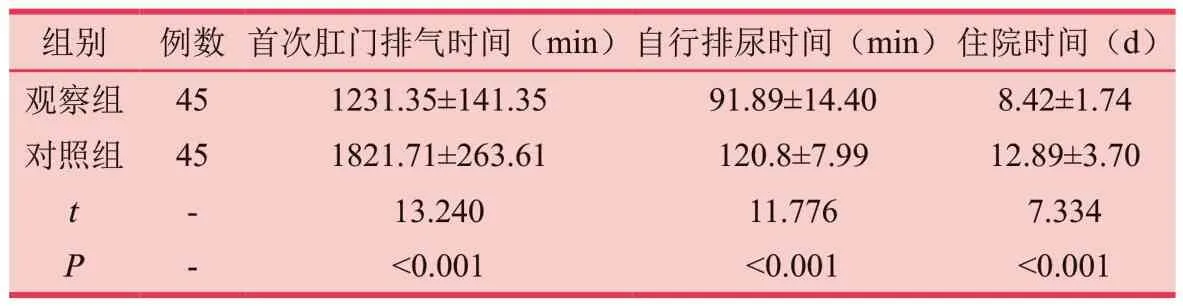
表1 两组术后康复指标比较
2.2 两组各项评分相较
干预前,NRS、盆地肌力评分组间相较无统计学意义(P>0.05);干预后,两组患者的NRS评分有所降低,盆地肌力评分有所增高,且观察组评分优于对照组,差异统计学有意义(P<0.05)。见表2。
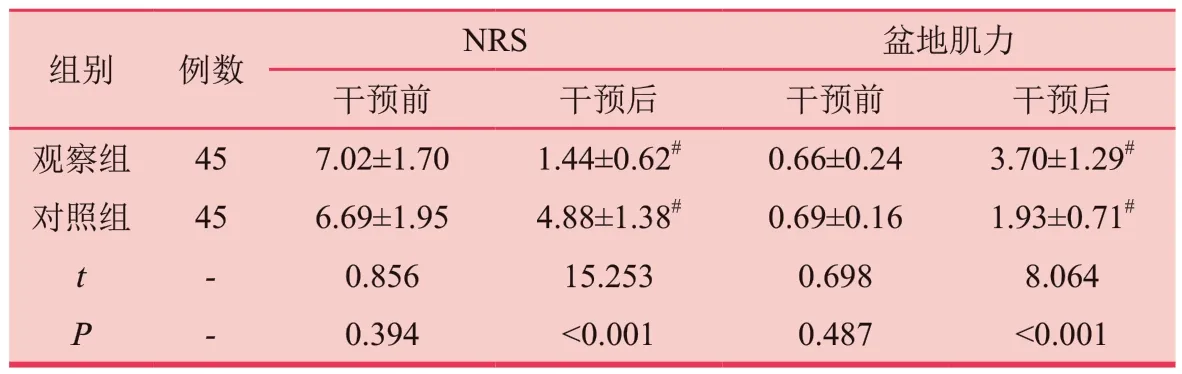
表2 两组NRS、盆地肌力评分比较(分)
2.3 并发症评价
与对照组的1 7.7 8%相比,观察组并发症总发生率为4.44%,两组数据相较具有统计学意义(P<0.05)。见表3。

表3 两组并发症比较(n/%)
3 讨论
中老年多发的妇科疾病之一为盆底功能障碍,女性分娩时由于第二产道的延长,使得产道损伤,随之损伤的部位还包括盆底肌肉、筋膜与韧带损伤。女性的年龄越大,其盆底肌力开始下降,阴道收缩力的降低,使得盆底肌松弛,最终诱发阴道壁膨出[4~5]、尿失禁、粪失禁等,这对盆底正常生理功能造成了负面影响,同时也危害患者的心理健康[6]、盆底重建术是改善盆底功能障碍的有效手段,其可借助整形修补的方式对盆底组织的正常解剖结构给予修复,手术效果理想。盆底重建术需要妇科、外科、麻醉科等多个学科共同协助完成[7],其围术期护理要求较高。
2001年,Wolnore等首次提出医护一体化早期康复护理,其护理理念与治疗模式是全新的,能够促进患者快速恢复健康,该护理模式以循证医学证据为基础[8],对围术期一系列护理措施给予了优化,能够缓解手术对患者造成的心理、生理创伤[9~10]。医护一体化早期康复护理的应用与提出,传统围术期处理原则成功被打破,亦优化了传统护理模式所提供的护理服务模式,突破了传统护理中所具有的局限性。医护一体化早期康复护理注重的是团队合作[11],团队成员能够明确各种的任务,各司其职,达到理念一致、无缝对接,各自实现优势互补,有助于帮助手术后的患者尽早恢复健康。
开展盆底重建术的患者一般为中老年患者,患者年龄大[12],各项生理机能正处于逐渐衰退的状态,器官功能发生退行性改变,身体抵抗力与免疫力均有所降低[13],加上患者对手术的耐受力较差,术后易发生并发症,最终影响患者的术后康复效果。本研究显示,与对照组相比,观察组肛门排气时间、排尿时间、住院时间均更短,且观察组并发症总发生率更低,低于对照组。疼痛也是引发围术期并发症的主要原因,此为疼痛还能引发患者的负面情绪,最终影响术后康复效果。本研究显示,干预后,两组术后NRS评分有所降低,盆地肌力评分有所增高,观察组优于对照组。可见在盆底重建术术中应用医护一体化早期康复护理可减轻患者的疼痛程度,减少并发症,对术后康复具有促进作用。分析原因为,该护理模式通过组建护理小组,对并发症发生风险展开针对性防护措施,通过疼痛护理等措施减轻疼痛程度[14],减少并发症,且在围术期开展复合保暖,术前术后指导患者开展凯格尔盆地功能训练[15],能促进患者术后康复。
综上所述,医护一体化早期康复护理在盆底重建术患者中具有较好的干预作用,减轻患者疼痛程度,减少并发症,对患者的康复效果起到促进作用。

