保妇康栓干预HPV感染性宫颈炎有效性研究
赵海瑞 刘爱珍 陶利娜
1郑州市惠济区人民医院妇科,郑州 450044 2郑州市妇幼保健院妇科,郑州 450012
宫颈炎好发于育龄期妇女,发病因素复杂,而人乳头瘤病毒(human papilloma virus,HPV)感染是其诱因之一[1]。宫颈感染HPV致使宿主细胞被破坏,促进感染性病变发生,并增加肿瘤性病变风险[2]。然而并非全部HPV感染性宫颈炎均可能恶化成宫颈癌,毕竟HPV感染有自限性,若机体持续存在其他高危因素,则恶化可能性较大。因此,建议HPV感染性宫颈炎患者尽早治疗。干扰素是其常用治疗药物,该药具有广谱抗病毒及免疫调节作用,通过结合靶细胞表面的干扰素受体,诱导产生抗病毒蛋白,并阻止病毒蛋白质的合成,抑制病毒核酸的复制和转录[3]。干扰素单独使用短期疗效尚可,随着用药时间延长易产生耐药性,而停药又增加复发风险,远期疗效欠佳。保妇康栓由莪术油、冰片组成,能行气破瘀、生肌止痛[4]。虽然保妇康栓并非针对病毒的特效药物,但多项研究[5-6]表明,保妇康栓可有效清除HPV,促进HPV感染转阴。基于此,本研究采用随机对照研究,探讨保妇康栓联合干扰素治疗HPV感染性宫颈炎的有效性及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年6月—2022年6月郑州市惠济区人民医院及郑州市妇幼保健院收治的129例HPV感染性宫颈炎患者,按随机数字表法分成3组,每组43例。A组年龄24~55岁,平均年龄(38.02±6.98)岁;病程3个月~5年,平均病程(3.21±0.82)年;HPV类型:低危型12例,高危型31例。B组年龄23~54岁,平均年龄(38.44±7.21)岁;病程4个月~6年,平均病程(3.42±0.86)年;HPV类型:低危型14例,高危型29例。C组年龄22~55岁,平均年龄(37.96±7.48)岁;病程5个月~5年,平均病程(3.36±0.78)年;HPV类型:低危型13例,高危型30例。3组年龄、病程、HPV类型分布等资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经郑州市惠济区人民医院伦理委员会批准(批件号:20190019)。
1.2 纳入与排除标准
纳入标准:①确诊为宫颈炎且HPV阳性;②有性生活史;③年龄>18岁;④沟通能力正常;⑤自愿参与本研究并签署知情同意书。
排除标准:①合并滴虫性阴道炎等其它妇科生殖系统疾病;②重要脏器功能障碍;③处于妊娠期或哺乳期;④对保妇康栓、干扰素存在治疗禁忌;⑤患精神疾病;⑥确诊宫颈癌,或癌前病变。
1.3 治疗方法
A组给予保妇康栓(海南碧凯药业有限公司,国药准字Z46020058)治疗:睡前清洁外阴、会阴后用药,1粒/次,2天1次,严格按说明书用药,将其放至宫颈附近。
B组给予重组人干扰素α2b阴道泡腾胶囊(上海华新生物高技术有限公司,国药准字S20050075)治疗:睡前清洁外阴、会阴,采用妇科专用推进器(一次性用)将药物推至宫颈,平卧0.5 h,1 g/次,2天1次。
C组给予保妇康栓联合重组人干扰素α2b阴道泡腾胶囊治疗,保妇康栓、干扰素隔日1次交替使用,具体用法用量分别同前所述。
3组均治疗12周。于月经干净后3 d开始用药,且经期均不用药。
1.4 观察指标与疗效判定标准
疗效评估标准如下,①痊愈:病灶已不可见,且阴道分泌物正常,HPV阴性;②显效:病灶面积缩小>50%,阴道分泌物显著改善,且HPV阴性;③有效:病灶面积缩小30%~50%,阴道分泌物改善;④无效:未达到上述标准。总有效率=[(痊愈+显效+有效)例数/总例数]×100%。
HPV病毒载量和转阴率:治疗前、治疗12周后,选择在月经干净2 d后,以宫颈拭子取宫颈移行带上皮细胞进行液基薄层细胞学检查(liquid-based cytologic test,LCT),比较各组治疗后HPV病毒载量及转阴情况。
Th1、Th2细胞比例以及Th1/Th2转录因子:治疗前、治疗12周后,采用流式细胞仪(美国贝克曼库尔特Navios)测定外周血Th1、Th2细胞比例;同时采集患者外周血单个核细胞,采用Real time-PCR测定T-bet mRNA、GATA-3 mRNA水平。
LCT检查结果:治疗前、治疗12周后均实施LCT检查(避开月经期,取样前3 d内不可冲洗阴道且前1 d无性行为),宫颈口鳞柱交界区样本均统一使用宫颈刷采集。依据TBS分类法可分为LCT正常(即未见上皮内病变细胞和恶性细胞)、炎症反应性细胞改变、上皮细胞异常改变,其中上皮细胞异常改变又包括不能明确诊断意义的不典型鳞状上皮细胞(atypical squamous cells of undetermined significance,ASC-US)及低度鳞状上皮内病变(low-grade squamous intraepithelial lesions,LSIL)等。比较各组治疗前后LCT正常率。
不良反应:观察并记录3组有无发生白带异常、阴道瘙痒、阴道烧灼、发热、恶心/呕吐等不良反应,计算并比较各组不良反应总发生率。
1.5 统计学方法
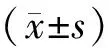
2 结果
2.1 3组临床总有效率比较
与A组、B组相比较,C组临床总有效率明显升高(P均<0.05)。见表1。
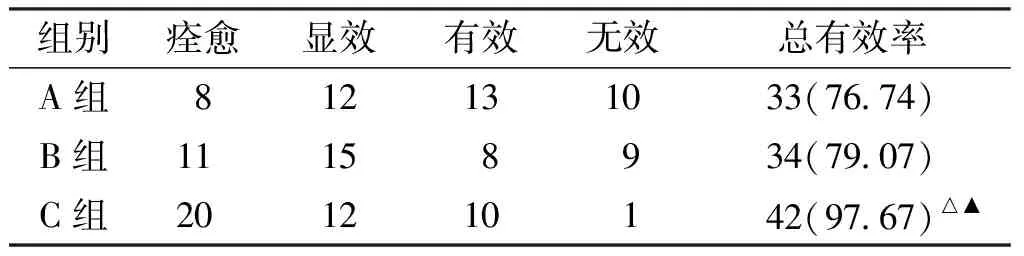
表1 3组患者临床总有效率比较(n=43,例,%)
2.2 3组HPV病毒载量和转阴率比较
与治疗前相比,3组治疗后HPV病毒载量均降低(P均<0.05),且C组显著低于A组、B组(P均<0.05)。见表2。此外,C组的HPV转阴率(90.70%,39/43)高于A组(67.44%,29/43)和B组(69.77%,30/43)(P均<0.05)。
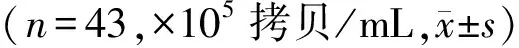
表2 3组患者HPV病毒载量比较
2.3 3组Th1、Th2细胞比例及转录因子比较
与治疗前相比,3组治疗后Th1细胞比例、T-bet mRNA均升高(P均<0.05),且C组明显高于A组与B组(P均<0.05);3组治疗后Th2细胞比例、GATA-3 mRNA均降低(P均<0.05),且C组明显低于A组与B组(P均<0.05)。见表3。
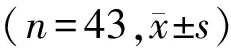
表3 3组患者Th1、Th2细胞比例以及Th1/Th2转录因子比较
2.4 3组LCT正常率结果比较
与治疗前相比,3组治疗后LCT正常率均升高(P均<0.05),且C组明显高于A组及B组(P均<0.05)。见表4。
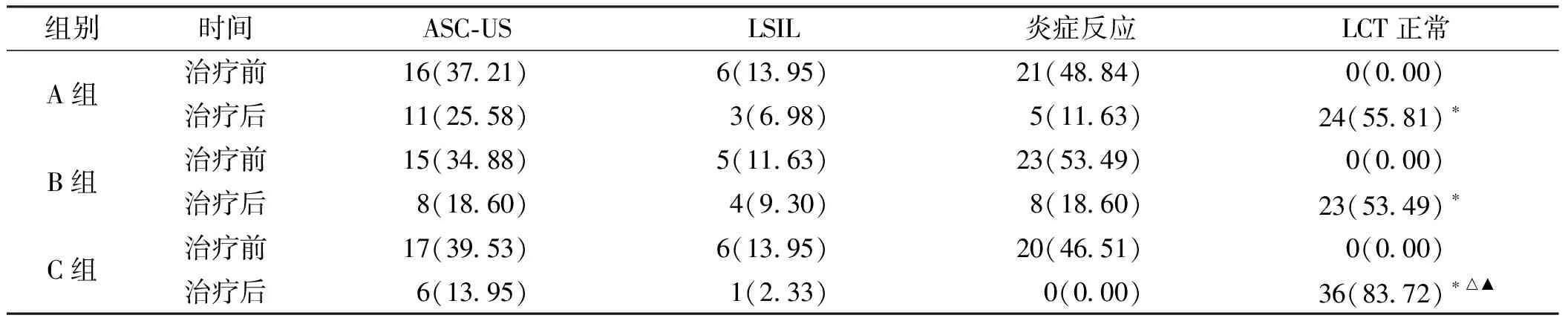
表4 3组患者LCT正常率结果比较(n=43,例,%)
2.5 3组不良反应总发生率比较
A组不良反应总发生率为13.95%,B组为16.28%,C组为9.30%,组间比较,差异无统计学意义(P>0.05)。见表5。

表5 3组患者不良反应总发生率比较(n=43,例,%)
3 讨论
HPV感染性宫颈炎目前仍缺乏特效疗法,干扰素、保妇康栓是常用治疗药物[7-8]。干扰素可直接抑制HPV复制、转录,调节机体免疫功能以强化对HPV的杀伤效应,并抑制恶性细胞增殖,改善阴道环境,控制病情进展[9]。保妇康栓能行气破瘀、生肌止痛,其重要组成之一——“莪术油”能抗菌、抗病毒、增强机体免疫;另一重要组成——“冰片”能清热消肿,且具有较强挥发性,能促使药物均匀分布至宫颈表面和阴道壁进而发挥疗效[10]。
本研究在联合给药的同时,还设置保妇康栓、干扰素单独治疗组进行对照研究,结果显示,联合治疗组总有效率高于单独治疗组;表明保妇康栓联合干扰素治疗HPV感染性宫颈炎疗效显著。可见,两药治疗HPV感染性宫颈炎能够产生正向协同效应。此外,保妇康栓联合干扰素治疗可降低患者HPV病毒载量,并提高HPV转阴率。分析原因可能是:干扰素为阴道局部用药,能有效控制HPV病毒复制;保妇康栓为中成药,其有效成分莪术油、冰片均能发挥杀菌、抗病毒作用,还可行气活血、止痛消积,与干扰素联用,能增强对HPV的杀伤效果。
辅助性T细胞包括Th1(促进免疫应答)、Th2(抑制Th1细胞功能且可促进体液免疫应答)亚群[11]。正常生理状态下,Th1、Th2亚群相对平衡,以维系机体免疫平衡。而宫颈HPV感染者存在Th1/Th2失衡,具体为:Th1功能减弱,Th2功能增强,使得机体处于免疫抑制状态;免疫力低下则很难有效清除HPV[12]。根据Th1、Th2细胞特征性转录因子T-bet、GATA-3的表达强弱能客观判断Th1、Th2细胞因子水平[13]。结合本研究结果,提示保妇康栓联合干扰素治疗HPV感染性宫颈炎可通过上调T-bet表达、下调GATA-3表达,以促进Th1/Th2平衡,提高细胞免疫功能。这可能是因为:干扰素能调节机体免疫功能,还能强化多种免疫细胞活性;而保妇康栓中的“莪术油”同样能促进免疫反应,加速炎症组织修复。
LCT在宫颈癌筛查中能100%检出宫颈癌细胞,对癌前病变的早期发现有积极意义,故多用于宫颈疾病诊断[14]。本研究中,治疗后3组的LCT正常率均高于治疗前,且联合组高于其他单独用药组。该项结果提示,保妇康栓联合干扰素治疗HPV感染性宫颈炎可改善LCT检查结果。猜测原因可能是:干扰素能阻止HPV复制与转录、增强机体免疫功能、减少宫颈分泌物;而保妇康栓中的“莪术油”同时具备抗肿瘤、杀菌、抗HPV等多重药理活性[15];两药联合能更有效地控制病情进展,并较保妇康栓、干扰素单独治疗能更高效地预防肿瘤性病变的发生。安全性方面3组差异均无统计学意义,提示保妇康栓联合干扰素治疗HPV感染性宫颈炎安全性尚可,未增加不良反应的发生。
综上所述,保妇康栓联合干扰素治疗HPV感染性宫颈炎疗效安全可靠,可降低HPV病毒载量并提高转阴率,改善细胞免疫功能及LCT结果,且未增加不良反应。但本研究仅限于本地两家医院且例数有限,可能导致结果存在偏倚,后续还将继续完善相关临床对照试验,以提高研究结果的准确性。

